「アリピプラゾール(エビリファイ)」という名前に聞き覚えのある方も多いかもしれません。
アリピプラゾール(エビリファイ)は、幅広い精神疾患に使用される抗精神病薬の一つで、副作用の少なさや多様な疾患への適応が注目されています。
しかし、「長く飲み続けていいの?」「依存にならない?」といった不安を感じる方も少なくありません。
この記事では、アリピプラゾール(エビリファイ)の効果や使われ方、副作用や注意点、そして減薬・断薬について、医師監修のもと解説していきます。
※本記事はファクトチェックを徹底しており、青字下線が引いてある文章は信頼できる医学論文への引用リンクとなっています。
アリピプラゾール(エビリファイ)とは?
アリピプラゾール(エビリファイ)の基本情報と開発背景
アリピプラゾール(商品名:エビリファイ)は、統合失調症や双極性障害、うつ病など、幅広い精神疾患に使用される抗精神病薬です。
2002年に米国で承認されて以降、世界中で処方されており、日本でも2006年から使用が認可されています。
従来の抗精神病薬とは異なる新しい作用機序を持っており、副作用の少なさや多様な疾患への適応が注目されています。
アリピプラゾールの登場は、精神医療の中でも大きな転換点となりました。
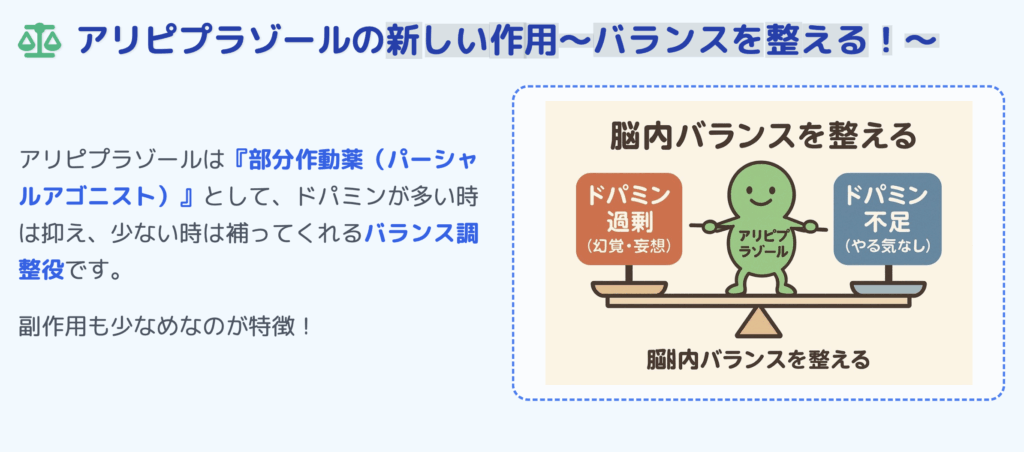
特に、「ドパミン部分作動薬(パーシャルアゴニスト)」という新しいメカニズムを持つ点が革新的であり、これまでドパミン遮断薬の副作用に悩まされていた多くの患者さんにとって、新たな選択肢となっています。
この薬は「第二世代抗精神病薬(非定型抗精神病薬)」に分類されますが、その中でも特にユニークな性質を持ち、精神科医の間でも高く評価されています。
作用機序(ドパミン部分作動薬・セロトニン調整作用)
アリピプラゾールが他の抗精神病薬と大きく異なる点は、その作用機序にあります。
従来の薬が「ドパミンD2受容体を強く遮断する」ことによって幻覚や妄想を抑えるのに対し、アリピプラゾールはドパミンD2受容体に対する“部分作動薬”として機能します。
「部分作動薬(パーシャルアゴニスト)」とは、ドパミンが過剰な部位ではその働きを抑え、不足している部位ではある程度補うように作用するものです。
つまり、脳内のドパミンバランスを“整える”方向に働く薬と言えます。
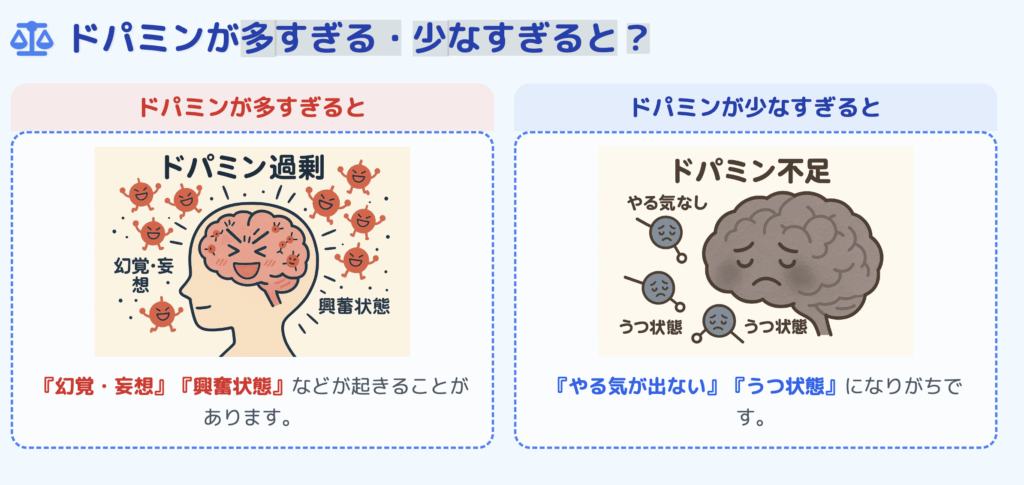
このため、ドパミンの働きが過剰になっている統合失調症の陽性症状(幻覚・妄想など)を抑える効果が期待できます。
また、セロトニン5-HT1A受容体に対する作動作用および5-HT2A受容体に対する遮断作用も有しており、不安や気分にも働きかけるとされています。
これらの複合的な作用が、双極性障害やうつ病の補助療法としての有効性にもつながっています。
結果として、過剰な抑制ではなく調整的な働きをするアリピプラゾールは、「副作用が比較的少ない」「眠気や体重増加が起こりにくい」といった特徴を持ちます。
ただし、すべての人に副作用が出ないわけではなく、アカシジア(じっとしていられない感覚)などが現れることもあるため、慎重な服薬管理が必要です。
他の抗精神病薬との違い(部分作動薬の特徴)
多くの抗精神病薬は、「ドパミン遮断」によって症状を抑えるという共通点を持っています。
しかしその結果、パーキンソン様症状(手の震えや筋肉のこわばり)、高プロラクチン血症(乳汁分泌や月経異常)、体重増加などの副作用が問題になることもあります。
アリピプラゾールの「部分作動薬」という性質は、これらの副作用リスクを軽減する可能性があります。
具体的には以下のような違いがあります:
- 錐体外路症状(EPS)のリスクが低い:完全遮断ではなく部分的に刺激を残すため、運動障害が起こりにくいとされています。
- 高プロラクチン血症が起こりにくい:ドパミン遮断が強い薬剤に比べ、乳汁分泌や性機能障害のリスクが相対的に低いです。
- 体重増加や糖代謝異常のリスクが比較的少ない:オランザピンやクエチアピンなどに比べ、代謝系副作用が抑えられるとする報告があります。
その一方で、アカシジア(静坐不能)は比較的高頻度で報告されており、注意が必要です。
これは、部分作動薬がドパミンの微妙なバランスに作用するためと考えられています。
また、他の抗精神病薬と比べて鎮静効果が弱めなことも特徴です。
これにより、日中の活動性を保ちやすい反面、不眠などの症状がある人には適応を慎重に考える必要があります。
このように、アリピプラゾールは「副作用を減らしながらも必要な効果を得る」という新しい発想のもとに設計された薬であり、治療の選択肢を広げてくれる存在です。
- アリピプラゾールは「部分作動薬」というユニークな作用機序を持つ第二世代抗精神病薬。
- ドパミンとセロトニンの調整作用により、陽性症状・陰性症状・気分症状に多角的にアプローチ。
- 他薬に比べて、体重増加や高プロラクチン血症などの副作用が少ない傾向がある。
- アカシジアや不眠など、特有の副作用もあるため注意が必要。
- 「完全に抑える」より「整える」という点で、近年注目を集めている。
次の章では、統合失調症や双極性障害、うつ病などへの適応と、それぞれの疾患における役割について詳しく解説していきます。
アリピプラゾール(エビリファイ)の適応疾患と効果
アリピプラゾール(エビリファイ)は、統合失調症や双極性障害をはじめ、うつ病の補助療法や自閉スペクトラム症の易刺激性への対応など、近年では適応が広がっています。
この章では、それぞれの疾患におけるアリピプラゾールの役割と特徴について、最新のエビデンスに基づいてわかりやすく解説します。
統合失調症への効果
アリピプラゾールは、統合失調症の治療において主要な選択肢の一つとされており、特に陽性症状(幻覚や妄想など)に対する効果が臨床試験により明確に示されています。
ただし、陰性症状(意欲低下や感情の平板化)や認知機能への明確な改善効果は現時点では一貫して示されておらず、症状によっては他の治療選択肢との比較検討が必要になります。
双極性障害(躁・うつ)での使用
アリピプラゾールは、双極性I型障害における躁状態に対して有効性が確立された薬剤です。
特に、急性の躁エピソードにおいては、国際的なガイドライン(CANMAT/ISBD)でも第一選択薬の一つとして位置づけられており、実臨床でも広く用いられています。
その作用は、ドパミンD2受容体およびセロトニン5-HT1A受容体への部分作動、加えて5-HT2A受容体の遮断といった複合的なメカニズムにより、気分の高揚や不安、衝動性の抑制に働きかけるとされています。
一方で、双極性障害における抑うつ状態への単剤効果は限定的とされており、アリピプラゾール単独でうつ状態を十分に改善することは難しい場合もあります。
そのため、抑うつ状態では他の気分安定薬や抗うつ薬との併用が前提となるケースが多いです。
双極性障害は再発予防が重要な疾患であり、アリピプラゾールは躁状態の維持療法としても使用されることがあります。
うつ転や副作用リスクを見極めながら、主治医と十分に話し合いながら用いることが大切です。
うつ病補助療法(併用療法の位置づけ)
アリピプラゾールは、大うつ病性障害(MDD)において、既存の抗うつ薬で十分な効果が得られない場合に追加投与される補助療法(併用療法)として使用されます。
米国ではこの用途でFDAにより正式に承認されており、SSRIやSNRIなどの抗うつ薬と組み合わせることで効果が高まるケースが臨床試験で示されています。
効果の発現は個人差がありますが、臨床的にはおおよそ2〜4週間程度で改善の兆しが見られるケースが多いとされ、治療評価は数週間単位で行われることが一般的です。
ただし、アカシジアや不眠などの副作用が生じることもあるため、導入時は特に、副作用の有無を見極めて用量調整がなされます。
また、薬物療法のみでなく、認知行動療法(CBT)や生活リズムの整備などを併用することで、より安定した改善が期待できます。
自閉スペクトラム症や小児への適応
アリピプラゾールは、小児・思春期領域においても使用が認められている抗精神病薬の一つです。
また、日本においても2021年に「小児期の自閉スペクトラム症に伴う易刺激性」に対して正式に承認されており、医師の裁量ではなく保険診療として使用できる状況です。
小児における薬物療法は、基本的には非薬物的アプローチ(心理教育、行動療法、環境調整など)が優先されますが、著しい行動障害があり、日常生活や学習環境に大きな影響が出ている場合には、補助的に薬物療法が検討されます。
使用にあたっては、体重増加、代謝異常(血糖・脂質異常)、鎮静などの副作用にも配慮が必要であり、定期的な血液検査や体重測定などのモニタリングが推奨されます。
副作用が心配な場合は、主治医に納得いくまで相談し、必要に応じて中止や変更も視野に入れながら進めていくことが重要です。
- アリピプラゾールは統合失調症の陽性症状に対する有効性が確立されており、比較的副作用が少ない薬剤として使用される。
- 双極性障害では、特に躁状態への効果が高く、国際的ガイドラインでも第一選択肢に位置づけられている。
- うつ病補助療法として、既存の抗うつ薬と併用することで効果が期待される(日本でも正式に承認済み)。
- 小児の自閉スペクトラム症に伴う易刺激性に対しても、米国・日本ともに承認されており、一定の効果がある。
- すべての適応において、副作用や体調変化に注意を払い、医師と連携した継続的なモニタリングが大切。
次の章では、アリピプラゾールに見られる主な副作用とその対処法について、やさしく丁寧に解説していきます。
アリピプラゾール(エビリファイ)の副作用と注意点
アリピプラゾール(エビリファイ)は、多くの精神疾患に効果が期待される薬ですが、副作用がまったくないわけではありません。
とくに服薬を始めたばかりの時期や、用量を変更したタイミングでは、体調や気分に変化を感じやすくなることがあります。
この章では、よくある副作用や服薬中にどんな点に注意すべきか、お伝えしていきます。
よくある副作用(アカシジア、眠気、吐き気など)
アリピプラゾールを服用した方が比較的よく経験する副作用には、アカシジア(静座不能)、眠気(傾眠)、吐き気(悪心)などがあります。
これらは、服薬開始から数週間以内に出やすく、多くの場合は時間の経過とともに軽減する傾向がありますが、症状が強い場合には医師による対処が必要です。
アカシジア(静座不能)
アカシジアは「そわそわしてじっとしていられない」「内面の落ち着かなさがつらい」といった症状で、アリピプラゾールで最も注意すべき副作用のひとつです。
用量が高いほど出やすく、初期投与や急な増量によって発現しやすい傾向があります。
対処法としては、減薬やベンゾジアゼピン系抗不安薬の一時的な併用、β遮断薬(例:プロプラノロール)の使用などがあり、医師と相談しながら対策を講じます。
アカシジアは、まれに気分の悪化や自殺企図とも関連するとされており、早期に気づいて対応することが非常に重要です。
眠気(傾眠)
アリピプラゾールは鎮静作用が比較的弱い薬ですが、それでも眠気が出ることもあります。
特に高齢者や小児では日中の活動性の低下が見られることもあります。
眠気がつらい場合は、主治医の指示のもとで服薬時間を夜に変更するなどの工夫が行われることがあります。
吐き気(悪心)
服薬初期に軽い吐き気や胃のムカつきを感じることもあります。
多くは数日〜数週間以内に自然に軽減する傾向があり、軽症であれば経過観察で問題ありません。
食後に服薬すると楽になることもあるため、医師や薬剤師に相談しながら調整してみましょう。
代謝性副作用(体重増加や糖代謝への影響は少なめ)
抗精神病薬と聞くと、「太りやすい」「糖尿病になるのでは」と心配される方が多いのではないでしょうか。
実際、オランザピンやクエチアピンといった薬では、体重増加や糖・脂質代謝への影響が比較的高く報告されています。
その点、アリピプラゾールは相対的に代謝性副作用が少ないとされています。
とはいえ、全く影響が出ないわけではないため、特に小児や生活習慣にリスクがある方では注意が必要です。
体重増加
アリピプラゾールは他の非定型抗精神病薬に比べて体重増加の頻度が低めとされており、実際の臨床試験でもその傾向が示されています。
ただし、個人差は大きく、体重増加がみられる人もいるため、特に小児・思春期では早期からの体重管理が重要です。
糖代謝・脂質異常
糖尿病や脂質異常症のリスクも、アリピプラゾールでは相対的に低いと報告されていますが、家族歴がある方や肥満傾向のある方は注意が必要です。
服薬中は、空腹時血糖・HbA1c・脂質(LDL・HDL・中性脂肪)などの定期的なモニタリングが推奨されます。
稀な副作用(錐体外路症状、衝動性の変化など)
アリピプラゾールは、比較的副作用が少ない薬とされていますが、ごく稀に注意が必要な副作用が現れることがあります。
錐体外路症状(EPS)
アカシジア以外にも、パーキンソン症状(振戦、筋固縮、動作の遅さなど)が起こることがあります。
高齢者や他の抗精神病薬を併用している方では注意が必要です。
症状が軽いうちに気づき、主治医と相談して薬の調整を行うことが大切です。
衝動制御障害
アリピプラゾールはドパミン系に働きかけるため、まれに病的賭博・過食・性衝動・買い物衝動などの衝動制御障害が起こることがあります。
こうした症状は、患者さん自身が自覚しにくいこともあるため、家族や周囲の人が気づくことが大切です。
希死念慮の悪化
うつ病の補助療法として使用された場合、ごく初期に一時的な希死念慮の悪化がみられることがあります。
これは、気分が落ちたまま行動力だけが先に戻ってしまうことが原因とされており、特に若年者では注意喚起されています。
服薬開始後に気分の波が激しくなる場合は、必ず医師に相談してください。
服薬中に注意すべき症状と対応策
副作用は、早く気づいて早く相談することで、大きなトラブルを防ぐことができます。
以下のような症状が見られた場合は、自己判断で中止せず、必ず主治医に相談しましょう。
注意すべき症状の例
- 落ち着かない・そわそわする(アカシジアの兆候)
- 日中の強い眠気や集中力の低下
- 短期間での目立つ体重増加
- 感情の波が激しくなる、衝動的な行動が増える
- 手のふるえ、筋肉のこわばり
- 希死念慮の増加や急な気分の落ち込み
対応の基本
- つらい副作用は、我慢せず早めに主治医に伝えましょう。
- 減薬や他の薬への変更も選択肢です。
- 副作用が一時的なものである場合も多く、体が慣れて症状や辛さが軽減することがあります。
- 服薬記録をつけておくと、症状との関連を振り返るのに役立ちます。
- アリピプラゾールでは、アカシジア・眠気・吐き気が初期に見られることのある副作用。
- 体重や代謝への影響は相対的に少ないが、個人差があるためモニタリングは重要。
- 稀に衝動制御障害やパーキンソン症状、希死念慮の変化などに注意が必要。
- 気になる症状が出たら、自己判断で中断せずに主治医へ相談を。
- 服薬記録や体調の変化を把握することで、副作用の早期発見につながる。
薬について不安を感じたら、セカンドオピニオンを利用する選択肢も

副作用が続いたり、日常生活に影響が出てしまうと、「このまま薬を飲み続けて大丈夫なのかな?」と不安になる方も少なくありません。
実際、多くの患者さんが「副作用は一時的なのか」「別の治療薬はないのか」と悩まれています。
そんな時に役立つのが、セカンドオピニオンという選択肢です。
本メディアMental Care Journalでは
- 自分の症状と薬が合っているのか、不安…
- 薬の副作用がつらいが、主治医に言い出しにくい
- いまの薬を続けるべきか、客観的な意見が欲しい。
といった方に対して精神科医による監修付きのセカンドオピニオンを72時間以内にお届けするサービスを提供しています。
不安を一人で抱え込まずに、安心して次の一歩を考えるための相談先としてご活用ください。
アリピプラゾール(エビリファイ)の服用、飲み合わせ・併用リスク
アリピプラゾール(エビリファイ)を安心して服用し、効果をしっかり得るためには、「いつ、どのように飲むか」や「生活の中で気をつけるべきこと」を知っておくことがとても大切です。
この章では、日常生活の中で意識すべきポイントを丁寧にご紹介します。
血中濃度の安定
アリピプラゾールは血中濃度が安定するのに2週間ほどかかる薬剤であり、この点が他の抗精神病薬と異なります。
急性期は高用量で開始することもありますが、低用量から開始した場合はその効果を実感しにくくなります。
効果がないと早急に判断せず、不安なときは内服開始してからどれくらいの期間が経っているかも含めて、医師に相談しましょう。
また、半減期が長いということは、血中濃度が急に下がりにくい薬剤ということができます。そのため、短半減期の薬に比べると急なリバウンドや離脱症状が“起こりにくい可能性”が指摘されています。
一方で、急な中止で不眠・不安・焦燥などの離脱様症状が出た報告もあり、自己判断での中止は避け、医師と相談しながら段階的に減量することが大切です。
服薬タイミング(朝か夜か)
アリピプラゾールの服薬タイミングは、基本的には1日1回が推奨されています。
ただし、「朝に飲んだほうがいいのか、それとも夜がいいのか?」という疑問を抱く方は多いと思います。
この薬には強い鎮静作用がないため、日中の活動に大きな影響を与えることは少ないとされています。
とはいえ、眠気を感じやすい人は夜に服用することが向いていることもありますし、逆にアカシジア(そわそわして落ち着かない感覚)が出やすい人は朝に飲んだ方が楽になる場合もあります。
最適な服用時間は、副作用の出方や生活リズムによって異なるため、主治医と相談しながら調整していくことが大切です。
また、決まった時間に毎日飲むことで血中濃度が安定し、効果や副作用のバランスもとりやすくなります。
他の薬との飲み合わせ(抗うつ薬、安定剤など)
アリピプラゾールは、単剤で使われることもありますが、他の薬と併用して使われるケースも多いのが特徴です。
特に以下のような薬と組み合わせて処方されることがあります。
抗うつ薬との併用
うつ病の補助療法として、SSRI(選択的セロトニン再取り込み阻害薬)やSNRI(セロトニン・ノルアドレナリン再取り込み阻害薬)と一緒に使われることがあります。
こうした併用により、抗うつ薬だけでは得られなかった改善効果が期待できることもあります。
ただし、両者がセロトニンに作用するため、まれにセロトニン症候群と呼ばれる過剰なセロトニン作用による副作用が出ることがあります。
発熱、発汗、ふるえ、興奮、意識の変化などが見られた場合は、速やかに医師に連絡が必要です。
抗不安薬や睡眠薬との併用
アリピプラゾールの副作用(たとえばアカシジア)が強く出たときに、一時的に抗不安薬(ベンゾジアゼピン系)を併用することがあります。
抗不安薬は依存性や眠気の問題があるため、短期間の使用にとどまることが多く、主治医の管理のもとで慎重に使用されます。
他の抗精神病薬との併用
まれに、他の抗精神病薬と一緒に処方されることがありますが、基本的には避けられる傾向があります。
併用が必要と判断されるケースは、非常に限られています。併用する場合は、副作用のリスクが高まるため、定期的な診察や血液検査が必要になります。
アルコールや生活習慣との関係
日常生活において、「お酒は飲んでもいいの?」「運動や食事はどうすればいい?」といった疑問も多く寄せられます。
アルコールとの関係
アリピプラゾールは、中枢神経系に作用する薬であるため、アルコールと一緒に摂取すると、その影響が強く出る可能性があります。
たとえば、眠気や判断力の低下、ふらつき、感情の不安定さが増すことがあります。
少量の飲酒で影響が出る方もいるため、基本的には服薬中の飲酒は避けた方が安全です。
どうしてもアルコールを飲みたい場合には、主治医に事前に相談しましょう。
食事・運動・生活リズム
アリピプラゾールは、食事の影響をほとんど受けずに服用できる薬です。
したがって、食後でなくても問題はありません。
ただし、胃腸が弱い方は食後の方が安心かもしれません。
また、体重増加は他の抗精神病薬よりも起こりにくいとはいえ、適度な運動やバランスのとれた食事、十分な睡眠を心がけることが大切です。
生活リズムが乱れると薬の効果も不安定になることがあるため、できる範囲で整えていきましょう。
妊娠・授乳期の注意点
妊娠・授乳期の精神科薬物療法は、一律の中止や回避ではなく、母体・胎児双方のリスクとベネフィットを秤にかけて個別判断することが原則です。
アリピプラゾールは、観察研究において主要奇形リスクの明確な増加は示されていませんが、ヒトでの安全性が完全に確立しているわけではありません。未治療による精神疾患の再発や母体・胎児へのリスクも考慮し、単剤・最小有効量を原則に継続可否が検討されます。
妊娠中の使用
- 催奇形性
動物実験で胎仔毒性(骨化遅延など)が報告されていますが、臨床用量を大きく超える曝露が中心です。ヒトの観察研究では主要奇形のリスク上昇は確認されていません。 - 周産期リスク
第3三半期に曝露した新生児では、錐体外路症状や離脱症状(筋緊張異常、哺乳障害、振戦など)が報告されており、出生後のモニタリングが推奨されます。 - 母体側のリスク
妊娠中に薬を中止することで、精神症状の再燃や入院、自殺、早産といった有害な転帰が増えることが知られており、妊娠を理由に一律に中止が推奨されるものではありません。 - 薬物動態の変化
妊娠によりアリピプラゾール血中濃度が50%以上低下することが報告されており、症状悪化のリスクがあります。必要に応じて症状に基づく用量調整が検討されることがあります。 - 代謝リスク
抗精神病薬使用妊婦は、標準的な妊娠糖尿病スクリーニングを受けることが推奨されています。特に代謝リスクが高い薬(オランザピンなど)で報告が多いですが、アリピプラゾール使用でも慎重な経過観察が望まれます。
授乳中の使用
- 母乳移行
アリピプラゾールは母乳中に移行しますが、報告された相対乳児用量は一般に低〜中等度であり、多くの場合大きな問題は確認されていません。 - 乳児への影響
一部の症例で体重増加不良や脱水が報告されており、授乳中の児は体重・哺乳状況・脱水サインを厳密にモニタリングする必要があります。 - 乳汁分泌への影響
アリピプラゾールはドパミン部分作動薬としてプロラクチンを低下させる作用があり、乳汁分泌抑制や無乳が起こる可能性があります。
- アリピプラゾールは1日1回の服用が基本で、朝か夜かは副作用の出方で調整する。
- 他の薬(抗うつ薬・抗不安薬など)との併用時は、相互作用や副作用に注意が必要。
- アルコールは中枢神経への影響を強めるため、服薬中は控えるのが基本。
- 妊娠・授乳中は、必要に応じて慎重な判断のもとで使用されることもある。
- 生活習慣(運動・食事・睡眠)を整えることが、薬の効果と安定した体調維持につながる。
アリピプラゾール(エビリファイ)の減薬・中止の考え方
アリピプラゾール(エビリファイ)を服用している方の中には、「そろそろ薬をやめたい」「副作用が気になる」「本当に続ける必要があるのか不安」といった気持ちを抱く方も多いのではないでしょうか。
しかし、精神科の薬、とくに抗精神病薬の減薬・中止は、慎重な判断と医師のサポートが不可欠です。
この章では、自己判断による中止のリスク、離脱症状や再発リスクへの理解、そして主治医と連携した段階的な減薬の方法について、ご紹介します。
自己判断で中止してはいけない理由
薬の服用後、体調が安定してくると「もう必要ないのでは?」と感じることもありますが、薬を自己判断で中止するのは非常に危険です。
アリピプラゾールは、脳内の神経伝達物質、特にドパミンやセロトニンのバランスを調整することで、症状の安定を保ちます。
この状態に体が慣れていると、服薬をやめたことで神経系が混乱し、症状の再燃や離脱症状が現れることがあります。
実際、NICE(英国国立医療技術評価機構)などの治療ガイドラインでは、抗精神病薬の急な中止が再発リスクを高めることが報告されており、漸減(ゆっくりと段階的に減らす)を基本とすることが推奨されています。
特に、初発エピソード後1〜2年以内の中止は再発率が高くなるとされており、医師の慎重な判断が求められます。
「元気になったからやめたい」と思うこと自体は悪いことではありません。
しかし、「やめ方」を間違えると、これまでの努力が水の泡になってしまうこともあるのです。
まずは医師にその気持ちを相談してみることから始めましょう。
離脱症状や再発リスクへの理解
アリピプラゾールは、ベンゾジアゼピン系の抗不安薬のように明確な依存性は報告されていませんが、服用を中止・減量する過程で離脱症状が起こることは十分にありえます。
とくに急激な中止では、以下のような身体的・精神的症状が現れる可能性があります。
- 落ち着かなさ・焦燥感・イライラ
- 不眠や睡眠の質の低下(寝つきにくさ・悪夢など)
- 不安感や感情の揺れ
- めまい・頭痛
- 食欲低下・だるさ
- 筋肉のこわばりや身体の違和感
こうした離脱症状は、再発と区別がつきにくいこともあります。
たとえば、症状の一部がぶり返したように感じても、それが「病気の再発」なのか「薬の影響による一時的な離脱反応」なのかを判断するのは難しいものです。
そのため、減薬や中止は、必ず医師の観察のもとで行うことが重要です。
また、統合失調症や双極性障害では、治療の中断が再発率を高めることが、多くの研究やガイドラインで示されています。
特に発症から数年間は再発のリスクが高いため、服薬継続の必要性を含めて、医師と十分に話し合いましょう。
主治医と相談しながらの段階的減薬の方法
減薬を成功させるには、「どのように減らすか」だけでなく、「どんな支援体制を整えるか」が大切です。
以下に、安全で実現可能な減薬の進め方をご紹介します。
減薬の目的とゴールを明確にする
まずは「なぜ減薬したいのか」をはっきりさせましょう。たとえば、
- 副作用を減らしたい
- 妊娠・出産を考えている
- 社会復帰に向けて薬を減らしたい など
目的が明確だと、医師も治療方針を組み立てやすくなります。
体調と生活の安定が前提
減薬は、症状が安定しており、生活リズムや対人関係、仕事・学業などの社会機能がある程度整っていることが前提です。
不安定な時期に減薬をすると、小さな変化がきっかけで再発につながるリスクがあります。
徐々に、段階的に減らす
減薬のスケジュールは、服用期間・用量・症状の安定性などによって変わりますが、基本は「ゆっくり、少しずつ」です。
近年の研究では、数週間から数か月、場合によってはそれ以上の時間をかけて減薬することで、再発リスクが下がることが報告されています。
薬を減らすタイミングや量は個別に調整されます。
たとえば、25%ずつ段階的に減らす、間隔をあけて医師のチェックを受ける、必要に応じて心理療法や日常生活の調整を加えるといった方法がとられます。
離脱や再発のサインを見逃さない
減薬中は、以下のような変化に注意が必要です。
- 寝つきにくい、途中で目が覚める
- 食欲の変化
- 落ち込みや怒りっぽさ
- 集中困難
- 疑い深くなる、人との距離の取り方が変わる など
これらは再発や離脱症状のサインかもしれません。
気づいた時点で、医師に相談して調整することが大切です。
必要に応じた柔軟な対応
もし減薬によって体調が悪化した場合は、一時的に前の用量に戻す、減薬を一時中止するといった柔軟な対応も必要です。
大切なのは「予定通り進めること」ではなく、「安全に前に進むこと」です。
支援体制を整える
減薬中は、本人だけでなく家族や支援者、職場の理解も重要です。
たとえば、「調子が悪くなったらどうするか」という危機対応計画を一緒に作る、「眠れなかった日を記録する」といった行動が、本人を守る手立てになります。
医師との連携だけでなく、生活の中で変化に気づいてもらえる環境を整えることで、安心して減薬に取り組むことができるようになります。
- アリピプラゾールの中止は慎重に計画し、自己判断での急な断薬は避けることが重要です。
- 減薬を希望するときは、離脱症状や再発リスクを理解し、医師のサポートのもとで段階的に進めましょう。
- 睡眠や気分、対人関係などの変化を早めに察知し、柔軟に対応することが再発予防につながります。
- 家族や支援者との連携を深め、安全な減薬環境を整えることも大切です。
よくある質問(Q&A形式)
「太るのか?」という不安について
Q:アリピプラゾールを飲むと太りますか?
このご質問はとても多く、特に服薬初期や若年層の方からよく寄せられます。
結論から言えば、アリピプラゾールは他の抗精神病薬と比べると体重増加のリスクは相対的に低いとされています。
実際、体重増加が顕著にみられるのは、オランザピンやクロザピンなどの薬剤であり、アリピプラゾールは比較的「代謝に与える影響が少ない薬」として位置づけられています。
ただし、「絶対に太らない薬」というわけではありません。
個人差があり、食欲増進、活動量の変化、間食の増加などをきっかけに、少しずつ体重が増えてしまう方もいます。
このため、服薬中は以下のような点に注意しましょう。
- 体重・食欲を定期的に記録する
- 1日15〜30分程度の軽い運動を取り入れる
- 就寝前の間食や過剰な糖分を避ける
また、服薬開始後に急激に体重が増えた場合は、主治医に相談してください。
別の薬剤への変更や、生活習慣改善の支援を受けられる場合があります。
「長期利用はやばい?」
Q:ずっと飲み続けると、脳や体に悪影響はありませんか?
この疑問もとても自然なもので、特に服薬歴が長くなると「この先どうなるんだろう」と不安になる方もいらっしゃいます。
まず前提として、アリピプラゾールは長期的な使用を前提に開発・承認されている薬剤であり、統合失調症や双極性障害などの慢性疾患では、維持療法としての継続使用が再発予防に有効であるとされています。
とはいえ、副作用の観点からいくつか注意が必要な点もあります。
長期使用における懸念点はあるが、適切な維持療法は再発・入院を減らす
- 遅発性ジスキネジア(舌や顔面・四肢の不随意運動)
→ 比較的リスクは低いとされていますが、完全にゼロではありません。 - 内分泌系・代謝系への影響
→ アリピプラゾールは他薬に比べ低リスクですが、長期使用では血糖・脂質などのモニタリングが望まれます。
また、「脳が薬に依存してしまうのでは?」という疑問もありますが、アリピプラゾールは依存性のある薬(たとえばベンゾジアゼピン系)とは異なり、依存構造をつくる薬ではありません。
むしろ、再発・再燃を繰り返すことによる脳機能の変化(社会機能の低下、ストレス耐性の低下など)の方が、長期的にみて影響が大きいとされています。
そのため、「やめるべきか?」よりも、「どうすれば安全に続けられるか?」という視点で主治医と相談しながら治療を続けていくことが大切です。
「顔つきが変わるって本当?」
Q:アリピプラゾールを飲んでいると、表情がなくなる・顔が変わるという噂を聞いたのですが…
これは非常に繊細で、不安を感じやすいテーマかもしれません。
たしかに、「表情が乏しくなった」「顔がむくんだ気がする」「目の力が弱くなった」と感じる方もいらっしゃいますが、結論「アリピプラゾールで骨格そのものが変わる」「恒久的に顔が変形する」という証拠はありません。
このような不安は、いくつかの要因が絡み合って起こる可能性があります。
考えられる要因
- 薬の影響による情動の平坦化(フラットな感情表現)
→ アリピプラゾールは激しい感情の波を整えることから、一部の人には感情表現が平坦になったように感じられることがあります。 - 副作用による筋肉のこわばりや緊張
→ これにより顔の動きが固く見えることがあります。 - むくみや体重変化
→ 顔周りに現れる場合があり、それが「顔つきの変化」と感じられることもあります。
ただし、こうした変化はすべての人に起こるわけではなく、個人差が大きいというのが実情です。
「自分らしさが失われてしまったようでつらい」と感じたときには、医師に率直に相談することをためらわないでください。
必要であれば薬の調整や、他の治療方法を一緒に検討し、改善することが期待できます。
また、感情が動きにくくなる原因が「薬」だけとは限りません。
病気そのものや、回復期特有の心理的な波の影響である可能性もあります。
自分自身の感覚を大切にしつつ、周囲や医療者と協力して、自分らしさを取り戻す道を探っていきましょう。
- アリピプラゾールは体重増加リスクが比較的低いが、油断せず日々の食事や活動に配慮しましょう。
- 長期使用は再発予防に有効であり、依存性はなく、安全に使用可能とされています。
- 「顔つきが変わる」という不安には、感情表現の変化や筋肉のこわばり、むくみなどが関与している場合があります。
- 違和感や不安を感じたら、自己判断せず医師と相談を。
薬について不安を感じたら、セカンドオピニオンを利用する選択肢も

副作用が続いたり、日常生活に影響が出てしまうと、「このまま薬を飲み続けて大丈夫なのかな?」と不安になる方も少なくありません。
実際、多くの患者さんが「副作用は一時的なのか」「別の治療薬はないのか」と悩まれています。
そんな時に役立つのが、セカンドオピニオンという選択肢です。
本メディアMental Care Journalでは
- 自分の症状と薬が合っているのか、不安…
- 薬の副作用がつらいが、主治医に言い出しにくい
- いまの薬を続けるべきか、客観的な意見が欲しい。
といった方に対して精神科医による監修付きのセカンドオピニオンを72時間以内にお届けするサービスを提供しています。
不安を一人で抱え込まずに、安心して次の一歩を考えるための相談先としてご活用ください。
まとめ
アリピプラゾールについて調べていると、不安になる情報も多く目に入るかもしれません。
けれども、薬は「良い」「悪い」で単純に分けられるものではなく、あなたの生活を支える大切な役割を担っています。
大事なのは「どのように安心して使い続けるか」そして「不安や副作用が出たときにどう対応するか」を知っておくことです。
この記事が、薬と上手につきあうためのヒントとなり、主治医との対話をよりスムーズにするきっかけになれば幸いです。
あなたの治療が少しでも前向きに、安心できるものとなるよう応援しています。
- アリピプラゾール(エビリファイ)は、統合失調症や双極性障害、うつ病の補助療法などに用いられる抗精神病薬です。
- ドパミンの働きを調整するユニークな作用を持ち、他の薬と比べて体重増加や代謝異常のリスクが比較的低いとされています。
- 一方で、不眠や落ち着かなさ(アカシジア)などの副作用が出る場合もあります。
- 減薬や中止は自己判断で行わず、主治医と相談しながら段階的に進めることが安全です。
- 「太るのでは?」「長期利用は大丈夫?」「顔つきが変わる?」といったよくある不安は、正しい情報を知ることで安心につながります。
監修医プロフィール
監修:小林玲美子 先生

【保有資格】 精神科専門医 / 精神保健指定医 / 日本医師会認定産業医
【経歴・実績】 東京大学法学部を卒業後、アパレル企業にて店舗責任者を経験。その後、医学の道へ転身し、国立大学医学部附属病院にて「ベスト研修医」を受賞。
大学病院、児童相談所、行政機関など幅広い現場で、延べ13,000名以上の診療・治療に従事。
現在は自身のクリニックで診療を行う傍ら、30社以上の顧問医・産業医として企業の健康経営を支援している。
実臨床と社会活動の両面から、「真に必要な治療と医療情報」を届けることを大切にし、女性のライフデザイン支援や企業向けキャリアアップ研修の講師としても活動。

