「できれば、そろそろ睡眠薬をやめたい」「薬に頼らず眠れるようになりたい」——そんな思いを抱えていませんか?
睡眠薬は、不眠や心の不調をやわらげる大切なサポーターですが、長く服用していると「依存が怖い」「減らし方がわからない」と不安になることもあるでしょう。
この記事では、医師とともに安全に進める減薬のステップや、離脱症状への対処法、薬に頼らない睡眠を目指すセルフケアのヒントまで、やさしく丁寧にお伝えしていきます。
※本記事はファクトチェックを徹底しており、記事最後に参考文献を記載しています。
前提:睡眠薬の種類別の「やめやすさ」と注意点
睡眠薬とひとことで言っても、実は種類によって「やめやすさ」や「離脱症状の出やすさ」には違いがあります。
どの薬をどれくらいの期間飲んでいたか、どのような作用メカニズムなのかによって、減薬の方法や離脱リスクは変わってくるのです。
今回は代表的な3つのタイプに分けて、それぞれの特徴や注意点をわかりやすく解説していきます。
ベンゾジアゼピン系(ハルシオン・レンドルミンなど)のリスク
ベンゾジアゼピン系睡眠薬(以下、ベンゾ系)は、もっとも歴史があり広く使われてきたタイプの睡眠薬です。
ハルシオン(トリアゾラム)やレンドルミン(ブロチゾラム)などが代表的で、脳内の「GABA-A受容体」に作用し、鎮静や抗不安、筋弛緩といった効果を発揮します。
特徴
- 一般に即効性が高く、入眠困難に対して処方されることが多い
- 抗不安作用や筋弛緩作用を併せ持つ
- 抗不安薬としても使われることがある
注意すべき点(減薬・断薬時)
ベンゾ系は、依存性や耐性がつきやすく、離脱症状が出やすいという特徴があります。
長期服用により身体が薬に慣れてしまうことで、減薬や中止の際に「反跳性不眠」や「不安・イライラ・しびれ」などの離脱症状が生じやすくなります。
とくに短時間作用型(例:ハルシオン)は「効き目が切れるスピードが早い」ため、急にやめると強い反動が起こりやすい傾向があります。
減薬を行う際は、医師と相談しながら、5〜10%ずつを数週間ごとに減らしていくなど、ゆっくりとしたペースで進めることが推奨されます。
また、高齢者においては、筋弛緩作用や鎮静作用が転倒・骨折・認知機能の低下につながるリスクもあるため、慎重な処方が求められます。
非ベンゾ系(マイスリー・アモバン)の特徴
非ベンゾジアゼピン系睡眠薬、いわゆる「Z薬」(ゾルピデム=マイスリー、ゾピクロン=アモバン)は、GABA-A受容体に作用する点ではベンゾ系と似ていますが、構造が異なることから「非ベンゾ」と呼ばれます。
特徴
- 催眠作用に選択的で、抗不安や筋弛緩作用は比較的弱い
- 半減期が短く、翌朝の持ち越し効果が少ない傾向
- 比較的「やめやすい」とされることも多い
注意点
「依存性が少ない」とは言われますが、長期使用や過量使用では耐性や依存が形成される可能性があります。
また、マイスリー(ゾルピデム)では、まれに記憶障害や夢遊様の行動(複雑な睡眠関連行動)が報告されることもあり、注意が必要です。
Z薬も、急にやめることで一時的に不眠が悪化したり、不安定さが出ることがあり、段階的な減量が望ましいとされます。
ベンゾ系に比べて離脱症状は軽微なことが多いですが、過信せず慎重に進めることが大切です。
さらに、個人差が大きいため、一般的にはベンゾ系よりも短期間で減薬が完了できるケースもありますが、必ずしもそうとは限りません。
あくまで医師の指導のもとで、無理のないペースで進める必要があります。
メラトニン系(ロゼレム・メラトベル)はどうか?
メラトニン受容体作動薬(ロゼレム、メラトベル)は、体内の「概日リズム(サーカディアンリズム)」に働きかけて自然な睡眠を促す、新しいタイプの睡眠薬です。
GABA系には作用せず、メラトニン受容体(MT1・MT2)に選択的に作用するため、薬理的にも作用が異なります。
特徴
- 生理的な眠気を導くメラトニンの働きを模倣
- 翌朝の眠気やふらつきが少ない
- 依存性や離脱症状のリスクが極めて少ない
減薬・断薬のしやすさ
メラトニン系睡眠薬は、最もやめやすい薬の一つとされています。
長期的な使用でも反跳性不眠や明確な離脱症状の報告はほとんどなく、自然に中止できる例も多くあります。
ただし、効果の立ち上がりがゆっくりで、「即効性がない」と感じる方もいるかもしれません。
実際、効果が出るまでに数日から1〜2週間ほどかかることもあるため、焦らず使い続けることが大切です。
注意点
- 睡眠リズムが乱れている人には有効性が高い
- 重度の不眠や強い不安が背景にある場合、単剤では効果が限定的なことも
- 睡眠衛生(光・音・食事・運動など)の工夫と併用することで、効果が高まる
このタイプの睡眠薬は、薬に頼らない睡眠リズムの回復を目指す設計になっているため、CBT-I(認知行動療法)や生活習慣の改善と併用するのが理想的です。
- ベンゾジアゼピン系は離脱症状・依存のリスクが高く、医師のもとで段階的な減薬が必須です
- 非ベンゾ系(Z薬)は比較的やめやすいが、記憶障害や依存のリスクも報告されています
- メラトニン系は依存性がほぼなく、自然な中止が可能ですが、即効性には欠けることもあります
- 種類にかかわらず、「焦らず・段階的に・医師とともに」という視点が最も重要です
睡眠薬を自己判断でやめるリスク。再発と離脱症状の見分け方
「そろそろ薬をやめたい」と思う気持ちはとても自然なもの。
しかし、医師と相談せずに自己判断で睡眠薬を減らしたり中止したりすると、不眠の再発や離脱症状が生じる可能性があります。
とくに長期間服用していた場合、脳や身体が薬の作用に適応していることが多いため、急な中止は慎重さが求められます。
ここでは、睡眠薬の自己中断に潜むリスク(再発と離脱)と、それを避けるために知っておきたい医学的な知識を、やさしく丁寧に解説します。
離脱症状とは?(不眠・めまい・不安・電気ショック感)
睡眠薬を急にやめたときに現れる「離脱症状(withdrawal symptoms)」は、薬に身体が慣れた状態から急にバランスを変えることで起こる一連の反応です。
DSM-5-TRでも、鎮静薬・睡眠薬・抗不安薬の中止や減量後に離脱症候群が生じうることが記載されており、医学的にもよく知られています。
代表的な離脱症状には以下のようなものがあります:
- 反跳性不眠(rebound insomnia)
中止直後に不眠が一時的に悪化することがあります。これは代表的な離脱症状で、薬によって調整されていた睡眠リズムが揺り戻されるためと考えられています。 - 神経過敏・不安・焦燥感
日中のそわそわ感やイライラ、不安が強まることがあります。鎮静作用が急に消失することで、中枢神経が過敏になるためと理解されています。 - 身体症状(めまい・しびれ・筋肉のピクつきなど)
特にベンゾジアゼピン系を長期使用していた場合、めまいやしびれなど自律神経系の症状が出ることがあります。 - 抑うつ気分・集中困難・情緒の波
気分の落ち込みや集中力の低下がみられることがあります。この段階では、離脱症状と再発の鑑別が重要になります(後述)。
離脱症状の現れ方は、薬の種類や使用期間、減量幅、個人の体質によって大きく異なります。
また、急に中止すると離脱症状が出るリスクが高くなるとされており、計画的な減量が推奨されます。
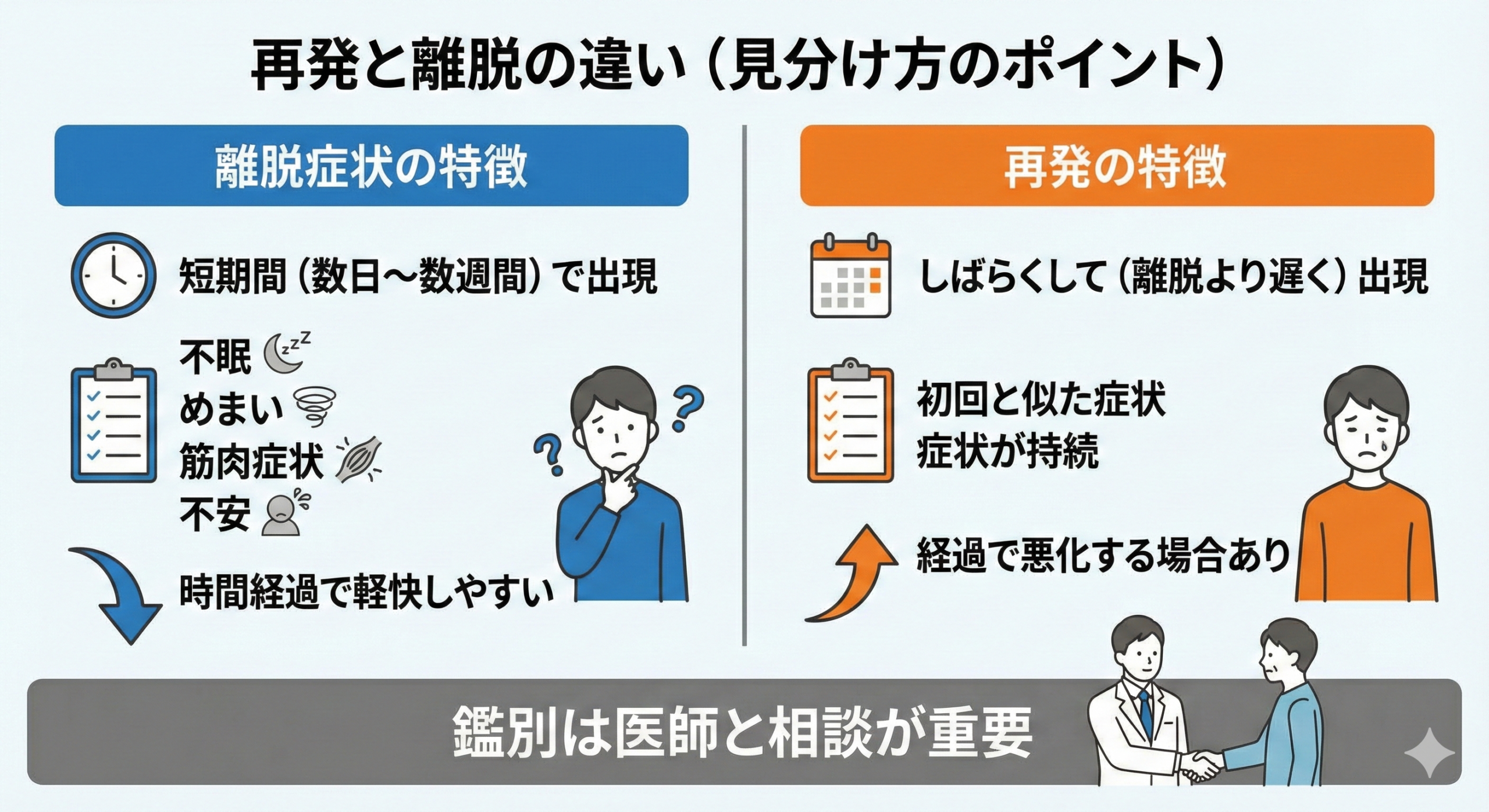
再発と離脱の違い(見分け方のポイント)
不眠や不安が再び出てきたとき、「これは再発なのか、離脱なのか」と迷う方は少なくありません。
しかし、この2つには臨床的な違いがあり、見極めが重要です。
離脱症状の特徴
- 中止または減量後、比較的短期間(数日〜数週間)で現れることが多い
- 睡眠以外にも、めまい・筋肉症状・不安など多彩な症状がみられる
- 時間の経過とともに軽快しやすい傾向がある
再発の特徴
- 中止後しばらくして(一般的には離脱より遅れて)現れることがある
- 初回エピソードに似た症状が持続する
- 経過とともに悪化していく場合がある
この鑑別は、患者さん本人が判断するのは難しいことが多く、医師でも慎重に経過を見る必要があります。
とくに再発を「離脱だから大丈夫」と思い込み、必要な治療が遅れることは避けたいところです。
症状が続く場合は、早めに医療機関で相談することをお勧めします。
依存・耐性のメカニズム(なぜ長期使用でやめにくくなるのか)
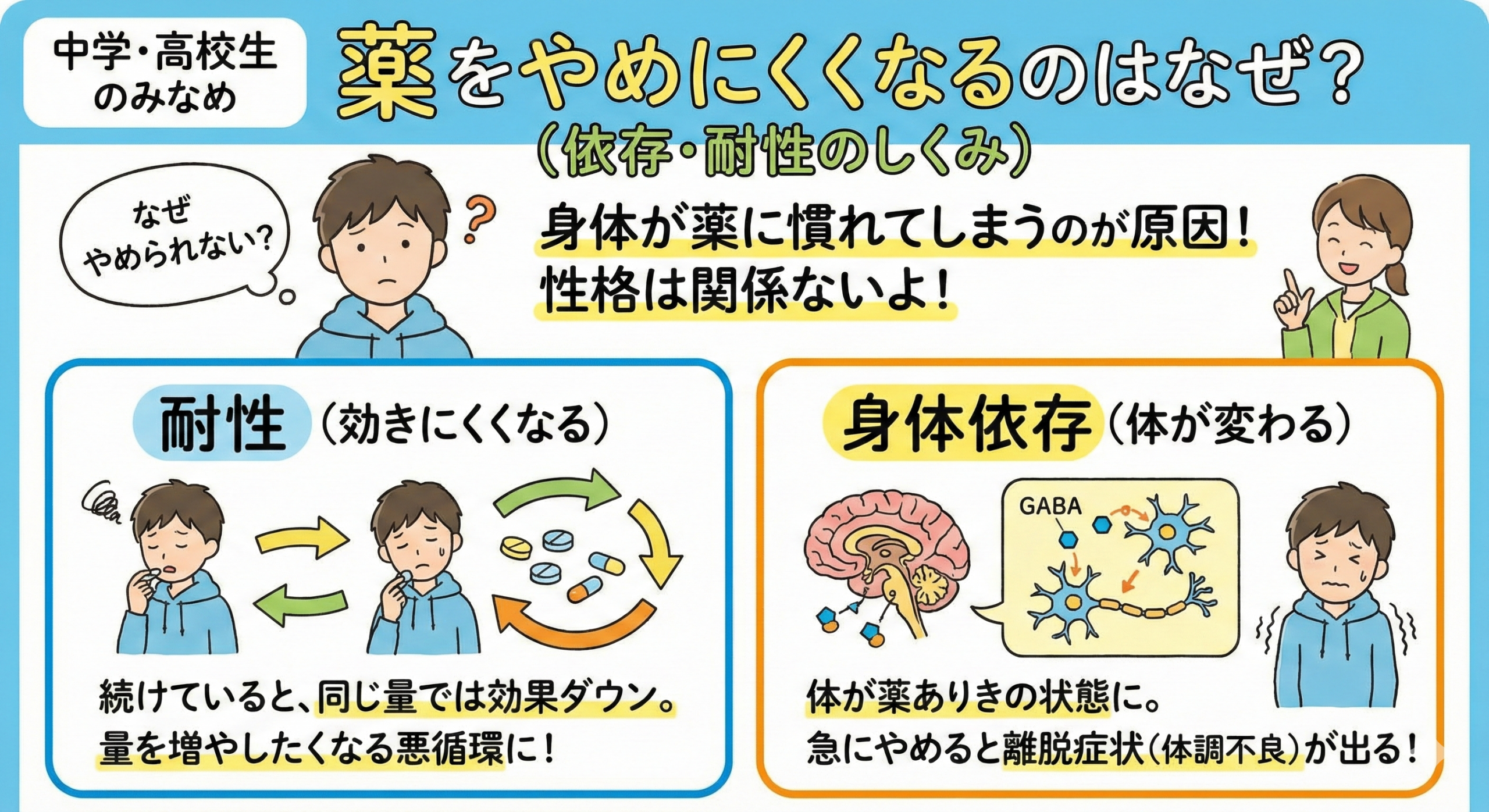
「依存」と聞くと精神的な依存のイメージが強いかもしれませんが、睡眠薬の場合の多くは、身体が薬の作用に適応してしまう身体依存が中心です。
これは性格や意思の強さとは関係なく、薬の種類や使用期間に左右されます。
耐性(tolerance)
薬を続けているうちに、最初と同じ量では効果が感じにくくなることがあります。これを「耐性」と言います。
ベンゾジアゼピン系では、数週間〜数ヶ月の使用で睡眠作用への耐性が形成されることがあると報告されています。
その結果、「薬を飲んでいるのに眠れない」と感じることがあり、さらに量を増やしたくなる悪循環に入ることもあります。
身体依存(physical dependence)
身体が薬の存在を前提に神経の働きを調整するようになり、中止すると離脱症状が出る状態を指します。
これも、薬を長期間使用していると起こりやすいとされています。
神経伝達物質(GABAなど)の働きが薬の作用を踏まえた形に再構成されるため、急な中止でバランスが崩れやすくなります。
- 睡眠薬の急な中止や大幅な減量は、離脱症状が出るリスクを高めるとされています
- 離脱症状は不眠だけでなく、めまい・不安・神経過敏・電気ショック感など多様な症状が見られることがあります
- 離脱と再発の鑑別は医師でも慎重さが必要で、自己判断は危険です
- 依存や耐性は薬の種類や使用期間によって起こりやすく、意思の強さとは無関係です
離脱症状や依存のメカニズムを理解すると、「安全にやめる方法はないのだろうか」と不安になるかもしれません。
安心してください。睡眠薬の減薬や終了は、医師と協力しながら段階的に進めれば、多くの方が安全に取り組むことができます。
次の章では、実際の臨床現場で用いられる「安全な減薬ステップ」について、より具体的にお伝えしていきます。
医師が行う“安全な睡眠薬の減薬ステップ”
長く睡眠薬を使ってきた方にとって、「そろそろ薬を減らしたい」「自然な眠りを取り戻したい」と思うのは、ごく自然なことです。
ただし、睡眠薬は脳の神経に働きかける作用があるため、焦ってやめてしまうと、思わぬ不調や不眠の再発につながることもあります。
ここでは、精神科の臨床現場で行われている「安全な減薬のステップ」について、タイミング・減薬のペース・薬の特性に応じたプロトコル・代替薬の併用など、最新の知見に基づいて丁寧にご紹介していきます。
減薬を始めるタイミング(安定期3ヶ月など)
睡眠薬の減薬において、最も重要なのは「今が減薬に適した状態かどうか」を慎重に見極めることです。
急ぎすぎてしまうと、離脱症状や反跳性不眠といった反応が出るリスクが高まります。
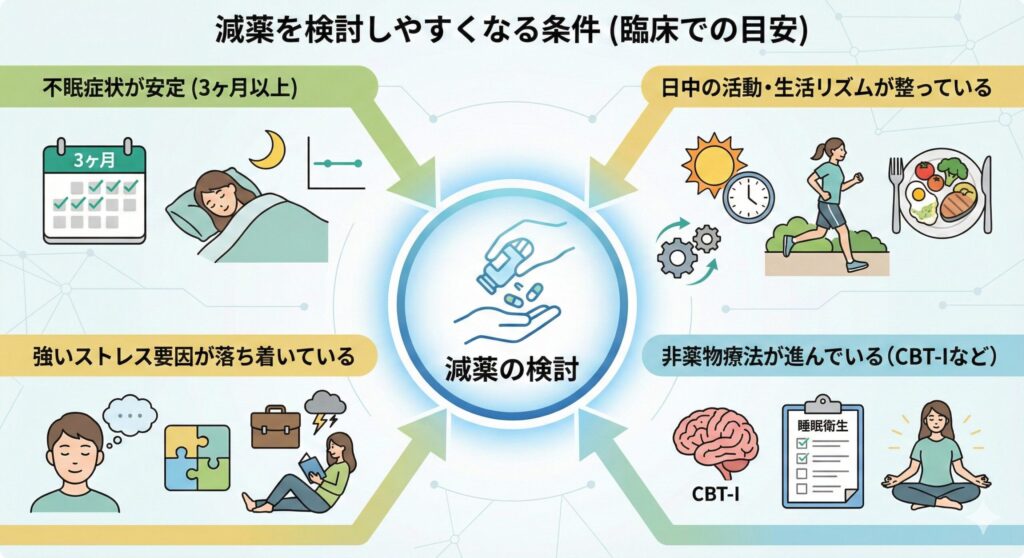
実際の臨床では、以下のような条件が整っていると、減薬を検討しやすくなるとされています:
- 不眠症状が一定期間(例:3か月以上)安定している
- 日中の活動や生活リズムが整っている
- 強いストレス要因(転職・家族問題など)が落ち着いている
- 認知行動療法(CBT-I)や睡眠衛生改善などの非薬物療法がある程度進んでいる
この「3か月」はあくまで一例であり、実際には医師と相談しながら柔軟に判断されるものです。
また、患者さんご自身の「やめたい」「減らしたい」という前向きな意志も大切な要素となります。
医師との対話の中で、不安や疑問を共有しながら進めることが、減薬成功の第一歩になります。
容量を減らすペース(10〜25%ずつ・数週間単位)
減薬の基本原則は「少しずつ、無理なく、体調を見ながら」です。
特にベンゾジアゼピン系の睡眠薬では、急な中止が離脱症状を引き起こすリスクが高いため、慎重なステップダウンが重要です。
代表的な進め方の一例としては:
- 全体の5〜25%程度を1〜4週間ごとに減らしていく
- 症状が安定していれば次のステップへ
- 不調が出た場合は、減薬を一時停止したり、元の量に少し戻すことも
例:1mgを服用している場合 → 0.75mg → 0.5mg → 0.25mg → 中止
このように、数段階に分けて段差を小さくしていくことで、体や心にかかる負担を和らげることができます。
重要なのは「ペースにこだわりすぎない」こと。
体調が不安定になったら立ち止まっても良いですし、調子が戻ればまた進めればいいのです。
医師と綿密に連携しながら、その人に合ったスピードで進めていくことが大切です。
半減期を考慮した減薬ステップ
睡眠薬には「体から抜ける速さ=半減期」に違いがあり、それによって離脱症状の出やすさや減薬の難しさも変わります。
- 短時間作用型(トリアゾラムなど)
→ 効果の持続時間が短く、反跳性不眠が出やすい傾向があります - Z-drug(ゾルピデムなど)
→ ベンゾジアゼピン系に比べて反跳性はやや少ないとされますが、依存や離脱症状が起こることがあります - 長時間作用型(フルラゼパム、エスタゾラムなど)
→ 比較的血中濃度が安定しており、反跳性不眠は少ない傾向。ただし、日中の眠気やふらつきには注意が必要
このように、薬剤の種類ごとの特性を理解した上で減薬方法を選ぶことが、安全かつ再発の少ない進め方につながります。
必要に応じて、長時間作用型の薬に切り替えてからゆっくり減らす方法が取られることもあります。
代替薬の活用(メラトニン・漢方・抗不安薬の調整など)
睡眠薬を減らしていく過程では、離脱症状や不安感を和らげるための補助的な手段を併用することがあります。
ここでは、よく用いられる代表的な方法をご紹介します。
メラトニン受容体作動薬(ラメルテオンなど)
- 睡眠のリズムを整えるホルモンに作用し、依存性が非常に少ないとされています
- 入眠困難に効果があり、減薬の移行期に検討されることもあります
漢方薬(抑肝散・加味逍遥散・柴胡加竜骨牡蛎湯など)
- 不安・イライラ・浅い眠りに対して処方されることがあります
- 一部の研究で有効性が示唆されていますが、エビデンスの質には限界があるため、使用は医師と相談して慎重に
- 体質に合わないと副作用が出る可能性もあるため、自己判断での使用は避けましょう
抗不安薬(短期間の補助として)
- 強い不安や焦りが出ているときに、一時的に補助的に使用されることがあります
- ベンゾジアゼピン系薬剤のため、使用は短期間・必要最小限にとどめることが原則
認知行動療法(CBT-I)
- 睡眠に対する考え方や行動パターンを見直す治療で、慢性不眠に対して高いエビデンスがあります
- 再発の予防や薬物に頼らない生活習慣の確立にも効果が期待できます
このように、「薬を減らす」ことだけでなく、「眠れる力を育てる」ことを同時に行っていくことが、減薬を成功させるための鍵になります。
- 減薬のタイミングは、数か月以上の症状安定や生活リズムの安定を目安に検討
- 減薬ペースは、5〜25%ずつ、1〜4週ごとのステップが一般的
- 薬の半減期を考慮し、種類に応じた減薬戦略を立てる
- ラメルテオンや漢方薬などの補助的アプローチを併用することもある
- 認知行動療法(CBT-I)の導入で再発予防につなげる
- 医師との連携を大切にし、無理なく進めることが成功のポイント
減薬を成功させる生活・心理サポート
薬を減らすことは、心と体にとって小さくない変化です。
その変化に振り回されず、できるだけ穏やかに過ごすための環境や習慣を整えておくことで、離脱症状が出たときも「対処の引き出し」が増え、安心感につながります。
ここでは、睡眠衛生、不安対処、周囲との関わり方、オンライン診療・セカンドオピニオンといった、減薬を支える具体的な生活・心理サポートについてお話ししていきます。
睡眠衛生(光・運動・カフェイン・入浴)
減薬のプロセスでは、反跳性不眠や中途覚醒が一時的に目立つことがあります。
そのときに、薬以外の方法で眠りを支えられるようにしておくことが、とても心強い土台になります。
そのための基本が「睡眠衛生(sleep hygiene)」と呼ばれる、睡眠にとって好ましい生活習慣や環境作りです。
朝の光で体内時計を整える
朝、起きてからできるだけ早いタイミングでカーテンを開けて、自然光を浴びるようにしてみてください。
朝の光は体内時計(概日リズム)を整える方向に働き、夜の眠気が訪れるタイミングにも影響します。
ベンゾジアゼピン系の睡眠薬などを長く使っていると、「本来の眠気のリズムが自分でも分かりづらい」と感じる方もいますが、毎朝同じ時間に光を浴びる習慣をつけることで、少しずつ自分のリズムを取り戻しやすくなります。
日中の軽い運動を味方にする
ウォーキングやストレッチなどの軽い運動は、ストレスの軽減や睡眠の質の向上に役立つことが報告されています。
特に、日中から夕方にかけての適度な運動は、夜になったときの自然な眠気を後押ししやすくなります。
息が軽く弾む程度のペースで構いませんので、無理のない範囲で「毎日少し動く」習慣を続けることがポイントです。
一方で、就寝直前の激しい運動は、人によっては交感神経が高ぶり入眠を妨げる可能性があるため、寝る2〜3時間前までに終えると安心です。
カフェインとのほどよい距離感
カフェインには覚醒作用があり、摂取後しばらくの間は眠気を感じにくくなります。
個人差はありますが、摂取から数時間は効果が続くとされており、夕方以降のコーヒー・緑茶・エナジードリンク・一部の栄養ドリンクなどは、睡眠を妨げる要因になりやすいと考えられています。
「午前中〜昼過ぎまでにとどめる」「夜はノンカフェインの飲み物(麦茶、ハーブティー、白湯など)に切り替える」といった工夫で、カフェインとうまく付き合うことができます。
入浴のタイミングと温度
ぬるめ(目安として40度前後)のお湯にゆっくりつかることは、心身のリラックスにつながりやすく、入眠をスムーズにする一助になるとされています。
入浴によって一時的に体温が上がり、その後ゆっくりと下がっていく過程で眠気が訪れやすくなります。
就寝直前ではなく、「寝る約90分前」を目安に入浴を終えておくと、体温の自然な低下と眠気のタイミングが重なりやすくなります。
熱すぎるお湯や、長時間の入浴は逆に疲労感や動悸を強めることもあるため、ご自身が「心地よい」と感じる程度にとどめてください。
不安・イライラへの対処法(認知行動療法・呼吸法)
睡眠薬の減薬中は、「また眠れなかったらどうしよう」「この不安はずっと続くのではないか」といった心配が強まり、イライラや焦りが出てきやすくなります。
これは、離脱症状としての不安や、薬によって和らいでいた感情が表に出てきたことなどが背景にあり、決して「心が弱いから」ではありません。
こうした心の波に対しては、「考え方のクセ」を柔らかく修正していく認知行動療法(CBT)の視点と、「身体から心を落ち着かせる」呼吸法・筋弛緩法を組み合わせることが役に立ちます。
認知行動療法の視点を取り入れる
認知行動療法では、「思考 → 感情 → 行動」という流れを整理していきます。たとえば、
- 思考:「今夜も眠れなかったら明日大変なことになる」
- 感情:強い不安、焦り
- 行動:寝床でスマホを見続ける、時計を何度も確認する
このような流れが続くと、ますます眠れなくなり、不安も強化されてしまいます。
ここで大切なのは、「考えを無理にポジティブに変える」ことではなく、現実的で柔らかい考え方に調整していくことです。
たとえば、「眠れない夜があっても、人はある程度なんとかやり過ごせる」「一晩眠れなくても、すぐにすべてがダメになるわけではない」など、「100か0か」ではない中間の見方を少しずつ増やしていきます。
こうした練習は、不眠そのものだけでなく、不安障害や抑うつの症状にも用いられている方法です。
呼吸法・筋弛緩法で「体から」整える
不安や焦燥感が強いとき、呼吸が浅く早くなり、心拍数も上がりがちです。
そんなときに、ゆっくりとした腹式呼吸や、筋肉を意識的に緩める方法を使うことで、体の緊張がやわらぎ、心の緊張も少し落ち着きやすくなります。
たとえば、次のような方法があります。
- ゆっくり鼻から息を吸って、お腹がふくらむのを感じる
- 一拍おいてから、口から細く長く吐き出す
- これを自分の心地よいペースで数分間続けてみる
また、漸進的筋弛緩法(PMR)と呼ばれる方法では、手や腕、肩、顔、足などを順番に「ギュッと緊張させてから、ストンと力を抜く」ことを繰り返します。
こうした技法は、ストレスや不安の軽減、入眠困難の改善に役立つことが報告されており、「自分で自分を落ち着かせるスキル」として身につけておくと、減薬中の心強い味方になります。
家族・職場への共有(孤立を避ける)
減薬を一人だけで抱え込んでいると、「もし調子が崩れたらどうしよう」「迷惑をかけてしまうのではないか」といった不安が膨らみやすくなります。
誰か一人でも、状況を理解してくれる人がいることは、メンタルヘルスの観点からも大きな支えになります。
家族・パートナーへ「今の状態」を伝える
同居している家族やパートナーがいる場合、「いま睡眠薬の量を少しずつ減らしていて、一時的に不安定になることがあるかもしれない」と事前に共有しておくことは、とても意味があります。
そうしておくことで、夜中に不安が強くなったり、眠れずにつらそうにしている様子に気づいてもらいやすく感じる方もいます。
また、イライラや落ち込みが出たときにも、「性格が変わってしまった」のではなく、「減薬の時期だからこその揺れ」と理解してもらえることが増え、関係性のトラブルを防ぐ助けにもなります。
もちろん、すべてを詳細に説明する必要はありません。「今こういう治療の段階にいる」「少し揺れやすい時期だから、見守ってもらえると助かる」といった形でも十分です。
職場での配慮を得るという選択肢
仕事を続けながら減薬を進める場合には、職場での負担感が症状に影響することも少なくありません。
すべての職場で同じように配慮が得られるわけではありませんが、場合によっては、信頼できる上司や産業医、人事部門などに相談することで、
- 一時的な残業の軽減
- 勤務時間の調整(時差出勤など)
- 負荷の低い業務への一時的な変更
といった配慮が検討されることもあります。
「具体的にどんな配慮があると助かるか」を自分でも整理してから相談してみると、話し合いがスムーズになりやすいです。
打ち明ける範囲や相手は、あなたが「話しても大丈夫」と感じられる人に絞って構いません。
オンライン診療・セカンドオピニオンの活用
「通院する体力や気力が足りない」「仕事の都合で通院時間が取れない」「主治医には相談しづらいことがある」──そんなときの選択肢として、オンライン診療やセカンドオピニオンがあります。
どちらも、減薬をより安全に進めるために役立つことがある方法です。
オンライン診療という選択肢
オンライン診療では、スマートフォンやパソコンを通じて、自宅や職場などから医師の診察を受けることができます。
移動が不要になるため、「体調は不安定だけれど、相談したいことがある」「薬の量を微調整したい」といった場面で、通院へのハードルを下げてくれます。
精神科領域でも、うつ病や不安症などに対するオンライン診療や遠隔精神医療は、対面診療と同程度の効果や満足度を示す研究が増えており、薬物治療の継続支援という観点からも重要な役割を担いつつあります。
セカンドオピニオンで客観的な視点を得る
「今の減薬の進め方で本当に良いのか」「別の薬への切り替えという選択肢はないのか」といった疑問が強くなっている場合には、別の医師から意見をもらうセカンドオピニオンを利用する方法もあります。
セカンドオピニオンは、主治医を変えることが目的ではなく、治療方針について別の専門的な視点を得るための機会です。
診断や薬物療法の妥当性について確認したり、ほかの選択肢があるかを相談したりすることで、「自分の治療について納得感を持つ」ことにつながる場合があります。
利用する際には、診療情報提供書やお薬手帳など、これまでの治療経過が分かる資料を準備しておくとスムーズです。
費用は自費診療となることが多いため、事前に料金や予約方法を確認しておくと安心です。
- 減薬中は、睡眠衛生(光・運動・カフェイン・入浴)を整えることが、眠りを支える大切な土台になります
- 認知行動療法の視点や呼吸法・筋弛緩法は、不安やイライラと付き合う「自分なりのスキル」を育てるのに役立ちます
- 家族やパートナー、職場で信頼できる人に状況を共有することで、孤立感が和らぎ、必要な配慮が得られることもあります
- オンライン診療やセカンドオピニオンは、通院の負担を減らしつつ、減薬方針について客観的な意見を得るための選択肢になり得ます
睡眠薬をやめたいと感じることは、心身が「自然な眠り」を取り戻したいというサインかもしれません。
焦らず、無理せず、自分のペースで進めていくことが大切です。
本記事では、以下のようなポイントを中心にお伝えしてきました。
🔍 本記事のまとめ
- 睡眠薬をやめたいと思う背景には、不安や自然な願いがある
- ベンゾジアゼピン系などの睡眠薬は、依存や離脱症状に注意が必要
- 医師のもとで「ゆっくり」「段階的」に減薬を行うことが安全な方法
- 離脱症状は個人差があり、心身のサポートが重要
- 生活習慣・認知行動療法(CBT-I)を組み合わせることで、薬に頼らない睡眠へと近づける
- カウンセリングやオンライン診療など、ひとりで悩まない環境づくりも鍵
薬を手放すことは、決して「弱さ」ではありません。
むしろ、自分の心と向き合い、回復への一歩を踏み出す「勇気ある選択」です。
眠れない夜が続くときこそ、自分を責めず、信頼できる人や専門家と手を取り合って歩んでいきましょう。
【参考文献】
・長期ベンゾジアゼピン使用で神経適応が起こり、急な中止で中枢神経の過興奮=離脱症状が出るとされる。PMC
・長期使用や高用量では、適切な漸減でも離脱が起こりうるとされる。PMC
・依存症・物質使用障害では、身体依存(離脱症状)と心理的依存の概念が区別される。PMC
・ベンゾジアゼピンなどの長期使用で、GABA系・グルタミン酸系の神経適応による身体依存が形成されるとされる。PMC
・DSM-5-TR・ICD-11では「慢性不眠障害」の診断基準として「少なくとも3か月以上持続」が用いられており、3か月という期間が重要な節目になっている。一方、睡眠薬減薬の開始時期について「3か月安定」という厳密なエビデンスベースの数値はガイドラインには明記されておらず、臨床判断に委ねられている。PMC
・漢方製剤は証・体質に応じて選択することが日本の標準的な実務であり、副作用(偽アルドステロン症など)のリスクもあるため、専門家による処方とモニタリングが推奨される。PMC
・CBT-Iは思考・行動パターンに働きかける治療であり、慢性不眠に対して第一選択・ガイドライン推奨の治療として位置づけられ、メタ解析でも薬物療法より持続的で再発予防効果が高いと報告されている。Nature
・暖かい入浴・シャワーを寝る1〜2時間前に行うことで入眠潜時が短くなり、睡眠の質が向上したとするメタ解析・レビューがある サイエンスダイレクト
・朝〜日中の光曝露が概日リズムを前進させ、睡眠規則性や睡眠の主観的評価を改善するという報告 PMC
・運動と睡眠の関連について、適度な有酸素運動が睡眠の質を改善し得ることを示すレビューが多数 サイエンスダイレクト
・精神疾患・不安・うつ病などに対するテレサイカイトリー/テレメディンが、対面治療と同程度の効果と満足度を示すレビューが多数 PubMed

