医療現場の最前線で患者様の心に寄り添う医療従事者の皆様、いつも本当にお疲れ様です。日々変化する臨床現場において、制度の改定は少し緊張するニュースかもしれませんね。
この記事では、2026年度(令和8年度)改定において「いつまでに・何を準備し・経営にどう活かすべきか」の具体的なアクションプランを、専門家の視点から丁寧に紐解いていきます。🚀
第1章:改定の全体像とロードマップ ― 「地域生活の維持」への大転換
診療報酬改定は、臨床現場の運営戦略を左右する極めて重要な分岐点です。今回の改訂では、従来の対症療法的な評価から、患者様の社会機能や生活の質を長期的に支える「価値ベースの医療」への転換が一段と鮮明になっています。🌟
この章では、単なる算定要件の確認に留まらず、精神医療モデルの再定義に伴う戦略的方向性と、6月施行に向けた具体的なロードマップを詳説します。
改定の背景:精神医療の「入院から地域へ」のさらなる加速
日本の精神医療は今、病院内での治療から「住み慣れた地域で自分らしく生きるための支援」へと、その役割を大きく広げる転換期を迎えています。
🏥 ICD-11が定義する新しい「健康」の形
最新の国際基準であるICD-11(国際疾病分類)の理念を具現化するため、今回の改定では「地域生活の継続」を実現するための以下の3つの評価軸が導入されます 。
- 心理社会的背景の包括的評価: 単なる症状の把握に留まらず、生活環境や社会参加の状況を統合した多面的なアセスメントを実施する。
- パーソナル・リカバリーへの支援: 臨床的寛解のみをゴールとせず、患者様が主体性を取り戻し、納得できる人生を再構築する過程を並走して支援する。
- 入院回避のための早期介入体制: アウトリーチや多職種連携を駆使し、病状の悪化兆候を早期に捉えて入院を未然に防ぐ仕組みを評価する。
🤝 地域移行を支える「多職種チーム」の力
これまで主流だった「医師対患者」という1対1の関係から、地域全体で支える多職種連携へと評価の軸足が移ります。今回の改定では、特に各専門職の「診察室の外」での活動や連携実績が、クリニックの評価を左右するようになります。
| 職種 | 2026年改定における期待される役割 |
| 医師 | DSM-5-TRを用いた精緻な診断と、身体合併症管理を含む治療計画の総括 |
| 公認心理師 | 専門的な心理療法やカウンセリングを通じた専門的な心理的サポート |
| 精神保健福祉士 | 地域生活支援や「付き添い外出」などの伴走型アウトリーチの主導 |
| 訪問看護師 | 自宅療養支援とICTを用いたリアルタイムな情報共有 |
💖 現場で注目される「新しい支援の形」
患者様の日常を多角的に支えるため、今回の改定では以下の4つのアプローチが強化されます。
- 診察の質と時間の適正評価: 初診時の丁寧なアセスメント時間を確保するため、対面・オンライン双方で時間に応じた段階的な評価が導入される。
- 地域連携・アウトリーチの強化: 心理職による専門療法や、福祉職による伴走支援など、多職種による「面」の支援をより手厚く評価する。
- 医療DXとデータ利活用: 電子処方箋やオンライン資格確認、さらに客観的な診療データの提出を通じた「エビデンスに基づく精神医療」を推進する。
- 人材確保のための処遇改善: 質の高い多職種チームを維持するため、スタッフの賃上げ(ベースアップ)を直接的に支援する枠組みが拡充される。
これらは、質の高い医療の提供と、医療機関の安定した経営基盤の構築を両立させるための柱となります。
施行はいつから?スケジュールをチェック
医療機関がシステム改修や体制整備を円滑に進められるよう、以下のサイクルで施行されます。
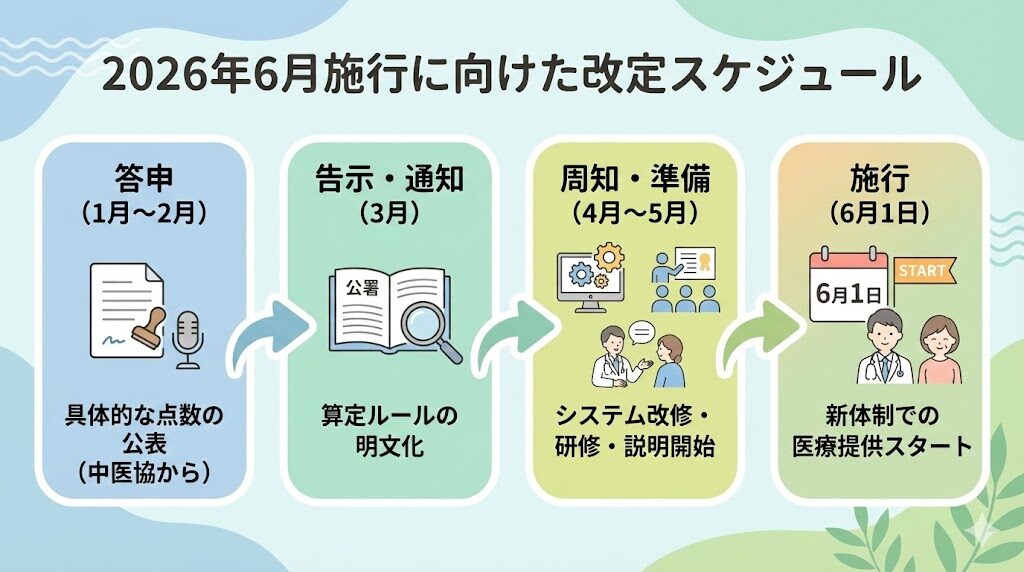
施行後は、新設された時間区分や専門的介入への新たな評価体系が適切に収益に結びついているかをレセプトデータで検証し、現場のオペレーションを微調整する「定着・改善期」へと移行します。
単に「点数を変えて終わり」にするのではなく、施行後の数ヶ月間でPDCAを回し、質の高い医療と安定した経営を両立させる体制を完成させることが、このロードマップの真のゴールとなります。
- 2026年度改定はICD-11を背景に「地域生活の維持」と「質の高い対話」に重点を置いている。
- 医師や公認心理師、福祉職など、多職種によるチーム医療への評価が大幅に強化される。
- デジタル技術(DTx)や訪問支援など、診察室の外でのケアが重要な収益の柱となる。
- スケジュールは「6月1日(薬価改定のみ4月1日)施行」であり、春先(3月〜5月)の具体的なシミュレーションが経営を左右する。
全体の流れを把握したところで、次は「具体的に診察やカウンセリングの点数がどう変わるのか」を見ていきましょう。
次章では、対面・オンライン診療の適正評価や、新設される専門療法の詳細を深掘りします。🔍
第2章:臨床における3つの重要トピック ― カウンセリング・デジタル・多職種連携
2026年度(令和8年度)の診療報酬改定は、単なる点数の書き換えではなく、精神医療の提供モデルそのものをアップデートする大きな転換点です。🏹
点数データに基づき、診察室での対面診療からオンライン診療への適正評価、さらに地域連携やDX、人材確保といったクリニック経営の根幹を支える4つの重要トピックを詳説します。
詳しくはこちらも合わせてご確認ください。
① 対面・オンライン診療の適正化と時間評価
今回の改定では、初診時の「診察時間」が収益に直結する体系へと再編されます。
対面診療では60分以上の丁寧なアセスメントが650点へと引き上げられ、新たに30分以上の枠(550点)も新設されます。オンライン初診についても、従来の評価を大きく上回る566点(60分以上)が設定され、対面診療の約85%〜90%程度に相当する評価を得られるようになります。
表 通院精神療法:初診時・精神保健指定医※の算定点数
| 区分 | 30分以上60分未満 | 60分以上 |
| 対面診療 | 550点 (新設) | 650点 (現600) |
| オンライン | 479点 (新設) | 566点 (新設) |
※非精神保健指定医が行う対面診療についても、今回の改定で診察時間に応じた評価体系の見直しが行われています 。ただし、適切な施設基準を満たさない医療機関で算定を行う場合には、所定点数の100分の60に相当する点数へと大幅に減算されます。(詳しくはこちらも合わせてご確認ください。)
② 地域連携とアウトリーチの強化
ICD-11が推奨する「社会の中でのリカバリー」を支援するため、多職種連携への評価が大幅に拡充されます。
特に公認心理師による単独のCBT(認知行動療法)が330点として新設されることは、医師の負担軽減と専門職の活用を強力に後押しします。また、精神疾患患者の高齢化を見据え、内科等と連携して身体面を管理する「慢性身体合併症管理」が700点という高得点で新設される点も大きな注目点です。
表 専門的介入・地域連携の評価
| 項目 | 改正後の点数 | 備考 |
| 心理支援加算 | 280点 (現250点) | 心理職による30分以上の介入を評価 |
| CBT(心理職) | 330点 (新設) | 公認心理師単独の実施が可能 |
| 慢性身体合併症管理 | 700点 (新設) | 内科等との連携アセスメントを評価 |
| 早期診療体制加算 | 15点 (新設) | 早期発見・早期介入の体制を評価 |
③ 経営を支える医療DXとデータ利活用
医療DXの推進は、もはや事務効率化の手段ではなく、算定要件としての重要性を増しています。
電子処方箋やオンライン資格確認の導入を評価する「電子的情報連携」が新設され、ITインフラへの投資が直接的な収益として回収できる仕組みが整います。一方で、外来データの継続的な提出が実質的な義務となり、客観的なデータに基づいた「質の可視化」がクリニック経営の前提条件となります。
表 DX関連の算定項目
| 項目 | 内容・点数 | 備考 |
| 電子的診療情報連携体制整備加算 | 初診15点(新設) / 再診2点 (現1点) | 電子処方箋や電子カルテ情報の活用を評価 |
| 外来データ提出加算 | 基準による | 特定疾患加算の算定にデータ提出を必須化 |
④ 人材確保と処遇改善(ベースアップ評価料)
質の高い医療の源泉である「人」への投資が、診療報酬を通じてダイレクトに支援されます。
外来・在宅ベースアップ評価料(I)は、初診時17点、再診時4点へと大幅に引き上げられます。これにより、公認心理師や看護師、事務スタッフの賃上げ原資を確保しやすくなります。専門職を適切に配置し、上記②の専門療法と組み合わせることで、「スタッフの満足度」と「医業収益」の好循環を生み出すことが可能です。
表 処遇改善の算定項目
| 項目 | 改正後の点数 | 役割 |
| ベースアップ評価(I)初診 | 17点 (現6点) | スタッフの人材確保・定着支援 |
| ベースアップ評価(I)再診 | 4点 (現2点) | 継続的な賃上げの原資として活用 |
- 対面・オンライン共に、30分・60分の時間区分に応じた適正な収益が確保できる。
- 心理職単独のCBTやPSWのアウトリーチが評価され、多職種チームの重要性が増す。
- 電子処方箋やデータ提出が算定要件に組み込まれ、IT活用が収益を左右する。
- ベースアップ評価料の拡充により、スタッフの処遇改善を経営的に担保できる。
今回の改定ポイントは、一見すると複雑な要件が並びますが、その本質は「地域生活の継続性を担保し、孤立を防ぐ包括的支援」の正当な評価にあります。
次章では、こうした理念が実際の現場でどのように具現化されるのか、医療機関の収益構造や外来の運営フローに及ぼす具体的な影響を詳述します。🌊
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。
第3章:外来運営と経営へのインパクト ― 診察の「質」を収益に変える戦略
診療報酬改定はクリニック経営の屋台骨を揺るがす大きな変化ですが、2026年度は従来の「件数重視」から、医療の「質」や「投入時間」を正当に評価する体系へと完全に移行します。
この章では、改定がもたらす収益構造の変化と、外来フローの再構築について、経営的な視点から具体的に掘り下げていきます。🔍
窓口負担の変化と医業収益へのインパクト
今回の改定は、単なる基本点数の微増ではなく、提供するケアの密度やデジタル活用を軸に据えた「時間と技術のマネタイズ」への転換を鮮明に打ち出しています。
💰 経営を左右する「指定医」と「時間」の価値
精神科経営の健全性を維持するためには、制度の焦点が「誰が、どれだけの時間をかけたか」に移ったことを認識する必要があります。
- 初診料の構造的引き上げ: 精神保健指定医による30分以上・60分以上の初診が手厚く評価される一方、短時間診察の収益性は相対的に低下する。
- 非指定医への減算規定: 適切な施設基準を満たさない場合、非指定医による精神療法は 100分の60に大幅減算 されるため、指定医の配置や取得支援が経営上の死活問題となる。
- DX・ベースアップの収益化: 医療DXの推進体制整備やスタッフの賃上げ(ベースアップ評価料)が、実質的なクリニックの固定費補助として機能する。
📊 戦略的経営の4本の柱:2026年度改定の主要項目と経営メリット
今回の改定項目を戦略的に活用することで、提供するケアの質を維持しながらキャッシュフローを安定させることが可能です。各項目の改定点と、それがクリニック経営にもたらす具体的なメリットを以下に整理します。
表 2026年度改定:主要項目と経営インパクト一覧
| 項目 | 改定の要点 | 経営上のメリット |
| 通院精神療法(初診) | 30分・60分の段階評価導入 | 指定医による丁寧な診察が直接利益に繋がる |
| 心理・専門療法 | 心理支援やCBTの評価増 | 心理職によるアプローチが収益の柱に育つ |
| 医療DX・データ提出 | 加算の新設と要件化 | IT投資が加算収益として回収可能になる |
| ベースアップ評価料 | 初診17点・再診4点へ増 | 人材確保の原資を診療報酬でカバーできる |
診察の質を担保するための「時間枠」の再設計
改定によって「提供した時間」が直接的な収益源となる以上、画一的な診察を脱却し、患者様一人ひとりの重症度に応じた時間配分を行うことが、新制度下での重要な生き残り戦略となります。
⚖️ 収益性とケアの質を両立する3つのアプローチ
ICD-11に基づく精緻な診療を維持しつつ、健全な医業収益を確保するための実務的なフローを定義します。
指定医による初診は時間区分(30分/60分)に応じて最大化を図る一方、再診はリフィル処方箋や長期処方を活用する。
医師の診察前に、公認心理師や精神保健福祉士が生活機能評価(プレ・アセスメント)を実施する。
心理検査後の詳細なフィードバックや、公認心理師による30分以上の個別支援(心理支援加算:280点)など、これまで無償化しがちだった専門介入を計画的に計上し、技術料を漏れなく収益へ反映させる。
🔎 制度が求める「オーダーメイド医療」の実現
今回の改定は、患者様のナラティブ(物語)を尊重した医療を、単なる理想論ではなく「持続可能な経営モデル」として確立することを医療機関に求めています。
これからの精神科経営において、専門的な「対話の時間」は診療報酬として認められるべき最大の資産です。この変化を、質の高い医療が正当に評価される機会と捉え、早期に外来フローの再構築に着手しましょう。
- 指定医による「時間に応じた評価」と「リフィル処方」の使い分けが、外来全体の収益性を左右する。
- 医師一人に依存せず、心理職・福祉職による専門介入(CBTや心理支援)を収益の柱として育てる。
- 心理検査フィードバックやDX関連加算など、目に見えにくい専門業務の適切な算定が経営の安定に直結する。
- 適切なアセスメント能力を収益に変える「質重視」の運営が、クリニックのブランド力と信頼を構築する。
お財布や時間の変化を透明化し、患者様と共有することは、長期的な信頼関係と治療の質を支える基盤となります。
次章では、医療機関側がこの大きな転換期を乗り越えるために、IT基盤の整備や多職種連携の再構築など、今から着手すべき具体的な準備事項について経営的な視点から詳しく解説します。🧑💻
第4章:経営者が今から着手すべき備え ― システム整備と組織の再定義
制度の大きな波が押し寄せる中、現場を支える経営者や管理職の皆様は、期待と同時に身の引き締まる思いでいらっしゃることでしょう。2026年度改定は、単なる「点数の管理」を超え、クリニックの在り方そのものをアップデートする機会でもあります。
この章では、スムーズな移行のために今から着手すべきIT化の推進と、多職種連携を最大化する組織づくりについて、具体的に紐解いていきます。🚀
データ提出加算への対応とIT化の推進
「エビデンスに基づいた医療(EBM)」を推進する今回の改定では、外来診療のデータ提出が、適切な経営と質の高い医療を維持するための必須条件となります。
医療の質を担保しつつ事務作業の負担を軽減するため、以下のステップでIT化を戦略的に進めることが、新制度下での標準的な運営モデルとなります。
外来データ提出加算の算定に向け、日々の診察内容が自動的に集計・出力されるシステム環境を整備する。
来院前にICD-11の基準に沿った症状のスクリーニングをデジタルで行い、診察の効率と精度を同時に高める。
新しい治療選択肢として、患者様が自宅で入力したデータを診察室で即座に確認できる運用体制を整える。
こうしたデジタル基盤の構築は、情報の透明性を高めるだけでなく、以下のような多角的な経営メリットをクリニックにもたらします。👍
表 IT化がもたらす経営上のメリット
| 導入項目 | 経営・現場への影響 | 質の向上 |
| 外来データ提出加算 | 安定的な収益基盤の構築 | 統計に基づいた治療方針の策定 |
| オンライン診療 | 遠隔地や多忙な患者層の獲得 | 通院継続率(ドロップアウト防止) |
| クラウド型カルテ | 多職種間でのリアルタイム共有 | 情報伝達エラーの削減 |
専門職の役割再定義と「診察室の外」を支える連携体制
データによる経営基盤の強化と並行して、「質の高い対話」を収益化するためには、医師以外の専門職が主役となる組織づくりが不可欠です。
DSM-5-TRによる多角的なアセスメントや生活機能の回復を支援するため、以下の視点で「人の体制」というソフト面を再点検し、チーム医療を直接的な収益に結びつけます。🤝
- 専門職の能力活用:公認心理師による心理支援加算や認知行動療法を経営の柱に据え、専門職の能力を最大限に活用する人員配置を行う。
- 他科・多職種連携:身体合併症管理を見据え、内科等の他科医療機関や訪問看護ステーションと「顔の見える関係」を築き、スムーズな情報共有パスを確立する。
- 伴走支援の実質化:精神保健福祉士による伴走支援(付き添い外出等)や地域連携のハブ機能を実質化させ、アウトリーチ加算の要件を満たす体制を整える。
- チーム医療の深化:心理検査の結果を数値として残すだけでなく、医師とチーム全体が即座に共有し治療計画に反映させるためのカンファレンスをルーチン化する。
- 施設基準の適合精査:常勤・非常勤の規定に基づき、新設された専門療法の施設基準を適切に維持できる人員体制を改めて精査する。
- 多機能サービスの展開と統合: 自院でのデイケア・リワーク・訪問看護等の導入、あるいは地域の専門サービスとの緊密な連結を通じ、患者のリカバリーを地域全体で支える多機能型連携モデルを構築する。
- データ提出加算の取得に向けた電子システムの整備が経営の最優先課題となる。
- デジタル化は事務効率化だけでなく、DTx処方などの新たな医療提供の基盤となる。
- 医師、公認心理師、精神保健福祉士の役割を再定義し、チーム医療を「収益と質」に結びつける。
- ICD-11やDSM-5-TRに準拠した多角的な評価体制が、クリニックのブランド力となる。
改定に向けた準備は多岐にわたりますが、一つひとつのステップを確実に踏むことが、より質の高い精神医療を持続させるための強固な土台となります。
次章では、一連の改定内容を踏まえ、患者様と医療機関が手を取り合い、地域全体でリカバリーを支え合う「これからの精神医療」を共に創るための展望をまとめます。🔭
第5章:精神医療が目指すリカバリーの形 ― 患者と共に創る新しい支援の未来
2026年度の診療報酬改定という大きな節目を前に、私たちが大切にすべき視点が見えてきました。制度が変わる背景には、常に「患者様がいかに自分らしい生活を取り戻せるか」という願いが込められています。
この章では、これまでの解説を総括し、新しい時代の精神医療が目指す「質の高い継続支援」の本質について、改めて一緒に整理していきましょう。📝
制度の変化を「安心」に変えるために
今回の改定では、ICD-11が提唱する「生活機能の回復」や、DSM-5-TRに基づく精緻なアセスメントが、単なる診断の手続きを超えた重要な評価指標となります。これは、画一的な診察ではなく、一人ひとりの人生の物語(ナラティブ)に寄り添う「オーダーメイドのケア」が公的に認められ、守られることを意味しています。
こうした質の高い医療を、診察室の中だけで完結させず、日常の安心へと繋げるための指針が、以下の「2026年精神医療 3つのキーワード」です。
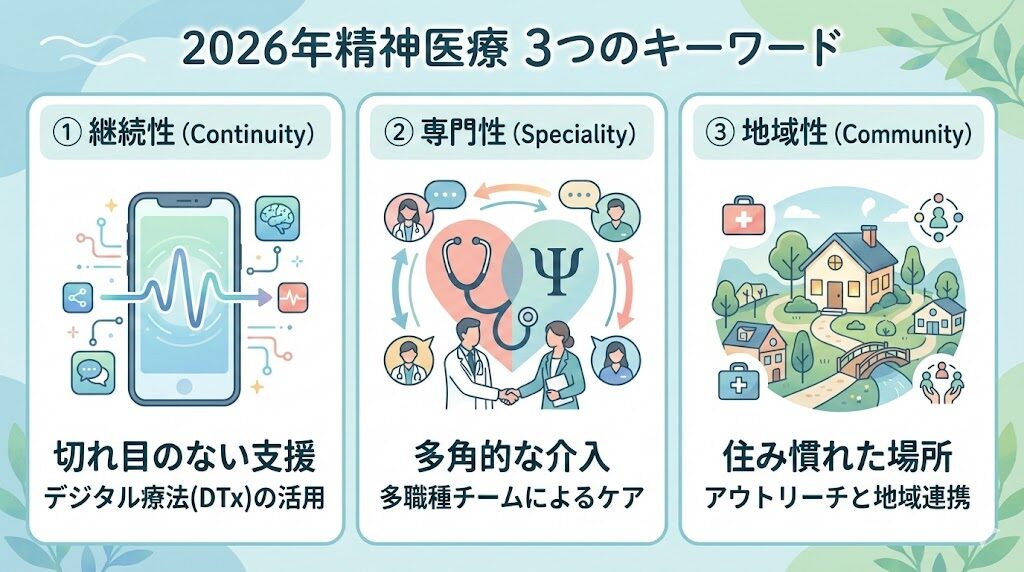
これら3つの視点が三位一体となって機能することで、医療は「通う場所」から「あなたを支えるネットワーク」へと進化し、診察室の外まで届く確かな安心を実現します。
誰もが質の高いケアを選べる時代へ
こうした理想を実現するためには、医療従事者と患者様の双方が新しい制度を賢く活用し、共創していく姿勢が求められます。
2026年度改定をきっかけに、より自分らしい療養生活を形作るための具体的な歩み方を、以下の3つのステップで整理してみましょう。✍️
診療報酬の改定内容を知り、患者自身の通院や経営にどう関わるかを把握する。
医師だけでなく、カウンセラーや福祉職とも積極的にコミュニケーションを図り、チームとしての支援を最大限に活用する。
オンライン診療や治療用アプリなど、患者自身のライフスタイルに合った新しいケアの形を、専門家と相談しながら取り入れる。
これらのステップを一つずつ踏んでいくことで、データ提出加算などの一見事務的に思える制度の変化も、あなたの回復を支える確かなエビデンスへと変わっていきます。ICD-11が目指す「社会の中でのリカバリー」を、最新の制度と共に実現していきましょう。
- 2026年度改定の本質は、個々のナラティブを尊重した「質の高い継続支援」への転換。
- ICD-11やDSM-5-TRに準拠した専門的なアプローチが、評価の核心となる。
- デジタル(IT)とリアル(多職種連携)の融合が、リカバリーを加速させる。
- 患者様も医療従事者も、変化を前向きに捉え、新しいケアの形を共に創る姿勢が重要。
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。
最後までお読みいただき、ありがとうございました。🙏
制度が変わる時期は、皆様も患者様も少し心が揺れやすいものですが、改定の本質は「より良いケアを次世代へ繋ぐこと」にあります。皆様が培ってきた専門性と温かなまなざしがあれば、どんな変化もきっと新しい安心の形へと変えていけるはずです。
この記事が、明日からの臨床をより軽やかに、そして希望あるものにする一助となれば幸いです。🌷

