日々の診療や服薬指導、本当にお疲れ様です。
精神疾患を抱える患者様にとって、通院という一歩がどれほど重いものか、皆様も日々肌で感じておられることでしょう。
この記事では、オンライン服薬指導という新たな選択肢が、外出の困難なパニック症やうつ病の患者様にどう寄り添えるのかを解説します。治療の質を深めるための一つの視点として、リラックスして読み進めていただければ幸いです。
第1章:精神科領域におけるオンライン服薬指導の法的枠組みと最新動向
精神科の薬物療法における細やかな調整は、患者様の安寧を左右するデリケートなプロセスです。ICTの進展により、従来の対面指導を軸としながらも、状況に応じて「画面越し」の支援を組み合わせる柔軟なアプローチが、臨床現場における新たな選択肢として定着し始めています。👨💻
この章では、法制度の変遷や評価の適正化を辿り、デジタル支援が適切な薬物指導を通じていかに現場の補完機能を果たし、患者様の確かな支えとなっているのかを紐解きます。
🔗参考資料
改正薬機法施行規則による規制緩和の変遷
精神科における薬物療法を支える服薬指導は、長らく対面で行うことが法的な大原則でした。しかし、2020年の新型コロナウイルス対策による時限的な緩和を経て、2022年3月の薬機法施行規則改正により、オンライン服薬指導は恒久的な制度として運用されることになりました。
最大の変更点は、薬剤師の専門的な判断によって、初回からオンラインでの指導が可能になったことです。 この制度改正は、外出そのものが治療の障壁となる患者様に対しても、自宅にいながら適切なケアを提供できる「臨床的なセーフティネット」としての役割を果たしています。
2024年度診療報酬改定:情報通信機器を用いた服薬指導(電服)の算定要件
2024年度(令和6年度)の診療報酬・調剤報酬では、オンライン服薬指導の実務実態に合わせた重要な見直しが行われました。現場で最も注目すべきは、評価体系の適正化です。📊
従来の「オンライン服薬指導料」は対面より低く設定されていましたが、改定後は「服薬管理指導料 4」として、対面指導(服薬管理指導料 1および2)と同等の点数(45点または59点)に引き上げられました。これにより、オンラインでも対面と同等の質の高い指導が求められるようになっています。
オンラインでの算定にあたって特に意識すべきは以下の3点です。
- 施設基準の届出: 厚生労働大臣が定める基準を満たし、地方厚生局長への届け出を完了していること。
- 通信環境の確保: プライバシーが保護され、視覚・聴覚情報の両方が鮮明にやり取りできるシステムを使用すること。
- 対面との適切な使い分け: 画面越しでは把握しきれない細かな体調変化や、薬剤の性質を考慮し、必要に応じて速やかに対面指導へ切り替える判断基準を設けておくこと。
特に精神科領域では、患者様の顔色や話し方の微妙な変化を捉える必要があるため、電子お薬手帳等を通じた継続的なモニタリングが、オンライン指導の質と算定の正当性を担保する鍵となります。🔑
向精神薬の処方制限:オンライン服薬指導における厳格なルール
オンラインの利便性が高まる一方、精神科領域では「向精神薬の処方制限」という厳格な安全管理が不可欠です。⚠️
濫用防止の観点から、オンラインでの初診における麻薬や向精神薬の処方は一律に禁止されています。また、継続的な治療においても、保険医療養担当規則等により、30日分などの処方日数制限を厳格に遵守しなければなりません。
このプロセスにおいて、薬剤師には処方内容が法的なルールに抵触していないかを確認する「二重のチェック機能」としての役割が強く期待されています。
また、薬の配送時においても、本人確認を伴う対面での受け渡しを徹底するなど、最後まで慎重に安全を確保する姿勢が求められます。
- 2022年3月改正の薬機法施行規則により、初回からのオンライン指導も薬剤師の判断で可能となった。
- 2024年度改定では、ICT活用による評価が適正化され、施設基準の遵守が必須となった。
- 初診時のオンライン向精神薬処方は禁止されており、厳格な安全管理が求められる。
- 精神科特有の疾患(広場恐怖等)に対し、遠隔指導は治療継続の有効な手段となる。
こうした法的な土台を理解した上で、次に考えるべきは「臨床現場での具体的なメリット」です。
制度としての枠組みが整った今、私たちはどのようにこの仕組みを治療に組み込み、患者様のリカバリーを支えていけばよいのでしょうか。次章では、精神科DXがもたらす「治療の質の変化」について、より深く掘り下げていきます。
第2章:精神科DXがもたらす臨床的パラダイムシフト
精神科DXは、単なる便利さの追求ではなく、患者様の「心の障壁」をそっと取り除くための穏やかな支えです。デジタル技術を活用することで、診察室や薬局のカウンターだけでは捉えきれなかった患者様の「日常」に光を当て、よりパーソナライズされたケアの提供が期待されています。🌿
この章では、オンライン服薬指導という仕組みが、いかにして病状の安定と回復のプロセスを支え、医療者との信頼関係を深めていくのか、具体的なメリットとともに詳しく見ていきましょう。
精神疾患特有の障壁を打破する「セーフティゾーン」の提供
オンライン服薬指導は、医療機関への物理的・心理的アクセスを改善することで治療中断(ドロップアウト)を防止する「安全地帯」としての役割を担っています。
その具体的な臨床的メリットは以下の4つの構造に集約されます 。
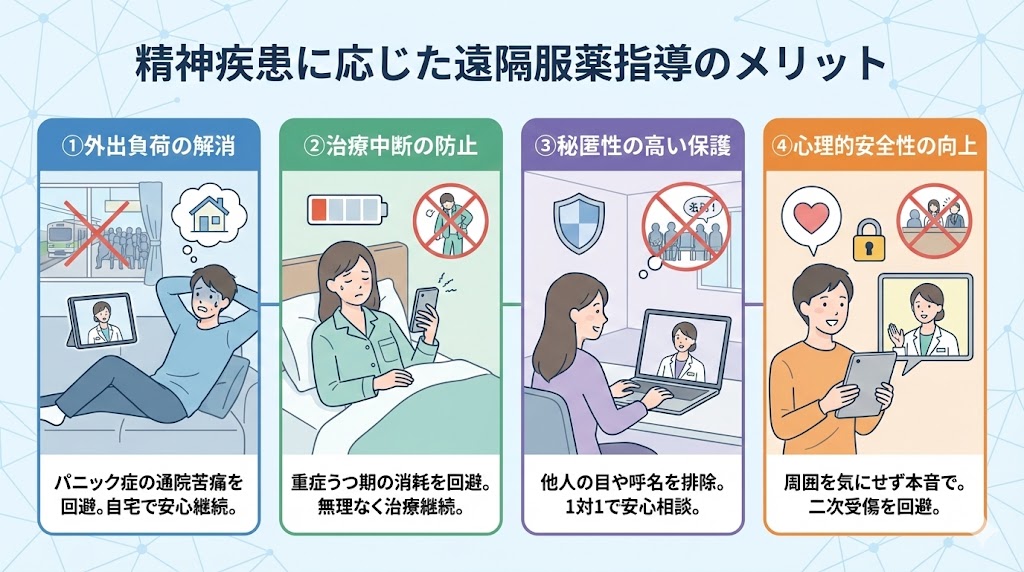
① 予期不安・広場恐怖下における外出負荷の解消
ICD-11やDSM-5-TRで定義される「パニック症(パニック障害)」を抱える患者様にとって、電車やバスの利用、あるいは薬局での長い待ち時間は、強い予期不安や広場恐怖を誘発する過酷な試練となります。
こうした外出に伴う苦痛は、時に治療そのものを拒絶させる要因となりますが、オンライン服薬指導は自宅という「安全地帯(セーフティーゾーン)」を維持したまま、専門的なケアに繋ぎ止める役割を果たします。🏡
② 精神運動制止期のエネルギー消耗および治療中断の防止
DSM-5-TRで語られる「精神運動制止」や意欲の著しい低下が顕著なうつ病の急性期は、身なりを整えて外に出る行為自体が、本人にとってエベレスト登頂ほどの負担に感じられます。
エネルギーが枯渇した患者様にとって、移動や待ち時間は病状を悪化させるストレス因子になりかねませんが、自宅で完結する仕組みは消耗を最小限に抑え、治療脱落を物理的に防ぐ強力な臨床ツールとなります。🪫
③ 社交不安やスティグマを考慮した秘匿性の高いプライバシー保護
DSM-5-TRにおける「社交不安症」の傾向がある方や、地域でのスティグマ(偏見)を恐れる方にとって、薬局の待合室で知り合いに遭遇し、名前を呼ばれることは極めて高い心理障壁となります。
オンライン指導であれば、他者の視線にさらされる緊張感もなく、1対1の秘匿性が保たれた空間での対話が約束されるため、患者様の自尊心を守りながら、深い相談を促進することが可能です。🛡️
④ 周囲の目を気にしない環境下での心理的安全性向上と二次受傷の回避
薬局のカウンター越しでは、他人の耳を気にしてしまい、副作用やデリケートな体調の変化を伝えきれない「心理的安全性の欠如」が起こりやすいものです。
オンライン服薬指導は、周囲に会話が漏れる心配がないため、通院によってかえって傷つく「二次受傷」のリスクを排除します。この安心感が、正確な情報の聞き取りと医療者への信頼(ラポール)の強化に直結します。💖
臨床データの解像度を高める「多職種連携」の深化
こうした「安全な対話」によって患者様から引き出された細やかな情報は、精神科DXという仕組みを介して治療チーム全体で共有されます。
これにより、より解像度の高い臨床介入が可能となり、以下の3つのメリットをもたらします。
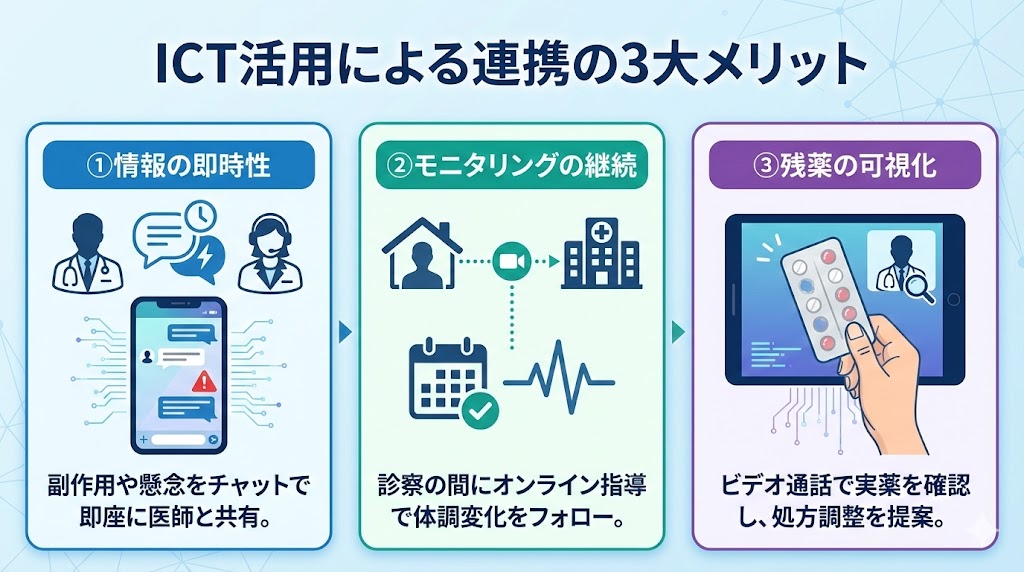
① 専門的知見に基づく「情報の即時性」の活用
単なるデータの受け渡しに留まらず、薬剤師がビデオ通話を通じて得た臨床的な違和感を素早くキャッチし、医師へ処方提案を行うスピード感が臨床を支えます。🕐
例えば、ICD-11における「物質使用症」のリスクがある患者様に対し、依存性の高い薬剤の重複や早期の乱用兆候をリアルタイムで防ぐなど、専門職同士の「生きた連携」が治療の質を底上げするのです。
② 「モニタリングの継続」による症状悪化の早期発見
精神疾患は、診察と診察の間の数週間で状態が大きく変動しやすく、特にDSM-5-TRが示す「抑うつエピソード」の深化などは日常生活の場で顕著に現れます。
オンライン服薬指導を定期的なフォローアップの場として位置づけることで、診察室では隠れがちな生活の乱れや副作用の兆候を早期に察知し、適切なタイミングでの受診勧奨や介入へ繋げる機動力ある対応が可能になります。✅
③ 「残薬の可視化」を通じたアドヒアランスの改善
ビデオカメラ越しに実際のヒート(PTP包装)の枚数を確認する作業は、患者様と一緒に現状を整理する「共同作業」としての側面を持ちます。
飲み忘れのパターンを視覚的に共有することで、一方的な指導ではなく、患者様自身の困りごとに寄り添った服用スケジュールへの調整や、エビデンスに基づいた適切な減薬プロセスの支援など、人間味のあるきめ細やかな薬学的管理が実現します。💊
- パニック症や広場恐怖に伴う外出負荷を軽減し、心理的な「安全地帯」での受診を維持する。
- 重症うつ期のエネルギー消耗を最小限に留め、精神運動制止による治療中断を物理的に回避する。
- 社交不安やスティグマへの不安に配慮し、秘匿性の高い対話によって心理的安全性を担保する。
- 職種間のリアルタイムな連携を強化し、診察間の空白を埋める精緻なモニタリングを実現する。
- ビデオ通話による視覚的な残薬確認を通じ、患者と協働してアドヒアランスを向上させる。
ICTは単なる効率化の手段ではなく、患者様と医療者をより強固に、そして優しく結びつけるための架け橋となります。
しかし、この温かなデジタルケアを形にするためには、具体的な運用手順とリスク管理の徹底が欠かせません。次章では、ビデオ通話越しにどのようなサインを見逃さないべきか、実務上の具体的なプロトコルについて解説していきます。
第3章:実務上の運用プロトコルとリスクマネジメント
オンライン服薬指導を臨床に組み込む際、多くの医療従事者が直面するのは「画面越しでいかに正確に状態を把握するか」という課題です。対面とは異なる環境下で質の高いケアを維持するには、ビデオ通話の特性を理解した観察技術と、厳格な安全管理が欠かせません。
この章では、厚生労働省のガイドライン等に基づき、非言語情報を捉えるための観察ポイントから、治療の継続性を支える薬剤配送の管理手法までを、実務に即して整理します。✍️
🔗参考資料
ビデオ通話を通じた「精神症状の観察」ポイント(表情・語調・身なり)
画面越しであっても、表情や語調、身なりなどの非言語的な情報は、患者様の心理状態を推測する貴重な手がかりとなります。
対面診療を補完する視点として、以下の3つの要素に注目することが推奨されます。
🪞 表情の反応性と感情の動き
表情の可動性は、患者様の心理状態を把握するための一つの指標となります。ICD-11における「感情の平坦化」や、DSM-5-TRで見られる「抑うつ的な表情」などは、視線の合わせ方や問いかけに対する反応のテンポから捉えられる場合があります。
対面ほど詳細な質感は伝わりにくいものの、継続的な関わりの中で「以前の表情との差異」を意識することが、変化に気づく一歩となります。
🎶 語調のリズムと発話の質
話し方のリズムやトーンには、患者様のエネルギー状態が反映されやすいものです。双極症の軽躁状態で想定される多弁さや、不安症群に見られがちな声の震えなどは、音声を通じて確認できるサインとなり得ます。
こうした語調の変化を記録することは、薬物療法の経過や、副作用による過鎮静(眠気やぼんやり感)の有無を確認する上での客観的な指標に繋がります。
👔 身なりとセルフケアの維持状況
精神科領域において、身なりの状態は日常生活動作(ADL)の維持状況を推察する材料となります。DSM-5-TRのうつ病等で見られる「入浴や更衣の困難さ」が生じていないか、清潔感が維持されているかを画角内で確認します。☑️
服装や髪の整え方の変化を追うことは、患者様が自分自身をケアする意欲を保てているかを知るための、一つの指標として役立ちます。
服薬アドヒアランスの客観的評価:残薬確認と副作用モニタリングの手法
上述した非言語的な観察に加え、客観的な「数字」や「身体症状」を組み合わせることで、より精度の高い薬学的管理が可能になります。
🎥 カメラを活用した物理的な残薬確認
「お薬は余っていませんか」という口頭の確認に加え、カメラを有効活用した視覚的な確認が推奨されます。
実際のヒート(PTP包装)を見せてもらい、残数を一緒に数えることで、飲み忘れの具体的なパターンが可視化されやすくなります。これは単なるチェックではなく、患者様と一緒に服用スケジュールを調整するための「共同作業」としての意義を持ちます。
📋 副作用モニタリングの構造化
特に抗精神病薬や抗うつ薬を使用している場合、身体的な変化の早期察知が重要です。画面越しでも確認しやすいよう、以下の項目を整理して確認する手法が一般的に用いられます。
| 観察・確認項目 | 臨床的な着眼点 |
| 錐体外路症状 | 手の震え、足のむずむず感(アカシジア)、表情の硬さ |
| 抗コリン作用 | 口渇による頻繁な水分摂取、呂律の回りにくさ |
| 代謝・その他 | 急激な体重増減(顔つきの変化)、日中の強い眠気 |
こうした丁寧な確認作業は、患者様が「自分の体調を細かく見守られている」という安心感を持つきっかけとなり、結果としてアドヒアランスの向上に寄与することが期待できます。📈
配送事故・未着トラブルを防ぐためのトレーサビリティ確保
どれほど丁寧な指導を行っても、薬剤が確実に届かなければ治療は中断してしまいます。特に向精神薬を含む場合は、紛失を防ぐための慎重な運用が求められます。
📍 確実な受け渡しと追跡システムの運用
オンライン服薬指導後の配送では、受領印を伴う「対面での受け渡し」を原則とすることが推奨されます。特に紛失や盗難のリスクを最小限にするため、発送時には必ず追跡番号(トラッキングナンバー)を共有します。
これにより、患者様自身が到着時期を予期でき、配送に関する不安の軽減にも繋がります。
🛡️ 配送遅延を想定した「服薬の空白」対策
天候不良や交通事情による遅延の可能性をあらかじめ考慮し、運用プロトコルを整備しておく必要があります。
残薬が数日分ある状態でのオンライン指導を徹底する、あるいは万が一の際の近隣薬局との連携ルートを想定しておくといった「バックアッププラン」の共有が、真の安心感を提供します。📦
- パニック症や広場恐怖における「移動の苦痛」を解消し、ドロップアウトを防止する。
- 重症うつ期のエネルギー不足に配慮し、自宅療養中の服薬継続を支援する。
- 社交不安症や偏見に対する不安を、1対1のデジタル空間で心理的に保護する。
- 薬剤師によるチャットやビデオ通話での介入が、医師への迅速なフィードバックに直結する。
- 電子お薬手帳と残薬の視覚的確認を組み合わせ、個別性の高いモニタリングを実現する。
実務上のポイントを押さえることで、遠隔服薬指導は「効率化」を超えた「精密な医療」へと進化します。
しかし、全てのケースにオンラインが適しているわけではありません。次章では、どのような状態の時に遠隔が有効で、逆にどのようなサインがあれば対面への切り替えが必要なのか、その判断基準を整理していきましょう。✍️
第4章:精神科クリニック・薬局が導入すべきICTプラットフォームの選定基準
精神科診療において、オンライン服薬指導を円滑に運用するためには、基盤となるプラットフォーム選びが成功の鍵を握ります。単なるビデオ通話機能の有無だけでなく、機微情報の保護と煩雑な事務作業の自動化を両立できるかが重要です。
この章では、患者様の信頼を守りつつ現場の業務負荷を軽減するための「選定の教科書」として、セキュリティ要件、電子処方箋とのシステム連携、そして自立支援医療への対応という3つの視点から具体的な基準を提示します。📚
セキュリティ要件:ISMS認証と医療情報システムのガイドライン準拠
患者様にとって精神科の処方内容は極めてセンシティブな情報であり、システムの堅牢性は「治療同盟」を維持するための絶対条件となります。強固なセキュリティという土台があってこそ、医療データの安心なやり取りが可能になります。
⚖️ 医療情報の安全管理に関するガイドラインへの完全準拠
医療機関が守るべき聖典ともいえる、厚生労働省「医療情報システムの安全管理に関するガイドライン」の最新版(第6.0版等)への準拠は必須です。🔐
ネットワークの閉域性や端末の認証など、ガイドラインが求める技術的・組織的安全管理措置が網羅されているかを確認することが、予期せぬ情報漏洩リスクから患者様と自院を守ることに直結します。
🌐 国際規格ISMS(ISO/IEC 27001)認証の有無
プラットフォーム運営会社が、情報セキュリティマネジメントシステム(ISMS)の国際規格認証を取得しているかは、信頼性を測る大きな指標となります。
定期的な第三者機関の審査をパスしているシステムを選ぶことで、データの暗号化や二要素認証、徹底したアクセスログ管理など、高度なセキュリティ環境下での運用が保証されます。
電子処方箋サーバーとの連携:運用フローの自動化と効率化
セキュリティによる守りを固めた上で、次に重視すべきは「利便性」です。ICTが新たな手間を生むのではなく、むしろ「時間の余裕」を生み出すためには、電子処方箋とのシームレスな連携が不可欠です。
⚡電子処方箋管理サービスとのリアルタイム連携
最新のプラットフォームには、電子処方箋サーバーとのシームレスな接続が求められます。
この連携により、従来のFAX送信や原本郵送といったアナログな事務工程が不要となります。薬剤師はクラウド上で即座に最新の処方情報を取得できるため、患者様を待機させることなく、迅速にオンライン服薬指導へと移行できる体制が確立されます。📊
🤖 処方データ送受信の自動化によるリスク低減
システム上でデータが直接やり取りされることで、手入力による転記ミスや情報の欠落を物理的に防ぐことが可能になります。
薬剤師から患者様の電子お薬手帳アプリへ直接情報を飛ばす「自動化フロー」が確立されていれば、重複投薬や相互作用のチェックもより確実になり、精神科薬物療法の安全性は一段と高まります。
効率的なフローが構築されることで、事務的な確認作業に追われる時間が減り、患者様の心の機微に触れる「対話」へより多くのリソースを割けるようになります。
自立支援医療(精神通院医療)適用時の事務手続きと注意点
業務の効率化を進める中で、精神科特有の制度への対応を忘れてはなりません。公費負担医療制度である「自立支援医療」へのスムーズな対応は、患者様の経済的・心理的不安を解消するための最優先事項です。
🗂️ 受給者証と上限額管理票のデジタル一元管理
オンライン服薬指導においても、自立支援医療の受給者証や上限額管理票を画像でアップロードし、オンライン上で管理できる機能が必要です。
これにより、患者様が毎回原本を提示する負担を軽減しつつ、薬局側も正確な累計額を把握できるため、窓口での清算トラブルを未然に防ぐ「事務のバリアフリー化」が実現します。✨
🧾 公費対象外費用(保険外負担)の明確な事前提示
オンライン特有の費用(システム利用料や薬の配送料)は原則として自立支援の対象外となるため、患者様への丁寧な説明と「費用の見える化」が求められます。
| 費用項目 | 公費適用(自立支援) | 注意点 |
| 服薬指導料 | 適用あり | 通常1割負担(上限額まで) |
| 薬剤費 | 適用あり | 指定薬局での処方に限る |
| システム利用料 | 適用なし | 保険外負担として別途徴収 |
| 配送料 | 適用なし | 実費負担、事前承諾が必要 |
決済前にこれらの内訳を自動計算し、明示できる見積・決済代行機能を備えたシステムを選ぶことが、事務手続きの平準化と患者様の納得感に繋がります。
- 厚労省ガイドラインとISMS認証を基準に、堅牢なセキュリティ体制を確認する。
- 電子処方箋サーバーとの連携により、FAXや郵送などのアナログ業務を廃止する。
- 処方データの自動連係を通じ、転記ミスや重複投薬といった医療事故を防止する。
- 自立支援医療の管理機能を活用し、受給者証や上限額管理のデジタル化を図る。
- 公費・自費の切り分けを明示し、会計時のトラブルや事務負担を最小化する。
プラットフォームという「器」を整えた後は、いよいよ現場での臨床的な判断へと進みます。
デジタルは非常に便利ですが、精神科の臨床においては「あえて対面に戻る」という決断もまた、大切な治療の一部です。次章では、どのような症状の時に遠隔が活き、どのようなサインがあれば対面へ切り替えるべきか、そのトリアージ基準を具体的に整理していきましょう。✍️
第5章:オンライン服薬指導が拓く精神科医療の未来
オンライン服薬指導は、患者様の回復ステージに合わせた柔軟な運用が求められます。外出が困難な時期の「治療のブースター」として機能する一方で、症状の変化や安全確保のために「対面」へ切り替えるべき局面を的確に見極める視点も欠かせません。
この章では、臨床的な視点から、デジタルの利点を活かしたリハビリテーションの在り方と、薬剤師が遵守すべき対面勧奨の基準、そして未来の役割について考察します。🧐
精神疾患の特性に応じた適応とリハビリテーションへの活用
オンライン服薬指導は、外出負担の軽減に留まらず、社会復帰を目指す「心理的なリハビリテーション」の役割を担います。対人接触や公の場に強い抵抗がある場合でも、自宅という安心できる環境で薬剤師との接点を持つことで、治療の土台を固めることが可能です。
病状の回復ステージに合わせた具体的な活用ステップは以下の通りです。
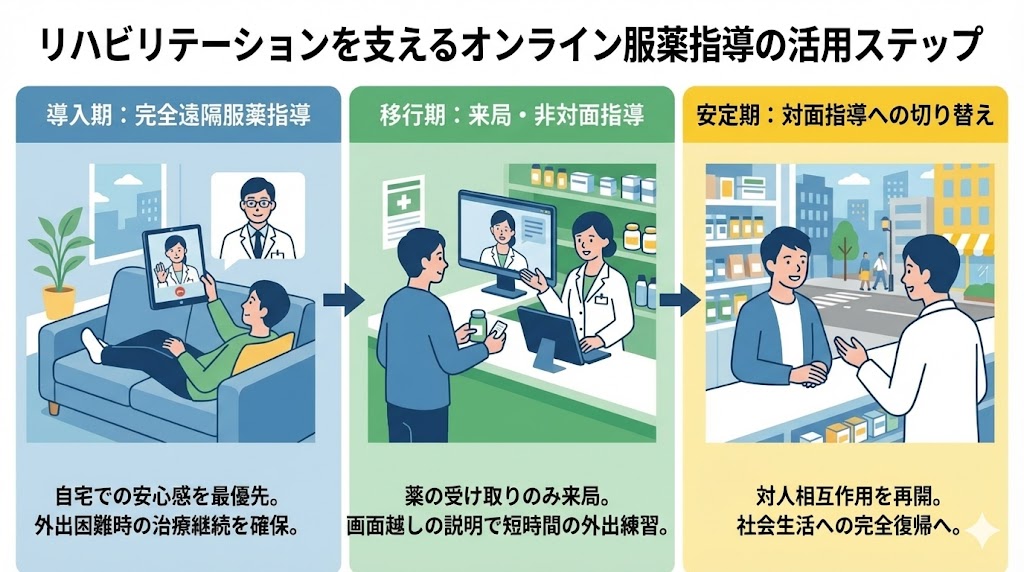
このように、デジタルな関わりを「外の世界へ戻るための階段」として活用することで、患者様のペースを尊重しながら、最終的な対面指導の再開や完全な社会復帰へと繋げることが可能になります。👍
急性期・不穏状態における安全確保とトリアージ基準
こうした回復プロセスを支える一方で、症状の変化によってはビデオ通話の情報量だけでは安全を担保しきれない瞬間も存在します。
厚生労働省の実施要領では、薬剤師が「オンライン服薬指導を適切に行うことが困難であると判断」した場合や「行わないと判断」した場合に、オンライン服薬指導を中止し、対面での服薬指導を受けるよう促すことを認めています。
これは薬剤師法上の調剤応需義務に違反しないものとされており、例えば以下の状況では薬剤師の判断と責任に基づき対面指導を促す必要があると解されます。⚠️
デジタルセラピューティクス(DTx)時代における薬剤師の伴走
対面へと切り替える慎重な判断を堅持する一方で、デジタル技術が治療そのものに組み込まれるDTx(デジタル療法)の進展は、薬剤師の役割を「治療の伴走者」へと進化させています。ICD-11にて機能評価が重視される中、薬剤師はデータに現れない「主観的な苦しみ」を掬い上げる重要な存在です。
こうした心の機微を汲み取り、伴走し続けるための姿勢を整理すると、以下の3つのマインドセットに集約されます。
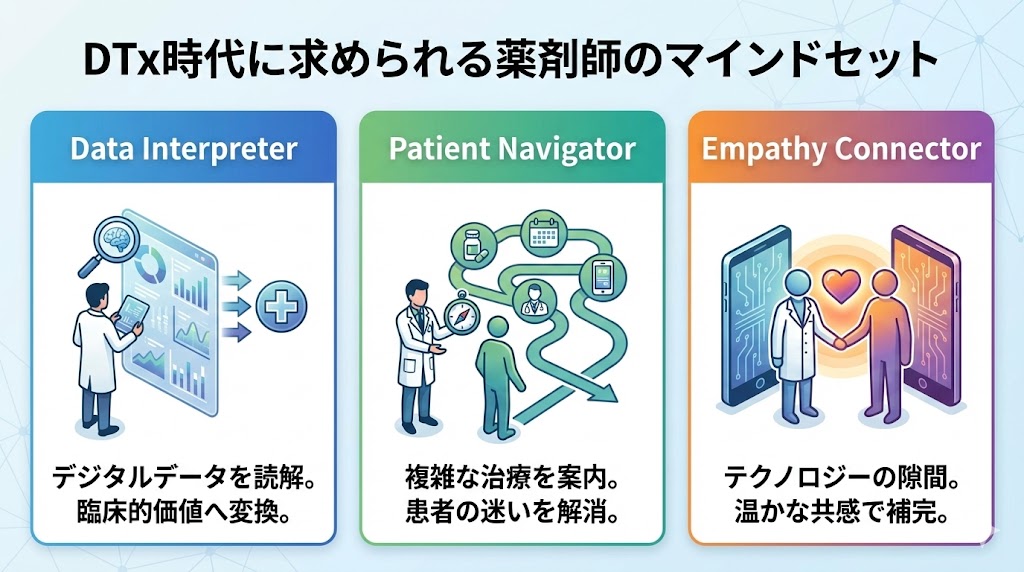
このように、薬剤師が地域と自宅を繋ぐ「ハブ」となり、テクノロジーの隙間を温かな共感で埋めることで、人間味あふれる薬学的ケアが実現します。💫
- 広場恐怖や社交不安症の患者に対し、自宅を拠点とした段階的リハビリとして活用する。
- 急性期や不穏状態、自己管理能力の低下時は、対面指導への切り替えを最優先する。
- デジタルを「効率化」ではなく、患者と向き合う「時間」を作るために活用する。
- 医師や他職種との情報共有のハブとなり、治療の継続性をデジタルで強固にする。
- テクノロジーが進化するほど、人間にしかできない「共感的対話」の価値を追求する。
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。
最後までお読みいただき、ありがとうございます。🙏
デジタルという言葉は一見無機質に聞こえますが、その先にあるのは、いつも皆様が大切にされている「患者様の笑顔」です。ICTはあくまで、その絆を繋ぎ止めるためのささやかな補助線に過ぎません。
この記事が、明日からの臨床をほんの少し軽やかにする、優しいヒントになれば幸いです。皆様の温かな志が、必要としている方の元へ、より穏やかに届きますように。🌷

