日々の診療で患者さまの「見えない心のサイン」に向き合う先生方の献身に、心より敬意を表します。
今、精神医療の現場にはAIという新しい技術の足音が、かつてないほど間近に響き始めています。それは単なるブームではなく、臨床のあり方を静かに、しかし根本から変える可能性を秘めた波です。🌊
本記事では、2025年に発表された最新の系統的レビューに基づき、計85件・累計50万人を超える膨大なデータが描き出した『AIの現在地』を紐解いていきます。
📚参考文献
Cruz-Gonzalez P, He AWJ, Lam EP, et al. Artificial intelligence in mental health care: a systematic review of diagnosis, monitoring, and intervention applications. Psychol Med. 2025;55:e18. doi:10.1017/S0033291724003295
第1章:【定義】AIはメンタルヘルスをどう変革するのか
(原文対応章:Introduction)
現代のメンタルヘルスケアは、デジタル技術の進化に伴い、一人ひとりの歩みに寄り添う「精密な支援」を目指す大きな転換期を迎えています。
本章では、論文の導入部(Introduction)に基づき、AIの定義や技術の分類、そして臨床現場でどのような役割が期待されているのかを紐解いていきましょう。🤖
1-1. メンタルヘルスにおける「AI」とは何か
本論文では、AIを単なる自動化プログラムではなく、「外部データを解釈し、そこから学習し、柔軟に適応しながら特定の目標を達成するシステムの能力(Haenlein & Kaplan, 2019)」と定義しています。
具体的には、主に以下の3つの技術がそれぞれの役割を分担し、医療現場を支えています。🏥
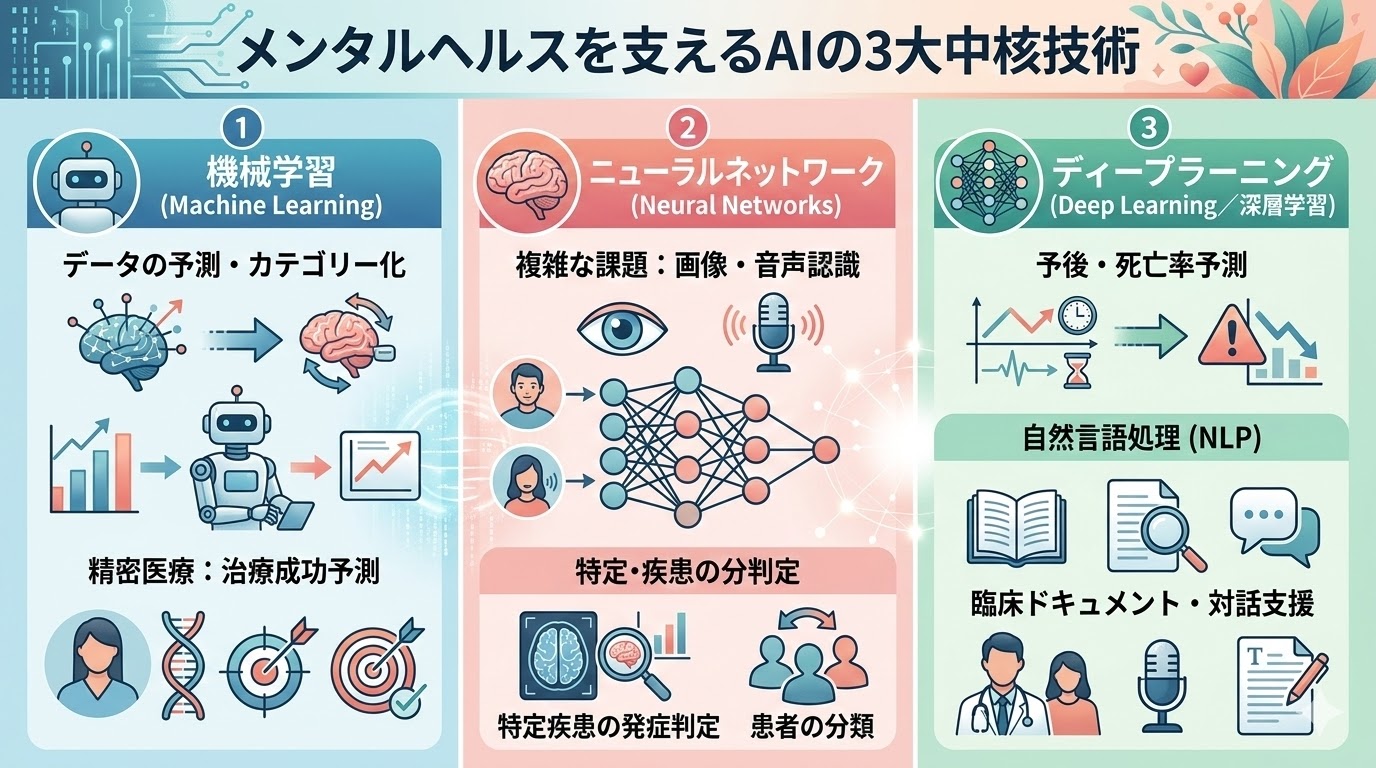
① 機械学習(Machine Learning)
膨大なデータから予測や分類を行う統計的な手法です。
蓄積されたデータから将来の予測を立てたり、複雑な情報を整理したりします。特に、患者さま一人ひとりに適した治療法を予測する「精密医療」の分野で活用されています。
② ニューラルネットワーク(Neural Networks)
人間の脳の神経回路を模したアルゴリズムです。
画像や音声などの複雑な情報を捉えるのが得意で、疾患の発症リスクを客観的に判断したり、患者さまの状態をカテゴリー分けしたりする際に力を発揮します。
③ ディープラーニング(Deep Learning/深層学習)
ニューラルネットワークをさらに多層化した、高度な学習技術です。
疾患の予後予測に留まらず、臨床記録の解析や対話支援を行う「自然言語処理(NLP)」にも応用されており、精神医療における複雑な課題を解き明かす最先端の手法として注目されています。
1-2. なぜ今、AIが必要とされているのか
こうした技術への期待が高まっている背景には、パンデミックを経て世界的にメンタルヘルスの資源不足が深刻化したという現実があります。😟
- 需要の急増: パンデミック以降、抑うつ症状や不安、心理的苦痛を訴える声は世界中で著しく増加した。
- リソースの限界: 需要の激増に対し従来の対面ケアや施設への通院だけでは、すべての方を支えきれない現状が浮き彫りになった。
AIは、この「需要と供給のギャップ」を埋めるための、柔軟な解決策として注目されています。早期発見のための診断ツールや、遠隔での見守り、デジタルの力を借りた介入は、現代のケアシステムを補完する大切な存在になりつつあります。
1-3. 患者さまの回復を支える「3つのドメイン」
本論文では、患者さまの回復プロセスに寄り添うAIの役割を、以下の3つの領域(ドメイン)に分けて詳細に分析しています。これが本記事のメインテーマとなります。✍🏻
- 診断(Diagnosis):音声分析やリスク予測を通じ、適切なタイミングでの判断を助ける。
- モニタリング(Monitoring):遠隔で継続的に状態を見守り、治療計画の柔軟な調整を支える。
- 介入(Intervention):デジタル技術を用いた支援を提供し、増大するニーズに即応する。
1-4. 私たちが向き合うべき「光と影」への予告
AIがもたらす革新という「光」を臨床に届けるためには、未だ解決されていない「影」の課題にも誠実に向き合わなければなりません。論文では、実装を妨げている要因として以下の点を挙げています。
- データの断片化: 高品質で代表性のあるデータを入手することの難しさ。
- 伝統的信念との葛藤: 「臨床的判断は常に定量的尺度を上回る」という信念が、導入の障壁となるケース。
- 倫理的懸念: データのセキュリティや、判断プロセスが不透明な「ブラックボックス」の問題。
これらの詳細は後の章で詳しくお伝えしますが、本レビューはこれらの壁を乗り越えた先にある「より正確な診断」と、お一人おひとりに「個別化された治療」の実現を目指しています。✨
AIは、先生方が大切にされている「臨床的判断」を否定するものではなく、むしろそれをより正確で迅速なものにするための、心強いパートナーとしての役割が期待されています。
次章では、AIが実際にどのように精神疾患の「診断」をサポートしているのか、累計32万人規模のデータから得られた具体的なエビデンスを詳しく見ていきましょう。
第2章:【診断】データが可視化する「心の声」と客観的指標
(原文対応章:Methods / Results: Diagnosis)
精神疾患の早期発見と正確な評価は、治療の質を左右する大切な土台です。本論文では、AIがどの程度の力を持っているのかを、厳格な手法で検証しました。
本章では、AIがどのように「心の声」を客観的なデータとして読み解いているのか、約32万人規模という大規模なデータに基づく診断ドメインのエビデンスを詳しく紐解いていきましょう。📊
2-1. 厳格な検証プロセス:研究の手法
本研究は、情報の信頼性を担保するために「PRISMAガイドライン」という厳しいルールに従って進められました。以下の3つのステップを経て、質の高い研究だけが選ばれています。🔎
CINAHL、PubMed、Scopusなど主要な5つのデータベースを使い、2024年8月までに出された膨大な論文を調査した。
AIによる診断支援、治療経過のモニタリング、AIベースの介入を含む研究を選択し、認知症や薬物乱用のみを対象としたものは除外した。
NHLBI(国立心肺血液研究所)のツールを使用し、各研究の質を「Good」「Fair」「Poor」の3段階で厳しく評価した。
2-2. 32万人のデータが導き出す「診断フェーズ」の実力
本論文の診断ドメインでは、計32件の研究(累計参加者数 326,504名)という圧倒的な規模の母集団が分析対象となりました。この診断フェーズにおける大規模な解析から、AIが高い精度を導き出すための「仕組み」が浮き彫りになっています。📊
① 診断モデルの「エンジン」:主要アルゴリズムの選定
疾患の有無を「分類」するプロセスにおいて、特に高い成果を上げたと報告されているのが、以下の2つの手法です。
- サポートベクターマシン(SVM):複雑な境界線を引いてデータを分類することに長けており、統合失調症などの識別で高い正確性を示した。
- ランダムフォレスト(RF):複数の判断結果を組み合わせることで、特定のデータに偏りすぎる(過学習)のを防ぎ、予測の安定性を高めている。
② モデルの「燃料」:多角的な予測因子の収集
AIは一つの指標だけで判断するわけではありません。先生方が診察室で多角的に情報を集めるように、以下のような情報を組み合わせて診断の裏付けとしています。
表:AI診断支援モデルに用いられる多角的なデータカテゴリと主な予測因子
| データカテゴリ | 主な予測因子(プレディクター) |
| 電子健康記録(EHR) | 人口統計学的データ(年齢・性別)、社会経済的状況、詳細な臨床歴。 |
| 生理学的データ | MRIによる脳構造画像、EEG(脳波)、心拍変動(HRV)。 |
| 生物・意味論データ | 血液中のバイオマーカー、臨床ノートから抽出された意味論的(セマンティック)内容。 |
2-3. 各疾患における診断のエビデンス
こうした多角的なデータと高度なアルゴリズムを組み合わせることで、AIは各疾患において実用的なレベルの精度を示しました。🌟
研究全体での正確性(Accuracy)は 51% 〜 97.54% と幅がありますが、疾患ごとの特性を捉えたアプローチが成果を上げています。
表:疾患別の主な診断結果と精度
| 対象疾患 | 特徴的なアプローチ | 成果・精度 |
| うつ病 | 音声解析、生理学的データの統合。 | 客観的な指標に基づき高い検出精度を維持。 |
| 統合失調症 | MRI画像を用いた脳構造の特徴抽出。 | SVMにより健常群と90.1%の精度で分類。 |
| 自殺(念慮・企図) | EHRデータとNLP(自然言語処理)の組み合わせ。 | 早期リスク予測における有効性を確認。 |
| その他 | 不安障害、双極性障害、強迫性障害。 | 各疾患特有のバイオマーカーによる識別。 |
2-4. 診断ドメインの総括
本章で見てきた通り、MRIや脳波といった客観的な生理学的指標と、臨床ノートの記述などの意味論的データを融合させることで、最大97.54%という高い精度で診断をサポートできる可能性が示されました。
32万人規模という圧倒的なエビデンスは、AIが先生方の臨床判断を補完し、より多角的で正確なスクリーニングを実現するための心強い土台となってくれることが期待されます。💪
診断によって現状が把握された後は、その治療経過をどう見守っていくかが重要になります。
次章では、患者さまの回復のプロセスをリアルタイムで見守る「モニタリング」の技術について詳しく見ていきましょう。
第3章:【モニタリング】日常の微細な変化を捉える予後予測技術
(原文対応章:Results: Monitoring)
正確な診断が下された後は、治療の進捗や再発リスクの予兆を継続的に把握する「モニタリングフェーズ」へと移行します。本論文では、計40件・約17万人規模という膨大な研究データから、AIがどのように回復の軌跡を予測しているのかが報告されました。
本章では、診察室の外で起こっている「日常の変化」をAIがどう捉えているのか、その具体的なエビデンスを詳述します。🤳
3-1. モニタリング研究の質的評価と大規模データの信頼性
AIによるモニタリングの有効性を検証するにあたり、本論文では計40件の研究(累計参加者数 168,077名)が分析の対象となりました。これほど大規模な母集団に基づくデータは、AIが臨床現場で実用的な予測を行うための、非常に強固な裏付けとなります。
表:モニタリング研究の質的評価(N=40)
| 評価(Quality Score) | 研究数 | 構成比 |
| Good(質が高い) | 25件 | 62.5% |
| Fair(中程度) | 13件 | 32.5% |
| Poor(質が低い) | 2件 | 5.0% |
品質評価の結果、全体の6割以上が「Good(質が高い)」と判定されました。これらの質の高いエビデンス群は、AIが将来的に臨床現場の意思決定を強力にサポートする、極めて有力なツールとなり得る可能性を裏付けています。👍
3-2. 「受動的センシング」が変える予後予測のあり方
AIが予後を予測する際、従来の心理検査スコアに加え、日常生活に隠れた多層的なサインを「予測因子」として活用します。第2章の診断フェーズが「点」の状態を捉えるのに対し、モニタリングフェーズでは「日々の変化から再発や予後を予測すること」を目的に、動的な情報を追跡します。
ここで最も注目すべき技術が、「受動的センシング(パッシブ・センシング)」です。
表:モニタリング(経過観察)に活用される多層的なデータカテゴリと予測因子
| データカテゴリ | 具体的な予測因子(プレディクター) |
| 臨床・心理指標 | HAMD、MADRSなどのスコア推移、服薬遵守状況。 |
| 生体・生理データ | 睡眠パターン、心拍変動(HRV)、EEG、fMRIデータ。 |
| 受動的センシング | 通話ログ、アプリ使用頻度、歩数、GPS移動距離。 |
| 生物学的マーカー | 血液中の特定の脂肪酸、サイトカイン濃度、遺伝子情報。 |
受動的センシングとは、患者さまが意識的に入力作業を行わなくても、スマートフォンの挙動やセンサーから自動的に状態を察知する技術(デジタルフェノタイピング)を指します。これが診察室では見えない「日常の真実」を映し出し、再発リスクを検知するための有力な手段となり得ることが示唆されました。💡
3-3. 治療反応予測における主要な研究成果
こうした多角的なデータを解析した結果、AIは治療の早い段階において、将来の回復具合を高い精度で見通すことに成功しています。✨
表:治療予測の正確性(Accuracy)の報告
| 対象疾患・治療内容 | 使用された主な指標 | 予測精度(Accuracy) |
| SSRI治療(8週後の結果) | 4週間時点の症状変化 | 平均77% |
| セルトラリン治療の反応 | 脳波(EEG)データ | 64% |
| 再発・予後予測の範囲 | fMRI、EEG、臨床スコア | 51% 〜 90%超 |
特筆すべきはSSRI治療を開始してからわずか4週間時点のデータで、8週間後の結果を平均77%の精度で予測できた点です。これにより、効果の乏しい治療を早期に見直し、より適切な選択肢へ切り替える「精密医療」の実現可能性が示されました。
3-4. 予後および再発予測に関する具体的データ
さらにAIは、短期的な反応だけでなく、長期的な臨床リスクを予見する成果も報告されています。🚀
- 治療抵抗性の早期識別:初期の脳波や臨床情報の解析から、既存の治療が効きにくい可能性が高い方を早期に特定した。
- リアルタイム監視の実現:ウェアラブル端末などを通じて、通院の合間に起こる症状悪化の兆候を継続的に捉えることに成功した。
- デジタル上の再発兆候検知:スマートフォンの利用履歴などの解析から、将来的な再発の可能性を最大90%超という高い精度で予測した。
3-5. 実装に向けた技術的制約と課題
AIによるモニタリングは非常に有望ですが、その予測精度を臨床で解釈する際には、いくつかの技術的制約に留意する必要があります。🚨
特に、特定のデータセットに依存しすぎることで生じる「過学習」や、異なる環境での精度低下を招く「外部妥当性の欠如」といった問題は、正確な見守りを阻む大きな壁となります。これらの詳細なメカニズムについては、AI全般の課題として第5章で改めて詳しく考察します。
3-6. モニタリングドメインの総括
本章で見てきた通り、「受動的センシング」は、診察室では捉えきれない日常の微細な変化を客観的なデータとして可視化しました。
治療開始後わずか4週間で将来の反応を予測できるという成果は、再発を未然に防ぐ「予防的医療」への確かな一歩となります。AIによる見守りは、医療従事者の視界を患者さまの日常へと広げ、より迅速で的確な治療判断を下すための心強い味方となってくれるでしょう。🤝
診断とモニタリングによって状態の変化が可視化された後は、いよいよ具体的なサポートを届けるステップへと進みます。
次章では、患者さまの日常生活に寄り添い、心のケアを直接支えるパートナーとなる「介入」のAI技術について詳しく見ていきましょう。
第4章:【介入】孤独な夜を支えるデジタル・セーフティネット
(原文対応章:Results: Intervention)
診断とモニタリングを経て状態が可視化された後は、日常に寄り添い支援を届ける「介入フェーズ」へ移行します。本論文では計13件・約7,600名規模の分析を通じ、AIが対面療法の空白を埋める「夜のセーフティネット」として果たす役割と成果が示されました。
本章では、対面療法の「空白」を埋めるAI介入の多様なアプローチと、その具体的なエビデンスを詳しく紐解いていきましょう。🌙
4-1. 介入研究の現状と質的評価
AI介入の有効性を検証するにあたり、本論文では計13件の研究(累計参加者数 7,654名)が分析の対象となりました。研究の信頼性を測る「質的評価」の結果を、まず確認してみましょう。🔍
表:介入研究の質的評価(N=13)
| 評価(Quality Score) | 研究数 | 構成比 |
| Good(質が高い) | 1件 | 7.7% |
| Fair(中程度) | 9件 | 69.2% |
| Poor(質が低い) | 3件 | 23.1% |
分析の結果、約7割の研究が「Fair(中程度)」という判定に留まりました。このことは、AIによる介入が臨床の場で広く推奨されるようになるためには、今後さらに精度の高いランダム化比較試験(RCT)のエビデンスを積み重ねていく必要がある、という現在の到達点を示しています。
4-2. AI介入の多様なアプローチ
研究の数はまだ限られていますが、AI介入には「24時間365日、必要な瞬間にアクセスできる」という、対面療法にはない大きな強みがあります。
本論文では、主に以下の3つのアプローチが実益をもたらしたと報告されています。👍
- AIチャットボット(NLP活用):自然言語処理(NLP)を用い、認知行動療法(CBT)や対人関係療法(IPT)の技法を対話形式で提供する。
- バーチャルリアリティ(VR):社交不安障害や恐怖症に対し、AIが制御する仮想空間内で「曝露(エクスポージャー)」の訓練を実施する。
- ゲーミフィケーション:スマートフォンアプリを使い、ゲーム形式で認知トレーニングや感情記録を行うことで、治療を続ける意欲(エンゲージメント)を支える。
4-3. 「夜のセーフティネット」としての実証的効果
これらのアプローチがもたらした成果について、本論文では、待機リスト(治療待ち)のグループと比較して、抑うつや不安の症状が統計学的に有意に改善したことが示されています。
表:AI介入による主な治療成果
| 介入ツール例 | 対象症状 | 報告された主な成果 |
| CBTベース・チャットボット | 抑うつ・不安 | PHQ-9やGAD-7のスコアが有意に減少。 |
| VRエクスポージャー | 社交不安・恐怖症 | 現実場面での回避行動が低減。 |
| デジタルセラピー全般 | メンタルヘルス | アクセシビリティ向上と自己管理能力の改善。 |
特に、深夜など専門家と連絡が取れない時間帯において、AIが「共感的な応答」を返すことは大きな支えとなります。これが心理的なセーフティネットとなり、患者さまのドロップアウト(脱落)を減らす可能性が示唆されました。👍
4-4. 臨床実装における課題と限界
有望な成果が示された一方で、AIが真のパートナーとして機能するためには、私たちが理解しておくべき限界も報告されています。⚠️
- ユーザー・エンゲージメントの維持:初期の関心は高いものの、長期使用において利用率が低下(ドロップアウト)する傾向が見られる。
- パーソナライゼーションの限界:定型的なプログラム提供には長けているが、複雑な背景を汲み取った「深い共感」には依然として課題が残る。
- セキュリティの担保:繊細な対話データを扱うため、厳格なデータ管理とプライバシー保護が必須。
4-5. 介入ドメインの総括
本章で見てきた通り、AIチャットボットは深夜や緊急時における「24時間アクセスのセーフティネット」として、症状の有意な軽減に寄与することが確認されました。
AI介入は、先生方と患者さまの絆を補完し、診察室の外での歩みを支える「心強い杖」のような存在です。対面療法の「隙間」を埋める補完的リソースとして、自ら症状を管理する「自己管理能力(セルフマネジメント)」の向上を助け、その結果として自己効力感を高める可能性が示唆されています。💪
技術の可能性を正しく使いこなすには、その裏側にある限界についても知っておく必要があります。
次章では、AIが現在抱える技術的な制約やデータの偏りといった、「光と影」の課題についてさらに詳しくお話しします。
第5章:【限界】技術的制約が突きつける「光と影」の課題
(原文対応章:Discussion: General limits of AI)
AIは診断支援や24時間の見守りなど、精神医療の現場に確かな希望を灯しています。しかし、その革新の「光」が強いほど、足元に落ちる「影」にも目を向ける必要があります。
本章では、論文の考察(Discussion)に基づき、AIの不透明性やデータの偏り、そして実用化を阻む技術的な制約を詳しく紐解きながら、AIを安全に臨床現場へ統合するための課題を先生方と共に深く考えていきたいと思います。💭
5-1. アルゴリズムの不透明性と「ブラックボックス」問題
AI、特に深層学習(ディープラーニング)を用いたモデルにおいて最大の課題の一つが「不透明性」です。ここでは、医療従事者が技術を信頼・活用する上での障壁が指摘されています。👇
- 解釈性の欠如:AIがなぜその診断予測やスコアを導き出したのか、その計算プロセスを人間が論理的に説明することが難しい。
- 臨床的納得感の乖離:数値としての精度が高くても、根拠が不透明なままでは、医療従事者が確信を持って自身の臨床判断と融合させることが困難である
このように、結果に至る「理由」が見えにくいことは、責任ある医療を提供しようとする現場にとって大きな技術的制約となります。
5-2. 学習データの「質」が招くバイアスの連鎖
AIは学習したデータから全てを学ぶため、元となるデータに偏りがあれば、それを「正解」として取り込んでしまうリスクがあります。⚠️
表:AIが引き継ぐ可能性のある主なバイアス
| バイアスの種類 | 具体的な内容 |
| 選択バイアス | 特定の地域や施設、人種、経済圏のデータに偏っていること。 |
| ラベル・バイアス | 学習元の「専門医による診断」自体が主観的であること。 |
| 社会経済的バイアス | デジタルデバイスの利用環境の格差(デジタルデバイド)。 |
これらの偏りは、特定の患者さまに対して精度が落ちてしまう原因や、既存の主観的な基準を強めてしまう恐れがあるため、実装には慎重な配慮が求められています。
5-3. 計算上の弱点:過学習と外部妥当性の壁
研究室で驚異的な精度を出したモデルが、実際の診察室では思うような成果を出せないことがあります。本論文では、こうした「実地」への移行を妨げるいくつかの弱点が報告されています。☠️
- 過学習(Overfitting)の罠 特定の学習データにのみ過剰に適合してしまい、新たな患者さまに対する予測精度が著しく低下する現象。
- 外部妥当性の欠如 特定の施設や集団のデータで構築されたモデルが、環境の異なる他施設では通用しない「汎用性」の低さ。
- 相関関係と因果関係の混同 データ同士の「相関」を見出すことには長けている一方、それが疾患の「直接的な原因」であるかを判別する能力の不足。
5-4. 医療現場での信頼を築くために
こうした課題を踏まえ、論文ではAIを単独の診断ツールとしてではなく、あくまで先生方の判断を助ける「意思決定支援(Decision Support)」として位置づけることの重要性が強調されています。
具体的には、以下のような指針が提言されています。☟
AIの限界を知ることは、先生方の豊かな臨床経験と最新技術を最適に融合させるための第一歩となります。しかし、技術的な制約以上に慎重な議論を要するのが、患者様との絆を守るためのルールです。
次章では、精神医療の根幹である「信頼」をAI時代にどう維持すべきか、倫理的責任とプライバシー保護のあり方について、論文の考察をさらに紐解いていきます。
第6章:【責任】信頼を守るための倫理とプライバシー保護
(原文対応章:Discussion: Ethical considerations)
技術的な限界を知ることは、AIを安全に使いこなすための第一歩です。しかし、それ以上に慎重な議論を要するのが、患者さまと先生との間に流れる「信頼」をどう守り抜くかという点です。
本章では、メンタルヘルスの根幹である「秘密が守られるという確信」をAI時代にどう維持すべきか、論文の考察(Discussion)に基づき、倫理的責任とプライバシー保護のあり方を紐解いていきましょう。🔐
6-1. 個人情報の保護とデータの機密性
精神科領域で扱うデータは、他の診療科以上に繊細な配慮が求められます。
膨大な情報をAIが学習・分析する過程において、対人援助の根幹を揺るがしかねない以下のリスクが改めて指摘されました。
- データ漏洩の懸念:クラウド上での管理や第三者機関との連携プロセスにおいて、不正アクセスや意図しない情報流出をどう防ぐかという課題。
- 再識別の危険性:名前などの直接的な個人情報を伏せたとしても、行動パターン、音声、言葉の使い方の特徴を組み合わせることで、個人の特定が可能になってしまうリスク。
患者さまが不安を抱かぬよう、暗号化や厳格なアクセス制御といった強固なセキュリティ対策を講じることが、信頼を維持するための必須条件として位置づけられています。🔐
6-2. インフォームド・コンセントの困難さ
データの安全性が確保されたとしても、次に大切になるのが患者さまへの「誠実な説明」です。ここでは、AIの複雑さが患者さまの真の理解と合意を妨げるリスクが論じられています。
- 説明の限界による納得感の阻害:AIの判断根拠を平易な言葉に翻訳して伝えきれないことが、患者さま自身の納得に基づく意思決定を難しくしてしまう。
- 将来的な活用の不透明さ:集められたデータが、将来どのような研究に再利用されるのか、その全体像をあらかじめ理解していただくことが難しい。
こうした課題に対し、臨床現場では以下のような誠実なステップを重ねることが重要視されています。📄
AIはあくまで「補助ツール」であり、最終的な判断は医師が行うことを明確に伝える。
AI活用による早期発見の可能性とともに、技術的な限界があることを正直に共有する。
一度の同意で終わらせず、治療の各段階で患者さまの意向を確認し続ける。
6-3. 脱人間化(Dehumanization)と安全性の確保
AIチャットボットなどを用いた介入において懸念されるのが、対面診療で大切にされてきた「人間味」が失われてしまうことです。🙅
- 心の通い合いの変容:対面で育まれる「共感的理解」が欠如し、患者さまが「機械に事務的に扱われている」という疎外感を感じてしまうリスク(脱人間化)。
- 安全性への疑念:自殺念慮などの緊急性の高いサインをAIが確実に見落とさず、適切に人間の専門家へ通知(エスカレーション)できるかという安全上の課題。
6-4. 公平性とアクセスの格差(デジタル・デバイド)
さらに、AI技術が特定の層だけに利益をもたらし、格差を固定化させてはならないという「公平性」も、社会的な倫理として重要な論点です。⚖️
- 経済的な格差:高価なウェアラブル端末や最新のデバイスを所有できる患者さまだけが、質の高いAIモニタリングの恩恵を受けられるという不平等のリスク。
- ITリテラシーの壁:高齢の方やIT機器に不慣れな方が、新しい介入の形から取り残されてしまう懸念。
メンタルヘルスにおけるAIは、決して「魔法の杖」ではありません。しかし、私たちがこの倫理的な「影」を正しく見つめ、責任を持ってその手綱を握ることで、それは患者さまを守る強力な盾となり、回復への道を照らす光となります。
次章では、本論文の全編を締めくくる総括として、AIと人が手を取り合う次世代のメンタルヘルスケアの展望について、その最終的な結論を紐解いていきます。
第7章:【共生】AIと人が描く次世代ケアの未来図
(原文対応章:Conclusions)
これまで、AIがメンタルヘルスという繊細な領域において、どのように「診断」「モニタリング」「介入」のあり方を変えつつあるのか、その膨大なエビデンスを共に辿ってきました。
最終章では、論文の結論(Conclusions)に基づき、AIと人が手を取り合う次世代のメンタルヘルスケアの展望について、その未来図を紐解いていきましょう。🔭
7-1. 客観的データがもたらす支援の新たな地平
本論文で分析された計85件・累計50万人を超える研究結果は、AIが従来の主観的なアセスメントを補完し、多角的なデータに基づいた客観的な支援を可能にする「可能性」を提示しました。
- 診断の高度化:脳画像やバイオマーカー、言語的特徴を統合して解析することで、精度の高い診断支援が期待される。
- モニタリングの精密化:受動的センシング(デジタルフェノタイピング)により、診察室の外にある患者さまの微細な変化をリアルタイムで捉える道が拓かれつつある。
- 介入のアクセシビリティ向上:専門家へのアクセスが困難な時間帯において、AIチャットボットが心理的なセーフティネットとして機能し、症状の軽減に寄与することが示唆される。
これらの成果は、AIが単なる計算機ではなく、臨床の質を共に高めていくパートナーになり得ることを裏付けています。🤝
7-2. 医療従事者とAIの「共生」:「解析」と「意味付け」の役割分担
技術がどれほど進歩しても、本論文が導き出した核心的な結論は変わりません。
それは、AIは決して医療従事者を「代替」するものではなく、「AIが解析し、人が意味を与える」という補完関係を築くための意思決定支援(Decision Support)ツールであるという点です。
その理想的な関係性を象徴するのが、「AIが解析し、人が意味を与える」という役割の補完です。下のイラスト「未来の臨床像」に描かれているように、機械と人間がそれぞれの強みを活かし合うことで、これまでにない豊かなケアの形が見えてきます。🔭
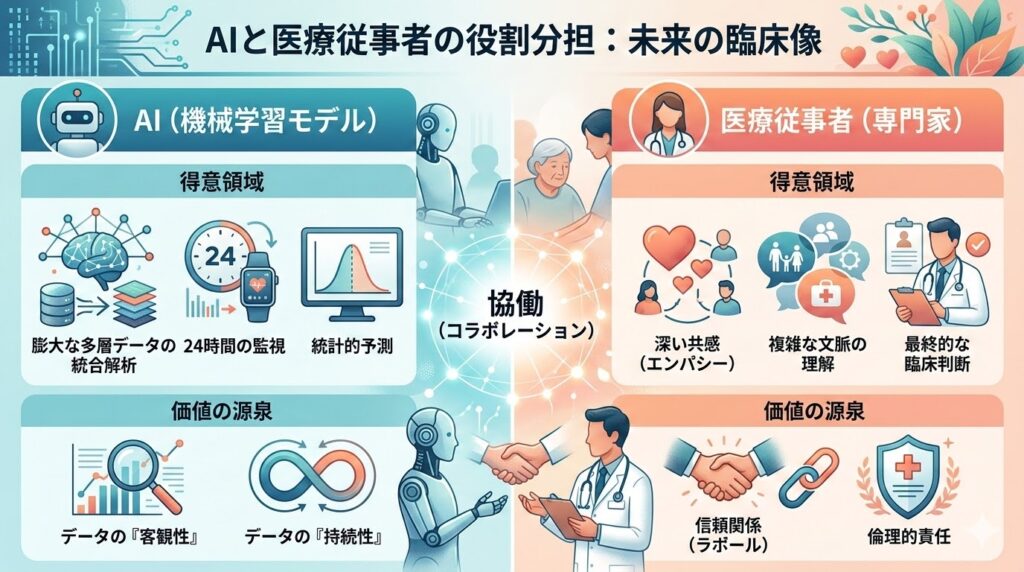
このようにAIが複雑なデータ処理を担い、客観的な指標を提示してくれることで、先生方は患者さま一人ひとりと向き合う時間をより多く確保できるようになります。「心」の背景にある物語に耳を傾けるという、人間にしかできない本来のケアに集中できる未来が、このエビデンスの先に示唆されています。
7-3. 真の実装に向けた「3つの道標」
最後に、AIが研究段階を越え、実際の臨床現場で標準的なツールとして根付くためには、以下の3つの条件を整えていく必要があると結論づけられました。🌱
- 臨床現場への統合(Clinical Integration):AIモデルを独立したツールにせず、既存の電子健康記録(EHR)や日々のワークフローに自然に溶け込む形での実装を追求すること。
- 長期的な有効性の検証:短期的な精度だけでなく、AIの介在が患者さまの長期的な予後や生活の質(QOL)にどのような影響を与えるか、継続的に見守っていくこと。
- 倫理的・法的枠組みの整備:データの機密保持や説明責任の所在を明確にするためのガイドラインを確立し、誰もが安心して技術の恩恵を受けられる環境を整えること。
AIという新しい鏡を通して、メンタルヘルスケアの現在地を見つめてきました。技術がどれほど進化しても、回復の物語を共に紡ぐのは、先生方の温かな眼差しと患者さまとの対話です。✨
この記事が、これからの医療の在り方を深く見つめる一助となれば幸いです。今日という日が、先生と患者さまにとって穏やかな一歩となりますように。👣
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。

