日々の診療、本当にお疲れさまです。🍵
目の前の患者様に寄り添おうと努めるほど、「丁寧な対応だけでは届かない何か」に悩むこともあるかもしれません。
この記事では、マニュアルを超えた「心の響き合い」を大切にする「患者経験価値(PX)」について、一緒に紐解いていきましょう。先生の優しさが、患者様の回復を支える確かな力へと変わるヒントを、心を込めてお伝えしますね。🫴🌿
第1章:精神科における患者満足度の正体:CSから「PX」の時代へ
精神科を訪れる患者様は、言葉にできない「生きづらさ」を抱え、深い孤独感の中にいらっしゃいます。単なる表面的な接遇だけでは、本当の意味で患者様の心に届くケアを提供することはできません。
この章では、従来の顧客満足度(CS)を超えた「PX」という新しい考え方と、それが治療において果たす役割を専門的な視点から紐解きます。🧑⚕️
なぜ「丁寧な接客」だけでは満足度が上がらないのか?
精神科の門を叩く方の多くは、「自分の苦しみは誰にも理解されない」という絶望感に近い孤独を抱えています。特に対策が必要なICD-11やDSM-5-TRの基準に該当する抑うつ状態や不安障害の方は、周囲の言動や視線に対して極めて敏感(過敏性)な状態にあります。
こうした繊細な心理状態において、図の左側が示すようなマニュアル通りの完璧すぎる敬語や事務的な笑顔は、かえって「型通りに処理されている」という冷たさを強調してしまいます。これが、患者様が自分を守るために無意識に作ってしまう「心の壁」の正体です。
大切なのは、洗練されたスキル以上に、その方の存在を丸ごと認める「共感的理解」と「無条件の肯定的関心」です。図の右側のように、「ありのままの自分を晒しても大丈夫だ」という安心感を提供することで、初めてこの心理的な障壁は取り払われます。
こうした「存在の肯定」こそが、信頼関係(ラポール)を築くための第一歩となります。💙
PXを重視した「治療的同盟」の構築
この「響き合い」を単発の診察だけで終わらせず、予約から会計、さらには帰宅後の生活までを含めた「医療を通じた全体験の質」として捉えるのがPX(Patient Experience)の考え方です。
PXを高める取り組みは、単なるサービス向上ではありません。それは、医師と患者様が共通の目標に向かって歩むパートナーシップ、すなわち医学的に極めて重要な「治療的同盟(セラピューティック・アライアンス)」を築くプロセスそのものです。🤝
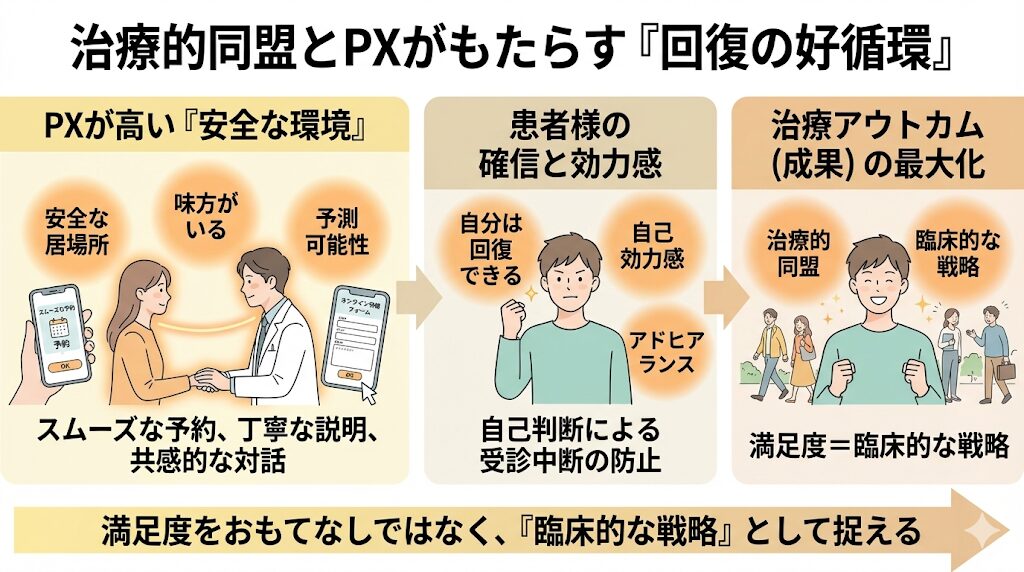
図にある通り、入り口となる環境や対話の質が整うことで、患者様の心には「ここは安全な居場所だ」という確信とともに、「自分は回復できる」という強い自己効力感が芽生えます。この内面的な変化こそが、自己判断による受診中断を防ぎ、治療への主体的な参加(アドヒアランス)を促す最大の原動力となります。
つまり、患者様が抱く満足感は、単なる感想ではなく、治療成果を左右する決定的な「臨床データ」の一つなのです。満足度を「おもてなし」という接遇の枠組みから解き放ち、アウトカム(治療成果)を最大化するための重要な「臨床的な戦略」として再定義すること。この視点の転換こそが、選ばれるクリニックへの確かな第一歩となります。🌈
【比較表】一般的な医療サービスと精神科特有のニーズの違い
一般的な医療と精神科では、患者様が「ここに来てよかった」と感じるポイントが決定的に異なります。その違いを、ニーズの本質に基づいて整理しました。💡
| 項目 | 一般的な医療(効率・完治モデル) | 精神科・心療内科(安心・共生モデル) |
| 主目的 | 身体症状の迅速な消失、効率性 | 理解、受容、安全な場所の確保 |
| 満足の指標 | 待ち時間の短さ、説明の簡潔さ | 話を聴いてもらえた実感、継続性 |
| 対話の質 | 的確な情報伝達、指示 | 共感的理解、共同意思決定(SDM) |
| 環境ニーズ | 衛生管理、最新設備の充実 | プライバシー、低刺激、落ち着き |
| 再診の鍵 | 検査結果の改善、利便性 | 医師・スタッフとの心理的絆 |
- 接遇マニュアルの遵守だけでは、精神科患者の深い孤独感や不安は解消されない。
- PXを高めることが、治療の質を左右する「治療的同盟」の基盤となる。
- 精神科では、利便性よりも「自分の苦しみが正しく扱われている」という実感が優先される。
- ICD-11等の診断基準に該当する繊細な心理状態への、専門的な配慮が必要である。
精神科における満足度の本質が、患者様の「心の安全保障」にあることがお分かりいただけたかと思います。では、具体的にどうすればその「安心」を日々の診療の中で形にできるのでしょうか。🤔
次章では、患者様がクリニックの扉を開けた瞬間に感じる「心理的安全性」について解説します。環境設計の工夫やスタッフの適切な距離感が、治療にどのような相乗効果をもたらすのか、詳しくお伝えしていきますね。
第2章:患者ニーズの深掘り:精神科・心療内科に求められる「3つの安心」
精神科の扉を開けるとき、多くの患者様は言葉にできない不安と、大きな勇気を抱えていらっしゃいます。その緊張を解きほぐし、「ここなら大丈夫だ」と感じていただくためには、目に見えるサービス以上の深い配慮が必要です。
この章では、患者様が潜在的に求めている「空間・関係・時間」という3つの安心軸について、具体的な改善策と共に深掘りしていきます。🌱
空間的安心:過敏さを考慮した「低刺激な環境設計」
精神科や心療内科を受診される方は、五感が非常に過敏になっている場合が少なくありません。 ICD-11で定義される自閉スペクトラム症(ASD)に伴う感覚過敏や、不安障害による覚醒水準の上昇が背景にあることも多いです。📈
強い照明や雑多な掲示物、隣の診察室から漏れ聞こえる声は、それだけで患者様の脳を疲弊させてしまいます。 HSP(ハイリー・センシティブ・パーソン)的な視点を取り入れた「低刺激」な環境づくりは、すべての患者様にとっての心理的な処方箋となります。
関係的安心:専門家としての「心理的ホールド」
スタッフの接遇において、優しさと同じくらい重要なのが「境界線(バウンダリー)」の維持です。精神科では、患者様との距離が近すぎると、過度な依存や「転移」といった複雑な心理現象を招き、治療の妨げになることがあります。
私たちが目指すべきは、親友のようなフレンドリーさではなく、専門家としての「心理的ホールド(抱えること)」です。これは、患者様の溢れ出す感情を、適切な「器」としての境界線を持って静かに受け止める姿勢を指します。
「何を話しても否定されないが、過剰に踏み込まれもしない」という絶妙な距離感。この安全な距離こそが、患者様に「守られている」という実感を与え、診察室に入る前の心理的準備を整えてくれるのです。😌
時間的安心:DX化による「予測可能性」と負担軽減
いつ呼ばれるかわからない」という不透明な待ち時間は、患者様の認知資源を著しく消耗させます。 特に抑うつ状態やADHD(注意欠如多動症)などの特性により実行機能が低下している場合、先の見えない状況はパニックや強いイライラの原因になり得ます。
ここで大きな力を発揮するのが、ウェブ予約やウェブ問診、順番管理システムといったDX化です。 事前に問診を済ませることで院内での滞在時間を短縮し、診察状況をスマホでリアルタイムに確認できれば、「あとどのくらい待つのか」という予測可能性が高まります。
また、電子カルテの活用により多職種間で情報がスムーズに共有されれば、患者様が同じ説明を繰り返す負担も軽減されます。 デジタル技術を「効率化」のためだけでなく、患者様の「心の余白」を作るためのツールとして活用することが、現代の精神科には求められています。✨
- 五感が過敏な患者に配慮し、光・音・視線をコントロールした低刺激な空間を作る。
- スタッフは過度な密着を避け、適切な境界線を保ちつつ受容する「心理的ホールド」を意識する。
- ウェブ予約やウェブ問診の導入により、院内滞在時間の短縮と心理的負担の軽減を図る。
- 予約システムの活用で待ち時間の予測可能性を確保し、認知的疲労と不安を最小限に抑える。
- 電子カルテによる正確な情報共有で、患者に同じ話を何度もさせるストレスを排除する。
3つの安心とDXによるサポートが整うことで、患者様の心には「医師と対話をする準備」がようやく整います。しかし、その診察室での数分間こそが、患者満足度を左右する最大の山場となります。
次章では、限られた診察時間の中で患者様が「深く納得し、前向きになれる」ような医師のコミュニケーション術について解説します。多忙な現場でも今日から取り入れられる、具体的な対話のメソッドをお伝えしていきますね。👥
第3章:診察室と受付で繋ぐ「安心のバトン」:多職種で高めるコミュニケーション術
精神科を訪れる患者様にとって、クリニックでの体験は受付から会計までが地続きの「癒やしのプロセス」です。診察室での対話はもちろん、待合室での過ごし方やスタッフの対応一つひとつが、患者経験価値(PX)を構成する大切な要素となります。
この章では、多職種がどのように連携し、患者様の「心の安全」を形作っているのか、その対話の仕組みを深掘りします。🔍
【医師編】限られた時間でも「深く届く」対話のデザイン
多忙な外来診療のなかで、一人ひとりに十分な時間を確保することは物理的に難しい側面があります。しかし、患者様が求めるのは「時間の長さ」ではなく、自分の存在が「尊重されている」という実感です。
ここでは、限られた診療枠でも納得感を最大化する、患者様目線のコミュニケーション手段に焦点を当てます。🧐
SDM(共同意思決定)を通じた「尊重」の共有
精神科を訪れる方は、自身の状態に翻弄され、自分をコントロールできないもどかしさを抱えていらっしゃいます。 そこで重要な役割を果たすのが、対等な立場で選択肢を検討するSDMの姿勢です。
「先生が決めたこと」ではなく「一緒に選んだこと」という主体的意識(センス・オブ・エージェンシー)は、患者様の心に深い納得感をもたらします。 対話の主導権がそっと患者様に手渡されるプロセスそのものが、失いかけていた自己効力感を取り戻すための心理的な支援として機能します。🌱
印象を左右する「ピーク・エンドの法則」
心理学において、ある経験の記憶は「最も感情が動いた瞬間(ピーク)」と「最後の瞬間(エンド)」によって形作られるというピーク・エンドの法則が知られています。 たとえ凝縮された短い対話であっても、最初と最後の「30秒」の関わり方が、診察体験全体の印象を決定づけます。
最初の30秒でカルテではなく患者様の瞳を見つめ、一人の人間として丁寧に迎え入れること。 そして最後の30秒、診察室を去る瞬間に「今日はお話しできて良かったです」という承認(エンパワメント)の言葉を添えること。 この温かなエンドが、診察後の満足度を確かなものにし、次回の受診への心理的なハードルを下げる役割を果たします。
【スタッフ編】揺れ動く心を受け止めるホスピタリティ
クリニックの顔であるスタッフの振る舞いは、患者様にとっての「治療的環境」そのものです。
ここでは、第2章で構築した「安全な器」をベースに、現場での具体的な対応力と、それを支えるスタッフ自身のケアについて紐解きます。🫡
不安を攻撃に変えない「初期対応」の心理学
受付では、時に患者様の強い不安が「怒り」として表出されることがあります。これは脳の扁桃体が過敏になり、周囲の刺激を「脅威」と感じている自己防衛反応です。
スタッフはこれを「個人への攻撃」ではなく「症状による反応」と捉え直すことで、自身の心理的負担を軽減するバッファを持てます。一貫した専門的態度を保ちつつ、「お辛い中、よくお越しくださいました」と受容することで、高ぶった神経を鎮める「安全な港(アンカー)」としての役割を果たしましょう。⚓
待ち時間を「納得の時間」に変える声かけ
先の見えない待ち時間は、患者様の認知資源を著しく消耗させます。ここで有効なのが、謝罪に「具体的な理由」と「感謝」を添える対話術です。
「丁寧にお話を伺っており、お時間がかかっています。静かにお待ちいただきありがとうございます。」
このように理由(誠実さ)と承認(感謝)を伝えることで、待ち時間は「放置された苦痛な時間」から、「より良い診療への協力時間」へと意味を変えていきます。
質の高いPXを生む「スタッフのウェルビーイング」
相手の感情を深く受容する「感情労働」を継続するには、スタッフ自身の心にゆとりが不可欠です。スタッフが「組織に守られている」という心理的安全性を感じてこそ、患者様への柔軟な対応が可能になります。
スタッフの幸福度(ウェルビーイング)を支える仕組み化こそが、クリニック全体に安心の空気を循環させる、最も重要なインフラとなるのです。👆
- SDMの実践は、患者様に尊重されたという実感と納得感を与える。
- 最初と最後の30秒に意識を向け、ピーク・エンドの法則を活用してポジティブな記憶を残す。
- 認知特性に配慮した視覚的な心理教育資料は、診察室の外でも続く「安心のお守り」となる。
- 患者様の攻撃性を不安のサインと理解し、適切な境界線を保つことで安全な環境を維持する。
- 待ち時間の声かけに「理由」と「感謝」を添え、患者様を治療の協力者として位置づける。
- スタッフのウェルビーイングを守る組織体制が、質の高い患者経験価値(PX)の源泉となる。
多職種がそれぞれの場所で「安心」を形にすることで、クリニック全体が患者様を包み込む大きな器となります。しかし、こうした取り組みが実際にどのように受け止められているのか、その真実を知ることも大切です。
次章では、患者様の心の声を拾い上げる「満足度調査(アンケート)」の正しい実施方法と、その結果をスタッフの誇りへと繋げるフィードバックの技術について解説します。📋
第4章:患者の声を「宝」にする:不満を改善に繋げるフィードバックループ
患者様が勇気を出して届けてくださる「声」には、クリニックがより良くなるためのヒントが詰まっています。しかし、精神科においてはその声を拾い上げるのにも、特有の繊細な配慮が必要となります。
この章では、患者様の言葉を「宝」として捉え、改善へと繋げる具体的なフィードバックループの作り方を、心理学的知見を交えてお話しします。🍀
精神科に特化した「患者アンケート」の設問設計
精神科での満足度調査において、「満足しましたか?」という抽象的な問いかけは、あまり効果的ではありません。 ICD-11やDSM-5-TRに基づく抑うつ状態や不安を抱える方は、集中力や思考の整理が難しい場合があるため、漠然とした質問は負担になりやすいのです。
そこで、直感的に答えられる「体験(PX)」を問う設問設計が重要になります。 患者様がクリニックでどのような時間を過ごし、どのような感情を抱いたかを具体的に尋ねる工夫をしてみましょう。
このように、患者様が自分の体験を「YES/NO」や「5段階評価」で振り返りやすい質問を用意することで、現場の真の課題が見えてきます。👀
改善サイクルの可視化で「大切にされている感」を醸成する
アンケートをとって終わりにするのではなく、その結果をどう活かしたかを可視化することが、信頼関係をさらに深める鍵となります。
「皆様の声で、待合室にパーテーションを導入しました」
といった「You Said, We Did(皆様の声に応えて)」の掲示は、絶大な心理的効果を発揮します。
このプロセスは、精神的な困難により自己肯定感が低下している患者様にとって、「自分の意見には価値があり、環境を変える力がある」という感覚(自己効力感)を取り戻す一助となります。 「自分の声が届いた」という実感は、単なる利便性の向上以上に、深い癒やしを与えるのです。🌿
また、こうしたポジティブな循環はスタッフの自信にも繋がります。 不満を「叱責の材料」にするのではなく、より良い場所を作るための「ギフト」として共有することで、現場全体に「患者様と共に歩む」という温かな文化が根付いていきます。
- 抽象的な質問を避け、具体的な「体験」を問う設問でPX(患者経験価値)を可視化する。
- 精神疾患による認知機能への影響に配慮し、直感的で答えやすいアンケート設計を行う。
- 改善内容を院内掲示し、「声が届いている」という実感から患者の自己効力感を高める。
- フィードバックを改善の「宝」として多職種で共有し、現場の質を高める好循環を作る。
患者様の声を反映し、クリニックが日々変化していく姿は、患者様にとっても「自分も変われるかもしれない」というリカバリーへの希望の光になります。これまで、PXの重要性から具体的な対話、そして改善の循環について見てきました。
最後の章では、これらの取り組みを統合し、地域で「選ばれ続ける」ための精神科クリニックのあり方について、まとめとしてお話しします。🏥
第5章:まとめ:選ばれる精神科クリニックであるために
精神科の患者満足度を向上させる取り組みは、単なるサービス改善の枠を超え、患者様の「リカバリー(回復)」を支える大切な治療プロセスそのものです。これまでに、PXの重要性から、医師やスタッフの具体的なコミュニケーション技法までを見てきました。
この章では、それらを統合し、地域で真に信頼され、選ばれ続けるクリニックであるための指針をまとめます。🧭
精神科における満足度の向上は、単なるサービス改善の枠を超え、患者様の「リカバリー(回復)」を支える大切な治療プロセスそのものです。これまで見てきたPX向上のための対話技法や環境づくりは、すべてが互いに影響し合い、一つの大きな循環を形作っています。🔃
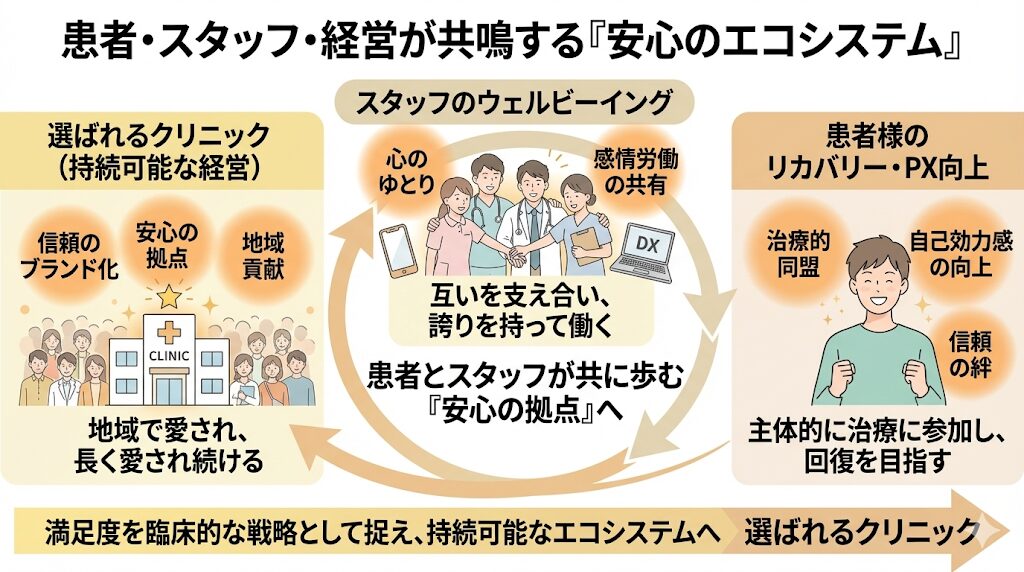
この好循環の起点となるのが、第3章で触れたスタッフのウェルビーイングです。現場の「ゆとり」が、診察室での強固な「治療的同盟」を支えるエンジンとなり、患者様の心に「ここは自分の味方がいる場所だ」という深い納得感を残します。
この信頼こそが、アドヒアランス(治療への積極的参加)を劇的に向上させ、社会復帰へと向かう原動力となる自己効力感を育むのです。🌱✨
こうして患者様が健やかに回復し、笑顔で社会へ戻っていく姿が、結果として「地域から長く愛されるブランド」を確固たるものにします。専門性と人間的な温かさが共鳴し、誰もが大切にされていると確信できる「安心の拠点」であり続けること。このエコシステムを止めることなく回し続ける視点こそが、選ばれ続けるクリニック経営の真の礎となるのです。
- 患者満足度は単なるサービスではなく、治療効果(アドヒアランス)を高める臨床的戦略が重要。
- 医師のSDMや資料提供により、患者の認知特性に配慮した「納得感」を最大化する。
- 不安による攻撃性を適切に受け流すスタッフの境界線と、組織的なメンタルケアが不可欠。
- 待ち時間の透明性を確保し、患者を「放置」せず「治療の協力者」として扱う。
- 患者の声(PX)を可視化し、共に歩む姿勢を示すことで地域からの揺るぎない信頼を獲得する。
最後までお読みいただき、ありがとうございます。🙏
満足度を高める歩みは、先生自身の心と患者様のリカバリーが重なり合う、とても温かなプロセスです。一つひとつの小さな関わりが、いつか地域を照らす「安心の拠点」となっていくはずです。
今日という日が、先生にとっても患者様にとっても、穏やかな希望に満ちた一歩となりますように。🌼
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。

