「外を歩いていると、すれ違う人の視線が突き刺さるように感じる」
「職場で自分の視線をどこに置けばいいか分からず、動悸がしてくる」……そんなお悩みをお持ちではありませんか?
相談できずに、一人で抱え込んできた時間は、とても苦しかったことと思います。
実は、その「視線の怖さ」は、単なる気のせいではなく「視線恐怖症」という、適切なケアで改善できる症状かもしれません。
この記事では、精神科医の視点から
・視線恐怖症の種類
・視線恐怖症の原因
・視線恐怖症の治療法とセルフケア
などを、丁寧に解説していきます。
※以下、青字下線が引いてある文章は信頼できる医学論文への引用リンクとなっています。
視線恐怖症とは?他人の目が気になって苦しい原因と症状
「外に出ると、誰かに見られている気がして落ち着かない」
「電車やカフェで、自分の視線がどこを向いているのか気になって冷や汗が出る」。
こうした悩みは、単なる“気にしすぎ”や“内気な性格”だけでは片付けられないことがあります。
視線への不安が強くなり、外出や会話、仕事、学校生活に支障が出ている場合は、専門的な理解とサポートが必要なサインかもしれません。
視線恐怖症とは何か
視線恐怖症とは、正式な診断名というよりも、他人の視線や自分の視線に対して強い不安や恐怖を感じる状態を指す言葉です。
日本の臨床や心理支援の文脈では、昔から「対人恐怖症」の一つとして語られてきました。
ただし、DSM-5-TRやICD-11といった現在の国際的な診断基準では、「視線恐怖症」という独立した病名があるわけではありません。
実際の診療では、症状の内容や生活への影響を詳しく確認したうえで、社交不安症(社交不安障害)、強迫症、身体醜形症、うつ病、自閉スペクトラム症、妄想性の問題などとの関連や鑑別を考えながら評価されます。
その中でも、視線恐怖の多くは「人からどう見られているか」「変に思われていないか」「相手に不快感を与えていないか」といった対人不安と深く関係しています。
そのため、社交不安症の文脈で理解されることが少なくありません。
大切なのは、「視線が気になること自体」が問題なのではなく、その不安によって日常生活が制限されているかどうかです。
たとえば、人と目を合わせられない、電車に乗るのが苦痛、授業や会議に集中できない、外出時に帽子やマスクが手放せないといった状態が続く場合、本人の苦痛は非常に大きくなります。
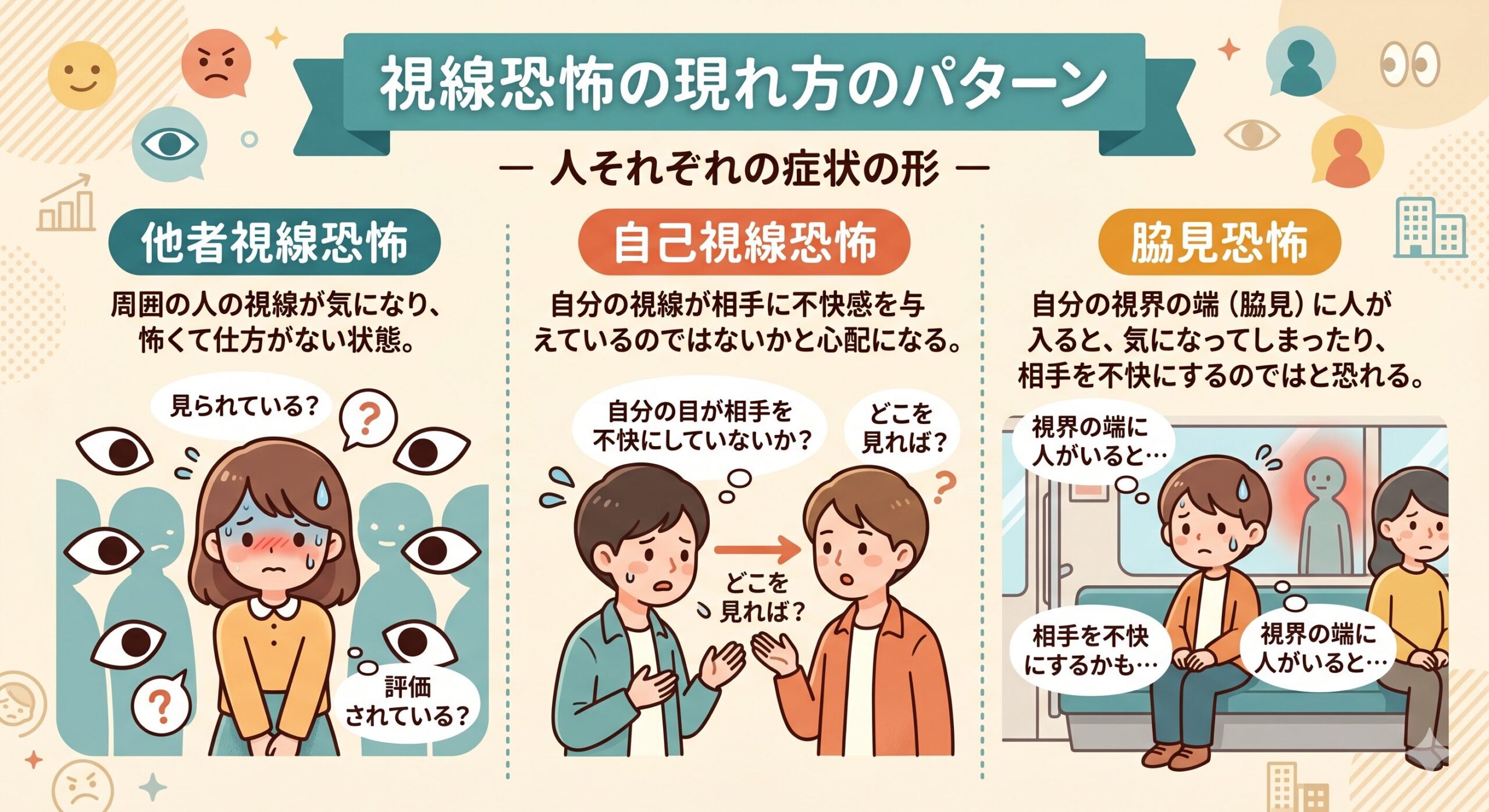
視線恐怖にみられる主なタイプ
視線恐怖は、症状の現れ方によっていくつかのタイプに分けて理解されることがありますので、1つずつ解説します。
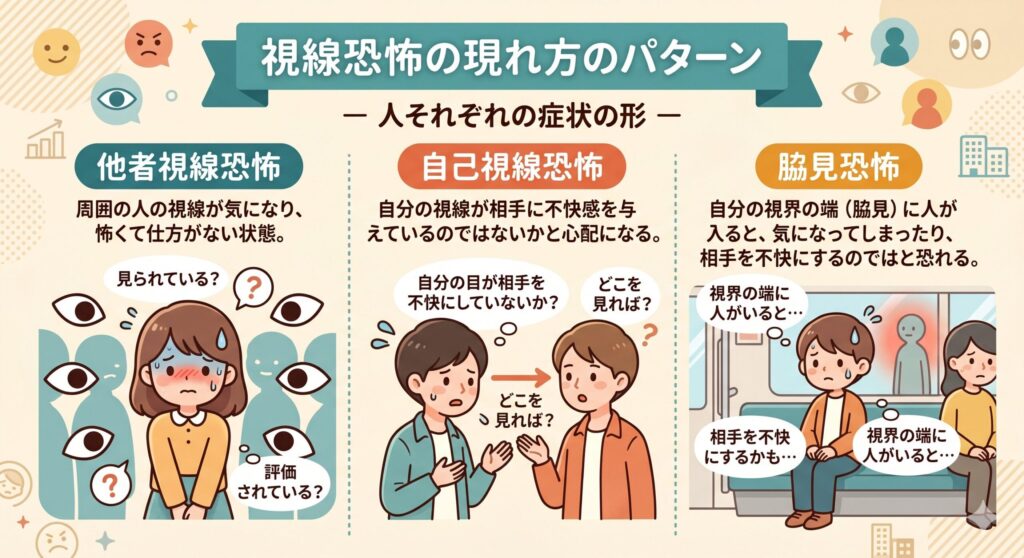
①他者視線恐怖:見られることへの恐怖
他者視線恐怖は、「人から見られている」「変な目で見られているのではないか」「自分の表情や動きがおかしいと思われているのではないか」と感じるタイプです。
たとえば、電車の中で向かいの人の視線が気になる、職場で周囲の目が気になって作業に集中できない、街を歩いているだけで誰かに観察されているように感じる、といった形で現れます。
このタイプでは、注目される場面を避ける行動が増えやすくなります。
人前で話す、会議で発言する、飲食店に一人で入る、レジで店員とやり取りするなど、日常的な場面でも強い緊張が起こることがあります。
社交不安症では、他者から否定的に評価されることへの恐怖が中核にあります。
他者視線恐怖も、この「見られること」「評価されること」への不安と重なりやすい症状です。
自己視線恐怖:自分の視線が相手に迷惑をかけるのではという恐怖
自己視線恐怖は、「自分の視線が相手に不快感を与えているのではないか」「見てはいけない場所を見てしまっているのではないか」と悩むタイプです。
特徴的なのは、自分が傷つけられる不安だけでなく、「自分が相手に迷惑をかけているのではないか」という加害的な不安を伴いやすいことです。
相手の顔を見ようとしても、「目つきが怖いと思われるのではないか」「変なところを見ていると思われるのではないか」と考えてしまい、自然なアイコンタクトが難しくなります。
その結果、会話中に視線をどこへ置けばよいかわからなくなったり、不自然に目をそらしたり、逆に目を合わせようとしすぎて余計にぎこちなくなったりします。
本人は「普通に話したいだけ」なのに、視線を意識するほど緊張が強まり、会話そのものが苦痛になってしまうのです。
日本で発展してきた対人恐怖の概念では、このような「自分の身体的特徴や振る舞いが他者を不快にさせるのではないか」という不安が重視されてきました。
自己視線恐怖は、その代表的な現れ方の一つといえます。
脇見恐怖:視界の端に人が入ることへの恐怖
脇見恐怖は、「自分の視界の端に人が入ると、その人を不快にさせてしまうのではないか」と感じるタイプです。自己視線恐怖の一部として扱われることもあります。
たとえば、授業中に隣の人が視界に入る、オフィスで横に座っている同僚が気になる、電車で斜め前の人が視界に入ると落ち着かない、といった場面で強く現れます。
本人としては、意図的に見ているつもりはありません。
それでも、「見ていると思われたらどうしよう」「相手が不快に感じているのではないか」と考え、必死に正面を見続けたり、不自然に顔を背けたりします。
この状態が続くと、授業や仕事に集中できなくなり、首や肩に力が入り、強い疲労感を覚えることもあります。
周囲から見ると目立った問題がないように見えても、本人の内側では常に緊張が続いているため、心身の消耗は非常に大きくなります。
・視線恐怖症は正式な診断名ではなく、視線に関する強い対人不安を表す言葉です。
・DSM-5-TRやICD-11では、独立した病名ではなく、多くは社交不安症の文脈で評価されます。
・他者視線恐怖、自己視線恐怖、脇見恐怖など、症状の現れ方にはいくつかのパターンがあります。
・扁桃体などの脅威処理、過度な自己注目、回避行動が症状の維持に関わることがあります。
・生活に支障が出ている場合は、専門家への相談が改善の第一歩になります。
では、なぜ視線への不安はここまで強くなってしまうのでしょうか。
次章では、視線恐怖を生みやすくする背景について、脳の警戒システム、過去の対人経験、家庭や学校での環境、性格傾向、自己評価の低さといった複数の視点から整理します。
視線恐怖症が起こる原因|脳・性格傾向・過去の経験から考える
ここでは、視線への強い不安がなぜ起こるのかを、脳の反応、性格傾向、過去の経験という3つの側面から整理していきます。
原因①:脳の「扁桃体」と不安反応の関係
視線恐怖症は、単なる「性格の弱さ」ではなく、脳の不安反応や認知の働きが大きく関係していると考えられます。
私たちの脳には、不安や恐怖などの情動処理に深く関わる「扁桃体」という部位があります。
扁桃体は、危険や脅威をすばやく察知するために重要な役割を持っています。
本来であれば、視線は会話や対人関係における自然なコミュニケーションの手がかりです。
しかし、社会不安が強い状態では、相手の視線が「評価されている」「変に思われている」「否定されるかもしれない」という脅威のサインとして受け取られやすくなります。
社会不安症の脳画像研究では、他者の表情や社会的評価に関わる場面で、扁桃体を含む情動ネットワークが過敏に反応することが報告されています。(ただし、「視線恐怖症の人は必ず扁桃体が異常に反応している」と断定できるわけではありません。)
原因②:完璧主義・繊細さ・過度な配慮との関係
視線恐怖症には、心理的な土壌も関係します。
特に、完璧主義、失敗への恐れ、他者評価への敏感さ、過度な配慮などは、視線への不安を強める要因になることがあります。
たとえば、「人前で恥をかいてはいけない」「常に自然に振る舞わなければならない」「少しでも変に見られたら終わりだ」といった高すぎる自己基準があると、対人場面で強い緊張が生まれます。
相手の視線、表情、まばたき、沈黙などを細かく読み取り、「今の反応は自分を変だと思ったからではないか」と考えてしまうのです。
社会不安症では、他者から否定的に評価されることへの恐怖が中心になります。
そのため、相手の何気ない視線や表情の変化を、実際以上に悪い意味で解釈してしまうことがあります。
ここで大切なのは、こうした性格傾向そのものが悪いわけではないということです。
慎重であること、相手の気持ちに気づきやすいこと、責任感が強いことは、社会生活において大切な長所でもあります。
原因③:過去の失敗体験や対人関係での傷つき
視線恐怖症には、過去の対人経験が関係していることもあります。(すべての人に明確なきっかけがあるわけではありません)
しかし、人前で恥をかいた経験、笑われた経験、からかわれた経験、いじめや拒絶を受けた経験などが、その後の社会不安を強めることがあります。
たとえば、学校の授業で発表したときに笑われた、緊張して言葉に詰まり周囲の視線が一気に集まった、容姿や表情についてからかわれた、といった体験があると「人に見られること=恥をかくこと」「視線=評価や攻撃」と結びついて記憶されることがあります。
その後、似たような場面に出会うたびに、過去の不安がよみがえり、身体が先に反応してしまうのです。
いじめや拒絶、孤立の経験も関係する
家庭環境や教育の影響も、場合によっては関係します。
たとえば、常に「人からどう見られるか」を強く意識させられて育った場合、他者の視線を「自分を評価するもの」として受け取りやすくなることがあります。
また、批判的な言葉が多い環境や、失敗を強く責められる環境では、「間違えてはいけない」「変に思われてはいけない」という緊張が強まりやすくなります。
過去に人間関係で深く傷ついた人にとって、周囲の視線に敏感になることは、自分を守るための反応でもあります。
だからこそ「自分が弱いから治らない」と考える必要はありません。
視線への恐怖は、脳と心が危険を避けようとして過剰に働いている状態とも言えます。
そして、この反応は、認知行動療法や薬物療法、段階的な対人練習、生活リズムの調整などによって、少しずつ変えていくことができます。
- 視線恐怖症は正式診断名ではありませんが、社会不安症や対人恐怖症的な症状として理解されることがあります。
- 扁桃体や前頭前野などの脳機能、交感神経反応、神経伝達の働きが不安症状に関係します。
- 完璧主義、失敗への恐れ、他者評価への敏感さ、自己注目の強さが視線への不安を維持することがあります。
- いじめ、拒絶、恥ずかしい体験、批判的な環境などが、視線を「危険」や「評価」と結びつけるきっかけになることがあります。
- 原因は一つではなく、生物学的・心理的・環境的要因が複雑に関わっています。
次章では、視線恐怖症を克服するための具体的な治療法について解説します。認知行動療法による考え方の修正、段階的な曝露、薬物療法の役割など、精神医学に基づいた現実的なアプローチを見ていきましょう。
<コラム>簡易セルフチェック:受診を考える目安
以下は、視線恐怖や社交不安に関連してよくみられる悩みです。
診断の代わりになるものではありませんが、自分の状態を振り返る目安として活用してください。
- 人と目が合うと、頭が真っ白になったり、動悸がしたりする
- 会話中、どこに視線を置けばよいかわからず、不自然になってしまう
- 自分の視線のせいで、相手が不快な思いをしていると感じる
- 電車やカフェで、斜め前や横にいる人の存在が異常に気になる
- 「自意識過剰だ」と自分を責めても、視線への不安をコントロールできない
- 視線を避けるために、外出時に帽子、マスク、サングラスなどが手放せない
- 仕事や学校で、他人の視線が気になりすぎて作業効率が下がっている
- 人と関わる予定があるだけで、前日から強い不安や憂うつを感じる
- 視線が気になるために、外出、通勤、通学、人付き合いを避けている
複数の項目に当てはまり、なおかつ日常生活に強い苦痛や支障が出ている場合は、専門的なサポートを検討してよい段階です。
特に、学校や仕事に行けない、人間関係を避け続けている、気分の落ち込みや希死念慮がある、相手が自分を悪く思っているという確信が強い場合は、早めに精神科や心療内科、臨床心理士・公認心理師などに相談することが大切です。
視線恐怖症を克服するための治療法
視線恐怖症の治療に関して大切なのは、「視線がまったく怖くない自分」を目指すことではなく、視線への不安が多少あっても、仕事・学校・外出・人間関係を少しずつ取り戻していくことです。
ここでは、医学的に妥当性の高い治療法を中心に、視線恐怖症にどう向き合えばよいのかを解説します。
治療の基本は「回避を減らし、生活を取り戻す」こと
視線恐怖症のつらさは、「人の視線が怖い」という感覚そのものだけではありません。
人と目が合うのを避けるために外出を控える、電車やカフェで人の近くに座れない、会議や授業で顔を上げられない、といった回避が積み重なることで、生活の範囲が狭くなっていくことが大きな問題になります。
ICD-11やDSM-5-TRにおける社交不安症でも、単に不安があるかどうかだけでなく、その不安によって強い苦痛があるか、学校・仕事・対人関係などの機能に支障が出ているかが重要視されます。
つまり、治療で目指すのは「不安をゼロにすること」ではなく、「不安があっても必要な行動を選べる状態」に近づけていくことです。
必要に応じて、SSRIなどの薬物療法を組み合わせることもあります。
ただし、薬だけで根本的に克服するというより、不安を和らげながら、回避を減らし、少しずつ現実の場面に慣れていくことが重要です。
認知行動療法で「考え方のクセ」と「行動パターン」を見直す
視線恐怖症の方の心の中では、相手の視線に対して非常に敏感な解釈が起こりやすくなっています。
たとえば、誰かと目が合った瞬間に「変だと思われた」「笑われている」「嫌われたかもしれない」といった考えが、自動的に浮かんでしまうことがあります。
このように、瞬間的に浮かぶ考えを「自動思考」と呼びます。
認知行動療法では、まずこの自動思考に気づくことから始めます。
大切なのは、「そんなふうに考えてはいけない」と無理に否定することではありません。
「今、自分はこう解釈しているのだな」と距離を取って見つめ直すことです。
たとえば、「あの人は私のことを笑っている」と感じたとき、次のように検討していきます。
「本当に自分を見て笑っていたと言える証拠はあるか」
「友人との会話で笑っていただけではないか」
このように、根拠と反証を検討することで、「視線=否定的に見られている」という思い込みを少しずつ緩めていきます。
自己注目を減らし、外側に注意を向ける
視線恐怖症では、意識が自分自身に強く向きすぎていることがあります。
「顔が赤くなっていないか」「目の動きが不自然ではないか」「変な表情になっていないか」と自分を監視するほど、かえって不安が強くなります。
認知行動療法では、この内側に向いた注意を、少しずつ外側へ向ける練習を行います。
たとえば、会話中に「自分がどう見えているか」ではなく、「相手が何を話しているか」「相手の声のトーンはどうか」「部屋の中にどんな音があるか」に意識を向ける練習です。
これは、単なる気分転換ではありません。
社交不安症の認知行動療法でも、自己注目を減らし、外的注意を高めることは重要な介入の一つとされています。
視線が気になる人ほど、自分の内側を細かくチェックし続けてしまうため、外側の情報に注意を戻すことが、不安の悪循環を断つ手がかりになります。
安全行動を少しずつ減らす
視線が怖いとき、人は不安を下げるためにさまざまな「安全行動」を取ります。
たとえば、うつむく、スマホを見続ける、帽子やマスクで顔を隠す、人の少ない道ばかり選ぶ、会話中に目を合わせないようにする、といった行動です。
これらは一時的には安心につながります。
しかし、長期的には「視線を避けたから無事だった」「顔を隠さなければ危険だった」という学習を強めてしまうことがあります。
その結果、視線への恐怖が維持されやすくなるのです。
そのため治療では、専門家と相談しながら、安全行動を少しずつ減らしていきます。
いきなりすべてをやめる必要はありません。
たとえば、コンビニで会計するときだけ一瞬顔を上げる、駅のホームでスマホを見る時間を少し減らす、会話中に相手の鼻や口元あたりを見るところから始めるなど、小さな変化で十分です。
暴露療法で「予想した危険は起きない」と学習する
視線恐怖症の治療では、暴露療法が役立つことがあります。
これは、不安を感じる場面を完全に避けるのではなく、安全な範囲で少しずつ近づいていく方法です。
従来は、「怖い場面に留まり、不安が自然に下がるまで待つ」という慣化の考え方で説明されることが多くありました。
もちろん、不安が時間とともに下がる体験は大切です。
ただ、近年の考え方では、それに加えて「予想したほど危険なことは起きなかった」と脳が学習することも重視されます。
たとえば、「カフェの真ん中の席に座ったら、みんなに見られて笑われる」と予想していた人が、実際に座ってみると、ほとんどの人は自分の会話やスマホに集中していたと気づく。
このような経験を積み重ねることで、視線に対する脅威の予測が少しずつ修正されていきます。
不安階層表を作り、低いハードルから始める
暴露療法で大切なのは、いきなり最も怖い場面に挑戦しないことです。
まずは、不安を感じる場面をリスト化し、0〜100点で点数をつけます。これを「不安階層表」と呼びます。
たとえば、次のように整理します。
10点:コンビニの店員さんと一瞬だけ目を合わせる
30点:すれ違う人の顔を一瞬見る
50点:カフェで壁際ではなく通路側の席に座る
70点:会議中に一度だけ顔を上げて発言する
90点:大勢の前で発表する
最初は10点や20点の場面からで構いません。
成功体験を積みながら、少しずつ次の段階に進みます。ここで重要なのは、「完璧にできたか」ではなく、「不安があっても逃げずに試せたか」です。
暴露を繰り返すことで、扁桃体を含む脳の恐怖・脅威検出ネットワークが、「この状況は命に関わる危険ではない」と学び直していきます。
その結果、視線に対する過剰な反応が少しずつ弱まることが期待できます。
薬物療法は不安を和らげる補助として使われる
視線恐怖症が社交不安症に近い状態として評価される場合、薬物療法が検討されることもあります。
薬は「性格を変えるもの」ではなく、不安の強さを和らげ、日常生活や心理療法に取り組みやすくするための選択肢です。
薬物療法を行う場合、よく使われるのがSSRI(選択的セロトニン再取り込み阻害薬)です。
SSRIは、セロトニンという神経伝達物質の働きに影響し、不安症状を和らげる目的で使われます。
社交不安症に対する薬物療法では、SSRIが第一選択薬として検討されることがあります。
ただし、SSRIは飲んですぐに効く薬ではありません。
早い人では2〜4週間ほどで変化を感じることもありますが、十分な効果判定には8〜12週間程度を見ることもあります。
また、飲み始めに吐き気、眠気、胃腸症状、性機能への影響などが出ることもあるため、医師と相談しながら調整することが大切です。
抗不安薬が限定的に使われることがある
強い不安がある場合、ベンゾジアゼピン系抗不安薬が短期的に使われることがあります。
即効性があり、強い緊張を一時的に和らげることがありますが、眠気、ふらつき、依存、認知機能への影響などのリスクがあるため、長期的な使用には注意が必要です。
社交不安症の標準治療として安易に使い続ける薬ではありません。
喘息、低血圧、心疾患などがある場合は使えないこともあるため、必ず医師の判断が必要です。
薬物療法と心理療法は、どちらか一方だけが正解というものではありません。
認知行動療法を中心に進める人もいれば、薬で不安を和らげながら取り組む人もいます。併用が有用な場合もありますが、常に「併用が最も効果的」と断定できるわけではありません。
症状の強さ、生活への影響、過去の治療歴、本人の希望、副作用リスクを踏まえて選択することが大切です。
- 視線恐怖症は正式診断名ではありませんが、社交不安症や対人恐怖に近い状態として理解されることがあります。
- 治療の中心は、認知行動療法によって自動思考、自己注目、安全行動、回避を見直すことです。
- 暴露療法では、不安階層表を使い、低いハードルから少しずつ現実場面に慣れていきます。
- 薬物療法ではSSRIが選択肢になり、抗不安薬やβ遮断薬は必要に応じて限定的に検討されます。
- 目的は恐怖をゼロにすることではなく、不安があっても自分らしい生活を取り戻すことです。
視線恐怖症の治療法について理解できると、「何をすればよいのか」が少しずつ見えやすくなります。
ただ、実際の生活では、仕事、学校、電車、カフェ、人との会話など、避けにくい場面がたくさんあります。
治療と並行して、日常生活の中でどのように視線への不安と付き合えばよいのかを知っておくことも大切です。
次章では、精神科医の視点から、対人コミュニケーションで実践しやすいセルフケアとマインドセットについて詳しく解説します。
今日からできる!視線のやり場に困った時のセルフケア
ここでは、社交不安症の認知行動療法やマインドフルネス、リラクゼーションの考え方をもとに、日常の中で実践しやすいセルフケアを紹介します。

マインドフルネスで「今、ここ」に意識を戻す
マインドフルネスとは、簡単に言えば「今この瞬間の体験に、評価を加えず気づくこと」です。
視線が怖いとき、私たちはしばしば「見られている」「変に思われている」「笑われている」と感じます。
しかし、その多くは、実際に確認された事実というよりも、不安が作り出した予測や解釈であることがあります。
そこで役立つのが、心の中で自分の状態を実況中継する方法です。
たとえば、電車の中や会議中に視線が気になり始めたら、心の中で次のように言葉にしてみます。
「私は今、視線が怖いと感じている」
「胸が少しドキドキしている」
「肩に力が入っている」
「“変に思われているかもしれない”という考えが浮かんでいる」
ポイントは、「怖いと思ってはいけない」と自分の考えを否定しないことです。
不安を消そうとすればするほど、かえって不安に注意が向いてしまうことがあります。
「私は今、不安を感じている」と気づくだけで、不安と自分との間に少し距離が生まれます。
「思考」と「事実」を分ける
視線恐怖で苦しくなるとき、多くの場合、「思考」と「事実」が混ざってしまいます。
たとえば、「笑われている気がする」という感覚が出たとします。
このとき、それは本当に確認できた事実でしょうか。それとも、「笑われているかもしれない」という思考(解釈)でしょうか。
もちろん、現実に誰かが笑っている場面もあるかもしれません。
しかし、それが自分を笑っているとは限りません。
別の話題で笑っているのかもしれませんし、スマートフォンを見て笑っているだけかもしれません。
このように、「笑われている」と決めつける前に、「私は今、“笑われているかもしれない”という考えを持っている」と言い換えてみます。
これは、ACTという心理療法で「認知的脱フュージョン」と呼ばれる考え方に近い方法です。思考を現実そのものとして扱うのではなく、「頭の中に浮かんだ考え」として眺める練習です。
不安な思考をなくす必要はありません。大切なのは、その思考に飲み込まれすぎないことです。
外側に注意を向ける「タスクフォーカス」
自分を細かく監視し続けると、かえって自然な振る舞いがしにくくなります。
さらに、「やっぱり自分は変だ」と感じて、不安が強まる悪循環に入りやすくなります。
この悪循環を和らげるために役立つのが、外側に注意を向ける「タスクフォーカス」です。
たとえば、会議中なら「自分がどう見えているか」ではなく、「この議題で何が決まろうとしているのか」「相手は何を伝えようとしているのか」に注意を戻します。
会話中なら、「目をどこに置くか」だけに集中するのではなく、「相手の言葉の意味を理解する」「次に確認すべきことを整理する」ことに意識を向けます。
視線を完全に避ける必要はありません。
ただ、「自然に見せなければ」と頑張りすぎるよりも、その場の目的に注意を戻すほうが、不安に巻き込まれにくくなります。
セルフケアは「症状を消す魔法」ではなく「戻ってくる練習」
ここまで紹介した方法は、視線恐怖を一瞬で完全に消す魔法ではありません。
むしろ、目的は「不安が出ても、そこから戻ってこられる感覚」を育てることです。
視線が怖いときに、すぐ落ち着けなくても構いません。
実況中継をしても、まだ不安が残ることはあります。
呼吸法をしても、動悸がすぐには消えないこともあります。
それでも、「今、自分は不安に巻き込まれている」と気づけたなら、それは大きな一歩です。
不安を否定せず、思考と事実を分け、注意を外側に戻し、呼吸と身体を少しずつ整える。この繰り返しによって、視線への不安に飲み込まれにくくなっていきます。
また、日常生活への支障が大きい場合、セルフケアだけで抱え込む必要はありません。外出、通勤、会議、学校、人間関係などに強い影響が出ている場合は、精神科や心療内科、臨床心理士・公認心理師などの専門家に相談することも大切です。
社交不安症に対しては、認知行動療法や必要に応じた薬物療法など、医学的に検討される治療選択肢があります。セルフケアは、その土台を支える補助的な方法として位置づけるとよいでしょう。
- マインドフルネスでは、「不安を感じている自分」を否定せず、今の状態に気づくことを目指します。
- 「笑われている気がする」は、事実ではなく予測や解釈である可能性があります。
- 自分の表情や目線を監視しすぎず、会話の内容や作業など外側のタスクに注意を戻します。
最終章:病院を受診するタイミングと診療科の選び方
最終章では、受診の目安と医療機関の選び方を、精神科医の視点からわかりやすく解説します。
精神科と心療内科、どちらに行けばいい?
視線恐怖症のような悩みを抱えた方がまず迷いやすいのが、「精神科」と「心療内科」のどちらを受診すればよいのか、という点です。
結論から言うと、「他人の視線が怖い」「人前で過剰に緊張する」「自分が変に見られている気がする」「人と関わる場面を避けてしまう」といった精神的な苦痛が中心であれば、まずは精神科、精神神経科、または社交不安症や対人恐怖の診療に対応しているメンタルクリニックが主な相談先になります。
精神科は、不安、抑うつ、不眠、強迫観念、パニック症状、対人関係の苦痛など、心の状態や行動の困りごとを専門的に診る診療科です。
受診時には「視線恐怖症です」と自己診断する必要はありません。大切なのは、どの場面で、どのような不安が起こり、どの程度生活が制限されているのかを医師に伝えることです。
なお心療内科は、心理的なストレスが身体症状として現れる「心身症」を主に扱う診療科です。
たとえば、ストレスに伴う胃腸症状、動悸、腹痛、過敏性腸症候群、頭痛、吐き気、手の震えなどが前面に出ている場合、心療内科が相談先になることもあります。
視線への恐怖に伴って、激しい動悸や腹痛、発汗、震えなどの身体症状が強く出る方もいるため、その場合は心療内科で対応できることもあります。
ただし、実際の医療機関では、「精神科」「心療内科」「メンタルクリニック」という名称の使われ方に幅があります。
看板だけで判断するよりも、ホームページなどで「社交不安症」「SAD」「対人恐怖」「認知行動療法」「不安症」「パニック症」「カウンセリング」などに対応しているかを確認するとよいでしょう。
受診を検討した方がよい具体的なサイン
「まだ我慢できるから」と受診を先延ばしにしてしまう方は多いのですが、社交不安症や対人恐怖の症状は、回避を続けるほど生活範囲が狭まりやすいという特徴があります。
次のような状態がある場合は、一度専門家に相談する目安になります。
まず、視線を避けるために、仕事や学校を休みがちになっている場合です。会議、授業、発表、面談、食事会などを避け続けるうちに、欠勤や欠席が増えているなら、単なる性格の問題として片づけない方がよいでしょう。
次に、会議や発表、面接、電話対応などの数日前から眠れなくなるような予期不安がある場合です。
「失敗したらどうしよう」「変に見られたらどうしよう」と考え続け、睡眠や食欲に影響が出ている場合、心身にかなりの負荷がかかっています。
また、スーパーやコンビニでの買い物、電車に乗ること、近所を歩くことなど、日常的な外出さえも苦痛になっている場合も注意が必要です。
生活範囲が狭くなり、外出や人との接触を避けるほど、不安は一時的には下がっても、長期的には「避けないと危険だ」という学習が強まりやすくなります。
実際の診断では医師は症状の内容、持続期間、生活への支障、併存するうつ症状やパニック症状の有無などを総合的に評価します。
受診することで、「これは性格のせいではなく、治療や支援の対象になる状態かもしれない」と整理できるだけでも、気持ちが少し軽くなる方は少なくありません。
カウンセリング併設のクリニックを選ぶメリット
病院での治療というと、「薬だけ出されるのではないか」と不安に感じる方もいらっしゃると思います。
もちろん、社交不安症に対しては、SSRIなどの薬物療法が有効な場合があります。
強い不安、予期不安、身体症状、不眠などが続いているときに、薬によって不安反応を和らげることで、日常生活を立て直しやすくなることがあります。
一方で、社交不安症や視線への恐怖では、認知行動療法などの心理的アプローチも重要な治療選択肢です。
特に社交不安症に特化した認知行動療法では、「人に見られている」「変だと思われている」「失敗したら終わりだ」といった考え方のクセや、安全行動、回避行動、自己注目の強さを少しずつ見直していきます。
そのため、医師の診察だけでなく、公認心理師や臨床心理士などの心理職によるカウンセリングや認知行動療法に対応しているクリニックには、いくつかのメリットがあります。
思考のクセを整理しやすい
視線恐怖症や社交不安症で苦しんでいる方は、「相手は自分を変に見ているに違いない」「緊張していることがバレたら嫌われる」「目線が不自然だから相手を不快にさせている」といった考えにとらわれやすくなります。
認知行動療法では、こうした考えを無理に否定するのではなく、「本当にそう言い切れるのか」「別の見方はないか」「不安が高いときにだけ強まる予測ではないか」と、少し距離を取って見つめ直していきます。
これは単なるポジティブ思考ではありません。
現実をより正確に捉え直し、不安に振り回されにくくするための練習です。
段階的な行動トレーニングを進めやすい
社交不安症の治療では、怖い場面をすべて避けるのではなく、無理のない範囲で少しずつ向き合っていくことが大切です。
これを曝露療法、またはエクスポージャーと呼びます。
たとえば、いきなり大人数の前で発表するのではなく、まずは短時間だけ人のいる場所に行く、店員に一言話しかける、信頼できる人と目線を合わせて会話する、少人数の場で発言する、といったように段階を分けて取り組みます。
一人で行うと、「どこまで頑張ればよいのか」「これは無理をしすぎなのか」がわからなくなることがあります。
心理職が伴走してくれる場合、課題の難易度を一緒に調整し、実施後に「実際には何が起きたか」「予想と現実はどのくらい違ったか」を振り返ることができます。
その積み重ねが、不安に対する新しい学習につながっていきます。
安心して話せる場を持てる
視線恐怖症や対人恐怖の方は、普段から「こんなことを話したら変に思われるのではないか」と感じ、自分の苦しさを誰にも言えずに抱え込みがちです。
カウンセリングでは、守秘義務のある安全な場で、普段言葉にできなかった不安や恥ずかしさ、孤独感を整理することができます。
もちろん、話すだけで必ず症状が治るわけではありません。
しかし、安心できる相手に自分の状態を言葉にすることは、心理的な負担の軽減につながる場合があります。
診察時間は医療機関によって限られることもありますが、カウンセリング枠がある場合には、より時間をかけて自分の困りごとを整理しやすくなります。
薬物療法と心理療法は、どちらか一方が必ず正解というものではありません。
症状の強さ、生活への支障、本人の希望、通院しやすさ、費用、併存症の有無によって、適した治療方針は変わります。
大切なのは、「薬を使うか使わないか」だけで考えるのではなく、自分に合った回復の道筋を医師や心理職と一緒に考えることです。
- 視線恐怖症は正式診断名ではありませんが、症状によっては社交不安症や対人恐怖の文脈で理解されます。
- 精神的な苦痛や回避が中心なら、精神科・精神神経科・メンタルクリニックが主な相談先です。
- 動悸、腹痛、震え、吐き気など身体症状が強い場合は、心療内科が相談先になることもあります。
- 日常生活、仕事、学校、人間関係に支障が出ている場合は、受診を検討するタイミングです。
- 社交不安症に対応した認知行動療法やカウンセリングを受けられる医療機関だと、治療の選択肢が広がります。
- DSM-5-TRやICD-11に基づく診断では、症状の内容だけでなく、持続期間や生活への影響も含めて総合的に評価されます。
終わりに
ここまでお読みいただき、ありがとうございます。
視線恐怖症の仕組みや、克服に向けた様々な方法についてお伝えしてきました。
少しでも、「私だけじゃないんだ」「治るかもしれない」と、安心していただけたなら嬉しいです。
最後に、この記事の大切なポイントを振り返ってみましょう。
- 視線恐怖症は「心の風邪」のようなもの: 社会不安障害(SAD)の一種であり、あなたが弱いからではなく、脳の働きや考え方の癖が少し過敏になっている状態です。
- 認知の歪みに気づく: 「皆が自分を見ている」「相手を不快にさせている」という思い込みを、認知行動療法などで少しずつ現実に即したものへ修正していきます。
- 焦らずセルフケアから: 腹式呼吸で体をリラックスさせたり、視線を一点に固定しない練習など、日常生活でできる小さな工夫からはじめましょう。
- 専門家を頼る勇気を持って: 薬物療法やカウンセリングは、あなたの回復を助ける強力なサポーターです。生活が辛い時は、心療内科や精神科へ相談してください。
視線恐怖症になる方は、とても繊細で、周囲への気遣いができる優しい心を持った方が多いのです。
今はその優しさが、自分自身に向いてしまっているだけ。 焦る必要はありません。
三歩進んで二歩下がるような歩みでも、必ず前へ進んでいます。
あなたの心が、いつの日か穏やかな視線で満たされる日が来ることを、心から願っています。
【参考文献】
Taijin Kyofusho and Social Anxiety and Their Clinical Relevance in Indonesia and Switzerland
Social anxiety disorder (social phobia)
J-STAGE Review of Brain Imaging Studies of Social Anxiety Disorder
Maximizing Exposure Therapy: An Inhibitory Learning Approach
NICE-Social anxiety disorder: recognition, assessment and treatment
Mindfulness-based interventions for social anxiety disorder: A systematic review and meta-analysis