「理想の自分に近づきたい」という前向きな気持ちがある一方で、整形手術への恐怖や不安に押しつぶされそうになっているのですね。そのお気持ち、とてもよく分かります。
「少しでもリラックスして手術に臨みたい」と、手元にある抗不安薬(安定剤)を飲もうか迷っていませんか?
実は、整形手術と抗不安薬の関係は、とてもデリケートです。
「麻酔」との飲み合わせや身体への影響など、安全に手術を終えるために必ず知っておいてほしいことがあります。
この記事では、あなたの安全と、手術後の健やかなメンタルを守るために、術前・術後における抗不安薬との正しい付き合い方をお伝えします。
一緒に不安を解消していきましょう。
【術前編】整形手術の前に抗不安薬を飲んでも大丈夫?精神科医が解説
「手術が怖くてたまらない」「普段飲んでいる薬を止めたらパニックになりそう」……。
美容整形を控えた患者さんから、このような切実なご相談をいただくことは少なくありません。
ICD-11(国際疾病分類第11版)においても、特定の恐怖症や不安症を抱える方にとって、手術という侵襲的なイベントは大きな心理的負荷となります。
しかし、良かれと思って服用した抗不安薬が、思わぬ形で手術の安全性に影響を及ぼすことがあります。
今回は、精神医学と麻酔科学の観点から、術前の服薬リスクと正しい対処法について詳しくお伝えします。
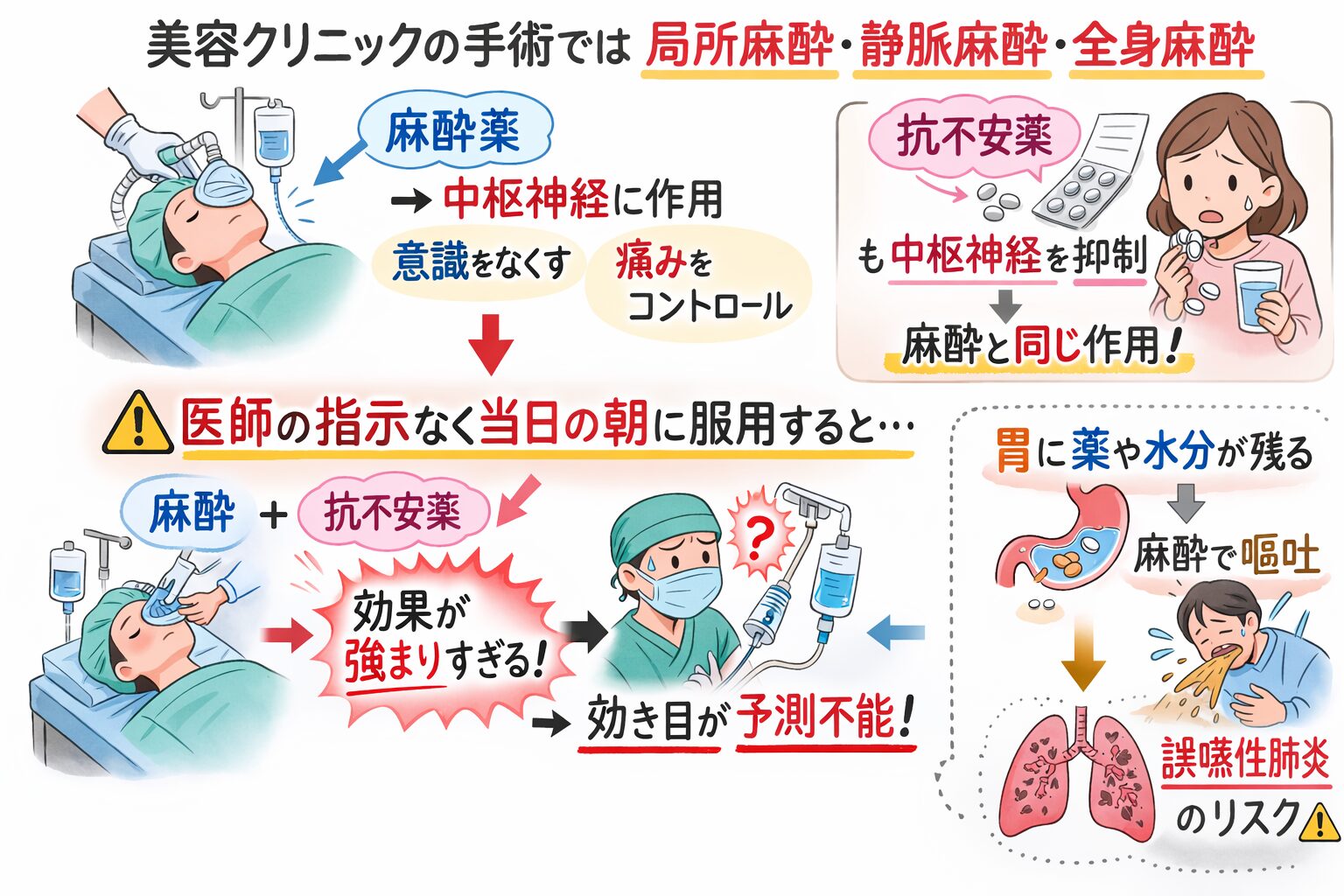
手術当日の服用は「麻酔科医・執刀医」の指示が必須
結論から申し上げますと、手術当日に抗不安薬を服用してよいかどうかは、あなたを執刀する医師、および麻酔を担当する医師の判断が絶対です。
多くの患者さんは「リラックスした状態で手術に臨んだほうが血圧も上がらず、体にもいいはずだ」と考えがちです。
確かに、精神科の臨床現場では、過度な不安(予期不安)に対してベンゾジアゼピン系受容体作動薬などの抗不安薬を頓服として処方します。
しかし、手術室という環境下では話が変わります。
現在、日本の美容クリニックで行われる手術の多くは、局所麻酔だけでなく、静脈麻酔や全身麻酔を併用します。
これらの麻酔薬は中枢神経に作用して意識や痛みをコントロールしますが、抗不安薬もまた中枢神経を抑制する薬剤です。
もし医師の指示なく当日の朝に服用してしまうと、手術室での麻酔の導入時に、薬剤の効き目が予測不能なほど強まってしまう危険性があります。
また、薬の種類によっては、胃の中に残った水分や薬剤が麻酔導入時の嘔吐を誘発し、誤嚥性肺炎(ごえんせいはいえん)を引き起こすリスクもゼロではありません。
「これくらいなら大丈夫だろう」という自己判断は、時に命に関わる事態を招きます。
必ず、術前検査やカウンセリングの段階で、現在服用しているすべての薬剤(処方薬、市販薬、サプリメント)を正直に申告してください。
なぜ隠してはいけないのか?麻酔との相互作用のリスク
精神疾患への偏見や「手術を断られたらどうしよう」という不安から、服薬を隠してしまう方がいらっしゃいます。
しかし、精神科医の立場から強く申し上げたいのは、「隠すことこそが、あなたの理想の仕上がりを遠ざける」ということです。
抗不安薬、特にベンゾジアゼピン系薬剤(デパス、ソラナックス、ワイパックスなど)と麻酔薬の間には、強力な相互作用が存在します。
- 相加・相乗作用による呼吸抑制 多くの麻酔薬(プロポフォールやミダゾラムなど)は、抗不安薬と同じ受容体に作用したり、似たような抑制経路を辿ります。薬が重なることで、脳の呼吸中枢が過度に抑制され、自発呼吸が弱くなったり止まったりするリスクが高まります。
- 血圧低下と循環への影響 深いリラックス状態は望ましいものですが、麻酔下で血圧が下がりすぎると、心臓や脳への血流維持に支障をきたす場合があります。
- 覚醒遅延(目が覚めにくい) 手術が終わってもなかなか意識が戻らない、あるいは目が覚めても強いふらつきやせん妄(意識の混乱)が生じやすくなります。これはダウンタイムの経過を悪化させる要因にもなります。
- 耐性による「麻酔の効きにくさ」 逆に、長期間抗不安薬を常用している方は、脳の受容体が薬に慣れてしまっている(耐性)ことがあります。この場合、通常の量では麻酔が十分に効かず、手術中に意識が戻ってしまうといったトラブルを防ぐために、麻酔科医は投与量を微調整する必要があります。
DSM-5-TR(精神疾患の診断・統計マニュアル第5版改訂版)の視点で見ても、不安症やパニック症の治療において薬物療法は有効ですが、それはあくまで「日常生活」を支えるためのものです。
「手術」という特殊な生理状態においては、薬物動態が劇的に変化することを忘れないでください。
よくある質問:デパスやリーゼは手術に影響する?
美容整形の掲示板やSNSでよく名前が挙がる「デパス(エチゾラム)」や「リーゼ(クロチアゼパム)」について、具体的にお答えします。
- デパス(エチゾラム)について デパスは抗不安作用に加え、強い筋弛緩作用(筋肉を緩める作用)を持っています。手術中に筋肉が緩みすぎることは、呼吸管理の観点から非常に慎重な判断を要します。また、依存性や耐性が形成されやすい薬剤であるため、常用している方は麻酔の効き方に明確な影響が出やすい傾向にあります。
- リーゼ(クロチアゼパム)について 比較的作用がマイルドな薬剤ですが、それでも中枢神経抑制作用があることに変わりはありません。作用時間が短いため「すぐ抜けるだろう」と思われがちですが、肝臓での代謝経路が麻酔薬と重なる場合、代謝を遅延させる可能性があります。
「これらは一般的な薬だから言わなくてもいい」ということは絶対にありません。
また、SSRI(パニック障害やうつ病で処方される選択的セロトニン再取り込み阻害薬)などを服用している場合も同様です。
これらは血液を固まりにくくする作用(出血傾向)がわずかに認められるケースもあり、術後の腫れや内出血の程度に関係することがあります。
医師は、あなたが薬を飲んでいるからといって、無碍に手術を断るわけではありません。
むしろ、情報を共有してくれることで、「この方は血圧が変動しやすいかもしれない」「麻酔の量をこう調整しよう」と、あなた専用の安全なプランを立てることができるのです。
- 自己判断での服薬は厳禁: 当日の服用可否は必ず執刀医・麻酔科医の指示に従う。
- 相互作用の危険性: 抗不安薬と麻酔薬が重なると、呼吸抑制や血圧低下のリスクが増大する。
- 常用による影響: 薬の種類によっては麻酔が効きすぎたり、逆に効きにくくなったりする。
- 正直な申告が安全への近道: お薬手帳を提示し、成分名と用量を正確に伝えることが、美しい仕上がりと安全を守る。
手術当日のリスクについてはご理解いただけたかと思います。
しかし、本当の戦いは「カウンセリング」から始まっています。
精神疾患を抱えながら、あるいは強い不安を抱えながら美容整形を受ける際、どのように医師に相談し、どのような準備をすれば「断られる不安」を解消できるのでしょうか。
次章では、美容整形のカウンセリングで服薬状況を伝える際の具体的なポイントと、医師との信頼関係の築き方について、精神科医の視点からアドバイスいたします。
整形手術への恐怖・パニックが強い時の対処法
整形手術を前にして、「パニック発作が起きたらどうしよう」「手術台に乗るのが怖い」と足がすくんでしまうのは、決してあなただけではありません。
ICD-11における「恐怖症性不安障害」の概念でも示されている通り、閉鎖的な空間や身体への侵襲を伴う状況では、誰しも強いストレス反応を示します。
特に美容整形は「自らの意思で選んだ変化」であるからこそ、「失敗したらどうしよう」「後戻りできない」というプレッシャーが、予期不安を増幅させやすいのです。
この章では、薬物療法だけに頼るのではなく、多角的なアプローチで手術への恐怖をコントロールする方法を詳しく解説します。
カウンセリングで「予期不安」を相談することの重要性
まず最も大切なのは、術前のカウンセリングにおいて、ご自身の「不安の強さ」を隠さず伝えることです。
精神医学において「予期不安」とは、まだ起きていない未来の出来事(この場合は手術)に対して、「また発作が起きるのではないか」「耐えられないのではないか」と過剰に心配することを指します。
美容整形の医師は技術のスペシャリストですが、患者さんの内面的なパニックリスクまでは、申告がなければ把握できません。
具体的に何を伝えるべきこと
- 過去にパニック発作を起こしたことがあるか
- どのような状況(狭い場所、拘束される状況など)で不安が強まるか
- 普段、不安を抑えるためにどのような対策(服薬や行動)をとっているか
これらを事前に共有しておくことで、クリニック側は「看護師を多めに配置する」「声をかけながら進行する」「リラックスできる音楽を流す」といった配慮が可能になります。
DSM-5-TRでも強調されている通り、周囲のサポート環境を整えることは、不安症状の緩和に極めて有効なエビデンスに基づいたアプローチです。
静脈麻酔や笑気麻酔の併用という選択肢
「どうしても意識がある状態での手術が怖い」という場合、抗不安薬を自己判断で増やすのではなく、医療的な「麻酔のオプション」を検討するのが正解です。
- 笑気麻酔(吸入鎮静法): 鼻から低濃度の亜酸化窒素を吸い込む方法です。吸入するとすぐに、まるでお酒に酔ったような、ふわふわとした心地よい気分になります。これは歯科診療や小手術で広く用いられており、即効性と安全性が高いのが特徴です。
- 静脈麻酔: 点滴から鎮静剤を投与し、眠っている間に手術を終わらせる方法です。パニック障害を抱える方にとって、「気づいたら終わっていた」という体験は、精神的なトラウマを防ぐ大きなメリットになります。
これらの麻酔を使用する場合、専門の麻酔科医があなたのバイタル(心拍・呼吸・血圧)を常にモニタリングします。
自己判断で抗不安薬を飲んでくるよりも、医療管理下で適切な麻酔を受ける方が、医学的な安全性は比較にならないほど高いのです。
- 不安の共有: 予期不安があることをカウンセリングで伝え、クリニック側のサポートを得る。
- 医療的アプローチ: 自己服薬ではなく、笑気麻酔や静脈麻酔の併用を医師に相談する。
- セルフケアの導入: 腹式呼吸や筋弛緩法を練習し、自力で自律神経を整える手段を持つ。
- トラウマ回避: 適切な鎮静管理を受けることで、手術体験をポジティブなものにする。
手術当日の不安を乗り越える準備が整ったら、次に気になるのは「術後」のことではないでしょうか。
整形手術後のダウンタイムは、顔の変化や腫れ、痛みによって、メンタルが非常に不安定になりやすい時期です。
実は、抗不安薬を常用している方が、術後に急に服薬をコントロールしようとすると、思わぬ「離脱症状」や「ダウンタイム鬱」に見舞われることがあります。
次は術後のメンタルケアと、安全な薬との付き合い方について詳しくお話しします。
【術後編】「整形鬱(ダウンタイム中の不安)」と抗不安薬
理想の自分に近づくための一歩を踏み出したはずなのに、鏡を見るたびに涙が止まらない、激しい後悔に襲われる……。
こうした術後の精神的な落ち込みは、通称「整形鬱」と呼ばれ、多くの方が経験するものです。
この記事では、なぜ術後にこれほどまで心が揺れ動くのか、医学的な背景を紐解きながら、抗不安薬との付き合い方や健やかな過ごし方について、精神科医の立場から優しく解説していきます。
なぜ術後にメンタルが不安定になりやすいのか
整形手術の直後は、身体だけでなく心にも非常に大きな負荷がかかっています。
私たち精神科医の視点から見ると、この時期のメンタル不調には明確な理由がいくつか存在します。
まず第一に、「生体侵襲(せいたいしんしゅう)」による生理的ストレスです。
手術という行為は、医学的に見れば身体に対する「攻撃」でもあります。
組織が傷つき、炎症が起きている状態では、体内でコルチゾールなどのストレスホルモンが過剰に分泌されます。
これが自律神経のバランスを崩し、不眠や焦燥感(イライラ)、抑うつ状態を引き起こすのです。
第二に、「術後反応性抑うつ」の側面です。
ICD-11(国際疾病分類第11版)の視点で見れば、手術という大きなライフイベントに対する「適応反応」として捉えることができます。
特にダウンタイム中は、腫れや内出血によって「以前より醜くなった」と感じてしまう時期があります。
この「一時的な喪失感」や「自己イメージの乖離」が、強い不安や後悔を増幅させるのです。

また、麻酔薬の影響も無視できません。
全身麻酔や静脈麻酔の使用後、数日間は脳の機能が繊細になっており、感情のコントロールが難しくなるケースが報告されています。
これらが重なり合うことで、普段は快活な方であっても「もう一生治らないのではないか」「失敗したのではないか」という破滅的な思考に陥りやすくなるのです。
ダウンタイム中の不安を和らげる過ごし方
ダウンタイム中の不安を最小限に抑えるためには、「脳に余計な刺激を与えないこと」と「時間の経過を味方につけること」が鉄則です。
- デジタルデトックスの徹底 不安になると、ついSNSで「整形 失敗」「ダウンタイム 長い」といったネガティブなワードを検索してしまいがちです。しかし、他人の成功例や極端な失敗例と比較することは、脳の扁桃体を刺激し、さらなるパニックを誘発します。スマホを置き、ゆったりとした音楽を聴いたり、読書をしたりして、視覚情報を制限しましょう。
- 抗不安薬(安定剤)の適切な活用 もし主治医からデパス(エチゾラム)やソラナックス(アルプラゾラム)などの抗不安薬を処方されている場合は、用法用量を守って服用してください。これらは脳のGABA受容体に作用し、高ぶった神経を鎮めてくれます。「薬に頼るのは負けだ」と我慢する必要はありません。一時的に心のギプスとして活用し、脳を休ませてあげることが回復への近道です。ただし、自己判断での増量やアルコールとの併用は、中枢神経への抑制が強くかかりすぎるため厳禁です。
- 「今の顔」を評価しない ダウンタイム中の顔は、いわば「工事現場」です。完成図ではないものを評価して落ち込むのは、心にとって大きな損失です。「1ヶ月後の自分へのプレゼントを待っている状態」だと捉え直し、鏡を見る回数を物理的に減らす工夫をしましょう。
精神科・心療内科を受診すべきタイミングの目安
多くの「整形鬱」は時間の経過とともに改善しますが、中には専門的な治療が必要なケースもあります。
最新の診断基準であるDSM-5-TR(精神疾患の診断・統計マニュアル第5版改訂版)の視点を参考に、受診を検討すべきサインを整理します。
- 持続的な抑うつ気分: 術後2週間以上経過しても、ほぼ一日中気分が沈み、何に対しても興味が湧かない場合。
- 睡眠障害の深刻化: 強い不安から全く眠れない、あるいは逆に過剰に眠り続けてしまう状態が続くとき。
- 「醜形恐怖症(BDD)」の疑い: 客観的には術後経過が良好であるにもかかわらず、わずかな左右差や傷跡に執着し、日常生活(仕事や外出)に著しい支障が出ている場合。ICD-11でも「強迫症または関連症群」に分類されており、早期の心理的介入が推奨されます。
- 自傷・希死念慮: 「消えてしまいたい」「死んだ方がマシだ」といった思考が頭を離れない場合は、迷わずすぐに精神科を受診してください。
美容クリニックの先生は「形の専門家」ですが、精神科医は「心の揺らぎの専門家」です。
不安を一人で抱え込まず、心の専門家に頼ることは、あなたの理想を叶えるための前向きな選択肢の一つです。
- 術後のメンタル不調は生理的な反応: 身体への侵襲やホルモンバランスの変化により、誰にでも起こり得る。
- ダウンタイムは脳を休める期間: SNS断ちや適切な抗不安薬の使用で、外部刺激を最小限にする。
- 受診の目安は「2週間」と「生活への支障」: 改善が見られない場合は、心理的ケアの専門家に相談を。
最終章:安全に美容整形を受けるためのチェックリスト
美容整形における心身への負担を最小限に抑え、麻酔事故などのリスクを回避するためには、事前の準備が不可欠です。
最終章では、カウンセリング前に必ず確認しておきたい、安全のための具体的なステップを解説します。
お薬手帳を持参してカウンセリングへ行こう
カウンセリングの際、最も重要なアイテムの一つが「お薬手帳」です。
多くの患者様が「精神科に通っていることを知られたくない」「薬を飲んでいると手術を断られるかも」と不安に思い、申告をためらってしまいます。
しかし、これは非常に危険な判断です。
冒頭でも説明したように抗不安薬(ベンゾジアゼピン系など)や抗うつ薬(SSRIなど)の中には、手術で使用する麻酔薬や鎮痛剤と相互作用を引き起こすものがあります。
お薬手帳があれば、医師は成分名や正確な用量を把握でき、適切な麻酔プランを立てることができます。
最近の美容外科ではメンタルヘルスへの理解も進んでいます。
正直に開示することは、あなた自身を守る「命綱」になると考えてください。
精神疾患の既往がある場合のクリニック選び
精神疾患の既往(パニック症、うつ病、摂食障害など)がある場合、クリニック選びには慎重な視点が必要です。
安さや広告の華やかさだけで選ぶのではなく、以下のポイントを重視してください。
- 麻酔科専門医が常駐しているか: 精神科のお薬を飲んでいる場合、麻酔管理が通常より繊細になります。執刀医が麻酔を兼任するのではなく、バイタルサインを専従で監視する麻酔科医がいる環境が望ましいです。
- カウンセリングが丁寧で、リスクを説明してくれるか: 精神的な背景を伝えた際、面倒そうな顔をせず、具体的なリスクや対策を医学的に説明してくれる医師を選びましょう。
- アフターケア体制の充実: 「整形鬱」のリスクを考慮し、術後の不安に対して電話相談や再診がスムーズに受けられる体制があるかを確認してください。
ICD-11(国際疾病分類第11版)でも強調されているように、心と体は密接に関連しています。
あなたの不安を「わがまま」と切り捨てず、医学的な管理対象として真摯に受け止めてくれるクリニックこそが、あなたの理想を預けるに値する場所です。
主治医(精神科)と執刀医(美容外科)の連携の大切さ
安全な整形のゴールは、手術の成功だけでなく「術後の穏やかな生活」にあります。
そのためには、精神科の主治医と美容外科の執刀医の間で、見えない橋を架ける必要があります。
可能であれば、整形手術を受ける前に精神科の主治医に「手術の内容・時期・麻酔の種類」を相談し、意見書や紹介状を書いてもらうのがベストです。
精神科医の立場から、「現在は症状が安定しており、手術の侵襲に耐えられる状態である」という診断があれば、美容外科側も安心して手術を行うことができます。
また、DSM-5-TRの視点から自己愛や自己イメージの不安定さが懸念される場合、主治医と「なぜ今、整形をしたいのか」を整理しておくことで、術後の過度な落ち込みを予防する「心の備え」ができます。
二人の医師をあなたの味方につけること、それが最も安全で、最も満足度の高い結果に繋がる唯一の道なのです。
- お薬手帳は必須: 麻酔の安全性と術後の合併症予防のため、すべての服薬情報を開示する。
- 体制の整ったクリニック選び: 麻酔科医の有無やアフターケアの質を重視し、リスク管理を徹底する。
- 二人の医師との連携: 精神科の主治医に相談し、心身のコンディションに「お墨付き」をもらう。
最後に:心身ともに万全な状態で理想の自分へ
ここまで、「抗不安薬と整形」というテーマで、術前の準備から術後のメンタルケアまでを網羅してきました。
整形手術は外見を変えるだけでなく、心に大きな変化をもたらすイベントです。
不安を感じることは、あなたの脳が「自分を守ろうとしている」正常な反応です。
その不安を否定せず、医学的な知識と適切な薬剤、そして信頼できる専門家のサポートを借りて、一歩ずつ進んでいきましょう。
この記事が、あなたが健やかに、そして自信を持って新しい自分に出会うための道しるべとなれば幸いです。
ここまで読んでくださり、ありがとうございます。
最後に、この記事の大切なポイントをまとめます。
- 独断での服用は絶対に避ける: たとえ普段から飲んでいるお薬でも、整形手術の前日・当日の服用は、麻酔の効果や呼吸に影響を与えるリスクがあります。
- 「お薬手帳」を持って正直に相談する: カウンセリング時には、執刀医へ必ず服用中のお薬(抗不安薬の種類、量、頻度)を伝えてください。
- ダウンタイム中のメンタルケアも視野に: 手術後の不安(術後鬱)についても、事前に精神科医や美容外科医に相談しておくと安心です。
あなたが感じている不安は、決して特別なものではありません。
自分を守ろうとする正常な反応です。だからこそ、その不安を「薬で隠す」のではなく、医師と一緒に「安全に扱う」ことが大切なのです。
あなたの「なりたい自分」への一歩が、安全で、心穏やかなものになることを、心から願っています。
【参考文献】
・Postoperative sleep disorders and their potential impacts on surgical outcomes
・Postrhinoplasty Depression: A Systematic Review
・Anesthetic Considerations for Patients on Psychotropic Drug Therapies