メンタルヘルス不調により、働くことへの自信を失いかけている患者さんにとって、再び社会との接点を持つことは、期待と不安が入り混じる大きな挑戦ですよね。主治医として、その揺れ動く心に寄り添いながら、いかにして健やかな就労継続を支えるべきか、日々心を砕かれていることと思います。
この記事では、医療と職場の架け橋となる産業医との連携に焦点を当て、患者さんが「自分らしさ」を保ちながら、安心して一歩ずつ社会へと歩みを進めるためのヒントを、臨床に即した視点で優しく解きほぐしていきます。🌷
第1章:精神科医療において産業医との「双方向連携」が不可欠な理由
現代社会において、働く世代のメンタルヘルス不調は深刻な局面を迎えており、企業側でも産業医を中心とした支援体制の整備が加速しています。しかし、治療を担う主治医と職場管理を行う産業医の間には役割の相違から「認識のズレ」が生じやすく、連携に困難さを感じる場面も少なくありません。
この章では、その根底にある視点の違いと現代的な意義を紐解きます。👨⚕️
治療のゴール(寛解)と産業保健のゴール(就業継続)の違い
精神科主治医が指標とする医学的な回復と、産業保健が求める就業要件の間には、目的地の違いに起因する明確な視点の相違が存在します。
| 比較項目 | 主治医(治療モデル) | 産業医(産業保健モデル) |
| 主な目標 | 症状の消失・寛解、日常生活の安定 | 業務遂行能力の回復、就業の継続 |
| 評価の対象 | 本人の主観的苦痛、精神病理所見 | 勤怠の安定、作業効率、対人耐性 |
| 重視する指標 | 睡眠、食欲、意欲、気分の波 | 出勤時刻の遵守、集中力の持続、安全性 |
主治医が重視する「臨床的寛解」
主治医は、ICD-11やDSM-5-TRに準拠した病態の改善、すなわち「臨床的寛解」の達成を最優先事項として捉えます。診察室での対話を通じ、精神病理的なサインの消失や日常生活におけるQOL(生活の質)の向上をきめ白かく確認します。
本人が本来の自分らしさを取り戻し、平穏な私生活を営めているかどうかが、医療における重要な到達点となります。🏁
産業医が着目する「業務遂行能力」
方で、産業保健の視点では、日常生活の自立に加えて「業務遂行能力」が回復しているかどうかが焦点となります。医療が個人の健康回復を目指すのに対し、産業保健は組織の一員として安全に機能を果たし続けられるかを検討します。
この目的地の違いを相互に理解することが、再休職を防ぐための連携の第一歩となります。🐾
なぜ「主治医は復職可、産業医は不可」という逆転現象が起きるのか
「主治医の診断書では復職可能としたが、産業医の面談では時期尚早と判断された」というケースは、両者の間に存在する「情報の非対称性」と「背負う法的義務」の差に起因します。
| 項目 | 主治医の判断基準 | 産業医の判断基準 |
| 主な情報源 | 患者本人の主観報告 | 本人・人事・上司からの多角的情報 |
| 判断の軸 | 治療的配慮、本人の希望の尊重 | 安全配慮義務、就業規則との整合性 |
診察室の「守られた空間」で判断する主治医
主治医は、診察室という「守られた空間」での患者さんの姿を通じて判断を行わざるを得ないという背景があります。ICD-11等で定義される適応反応症などの場合、ストレス源である職場から離れている環境下では、症状が一時的に安定して見えることが少なくありません。
また、復職を急ぐ患者さんの焦燥感(復職焦慮)が、主治医へ過度にポジティブな報告として伝わりやすいという臨床的な側面も考慮する必要があります。
「職場のリアル」を背景に判断する産業医
一方で産業医は、企業の安全配慮義務(労働契約法)に基づき、実際の業務負荷や職場環境の現状をリアルに把握した上で判断を下します。産業医は、労働安全衛生法に定められた健康管理基準を遵守し、企業が法的リスクを回避しつつ労働者の健康を守れるよう、シビアな評価を下す役割を担っています。
再休職リスクを最小化するための「共通言語」の必要性
連携において最も避けたいのは、復職直後の再燃による「再休職」という事態です。これを防ぐためには、主治医と産業医が抽象的な表現を避け、具体的な「共通言語」によって、患者さんの状態と職場の要求レベルのすり合わせを行う必要があります。
医師同士が医学的根拠を持ちつつも「職場のリアル」を共有することで、患者さんにとっても無理のない、ソフトランディングな復職プランを策定できるようになります。
- 主治医は「症状の改善(寛解)」を、産業医は「業務遂行能力の回復」を主なゴールとしている。
- 判断の乖離は、診察室での主観的報告と職場の実態という「情報の非対称性」から生じる。
- 産業医は「安全配慮義務」の履行を支えるため、安衛法に基づいた多角的な評価を行う。
- 再休職を防ぐには、生活リズムや作業耐久性といった具体的な「共通言語」での情報共有が不可欠。
- 専門性の異なる両者の連携は、雇用を守り、安全な社会復帰を支える上で大きな意義がある。
精神科主治医と産業医、それぞれの役割の違いや視点のズレが生じるメカニズムを整理しました。お互いの専門性を尊重しつつ、共通の指標を持つことが連携の第一歩となります。🐾
次章では、主治医が産業医へ情報を伝える際、どのようなポイントを意識すればよりスムーズな復職支援に繋がるのか、具体的な「診療情報提供書」の書き方について詳しく解説します。
第2章:復職判断を円滑にする「産業医の視点」を取り入れた診療情報提供書の作成術
診療情報提供書は、診察室と職場を結ぶ「唯一の公式な架け橋」であり、先生が込めた治療への願いを産業医へと届ける大切なバトンです。慣れない書類作成は負担に感じるかもしれませんが、ほんの少し視点を変えるだけで、患者さんの復職を劇的にスムーズにする力強い武器へと変わります。
この章では、医学的所見を「職場での言葉」へ変換する具体的な実践法を紐解いていきましょう。✍️
産業医が求めるのは「症状」ではなく「機能的情報」
産業医への情報提供において真に求められるのは、診断名そのものではなく、その病態が実際の働く場においてどのような具体的な制約やリスクを生じさせているかという機能的な情報です。
| 項目 | 臨床的な症状(主治医視点) | 業務遂行能力への変換(産業医視点) |
| 睡眠とリズム | 中途覚醒・熟眠障害 | 午前中の覚醒レベル、遅刻リスクの有無 |
| 持続力・体力 | 易疲労感、意欲の減退 | フルタイム勤務に耐えうるスタミナ |
| 認知機能 | 注意力・集中力の低下 | ケアレスミス、マルチタスクの可否 |
| 社会性・対人 | 対人不安・過敏症状 | 会議参加や上司への報告・連絡の可否 |
文書作成における医学的診断基準の限界
主治医が用いるICD-11やDSM-5-TRの診断基準は、あくまで「安静時の診察室」における安定を示す指標です。そのため、臨床的な寛解が直ちに「フルタイム勤務の完遂」を保証するわけではなく、診断名単体では企業側が安全配慮義務を果たすための判断材料として不十分な場合があります。💦
実務遂行能力への翻訳記述
一方で産業医は、「職場のデスクで以前のようにタスクをこなせるか」という機能面を重視します。そのため、単に「抑うつ状態」と記すよりも、認知機能の観点から「思考制止の影響で、資料作成に通常の2倍の時間を要する」といった具体的な能力評価へ「翻訳」して伝えることが重要です。
症状を「業務のどの部分に、どう影響するか」という視点で記載することが、産業保健との真の連携を生む鍵となります。🔑
残存症状と配慮事項(残業制限・就業制限)の具体的な記載法
復職後の安定した就業を支えるためには、現在残っている症状が業務に与える影響を予測し、それを補うための具体的な配慮事項をセットで提示することが求められます。
産業医が最も懸念するのは、復職直後の「再燃」です。これを防ぐために、抽象的な表現を排した「実践的文例集」を以下にまとめました。
😔 「抑うつ状態・意欲低下」の翻訳
- NG: 「抑うつ状態が残存している」
- OK: 「持続的な集中力の維持が困難であり、事務作業におけるケアレスミス増加のリスクがある。そのため、復職後1ヶ月はダブルチェックの体制を推奨する」
😰 「不安・対人緊張」の翻訳
- NG: 「対人不安が強く、まだ不安定である」
- OK: 「予期不安の影響により、突発的な事態への判断力が低下しやすい。当面は顧客対応やクレーム処理を避け、定型的なルーチンワークに限定することが望ましい」
🤯 「認知機能・思考制止」の翻訳
- NG: 「思考のスピードが落ちている」
- OK: 「情報の並行処理能力(マルチタスク)が回復途上にある。一度に複数の指示を出すことを避け、指示はメモやメールで一つずつ提示する配慮を求める」
このように、低下している能力を「具体的な制限(残業禁止・出張回避など)」と結びつけ、定量的な期間(例:まずは4週間)を添えて提示することが、実務的な連携において極めて有効です。👍
情報開示の範囲と患者本人への同意説明のポイント
医療機関と企業という異なる組織間で情報を共有する以上、開示する内容とその目的について患者さん自身の深い理解と同意を得るプロセスは、治療的同盟を維持するために極めて重要です。
誠実な連携を行うためには、先生と患者さんの間での「事前の合意形成」が不可欠です。以下のステップで進めることで、患者さんの心理的安全性は高まります。📈
「本人が再休職せず、無理なく働き続けるための環境を整えるため」という書類作成のメリットを共有する。
「仕事に関係ないプライベートな内容は伏せ、仕事に影響する症状に絞って記載する」と説明し、安心感を提供する。
作成した診療情報提供書の内容を本人に読み上げ、あるいは写しを手渡し、「この内容で送るが、相違ないか」と確認することで、信頼関係をより強固にする。
- 産業医への情報提供書は、「症状の解説」から「業務遂行能力の評価」へ視点をシフトして記載する。
- 「抑うつ状態」などの抽象語を避け、「ミスのリスク」や「並行処理の困難さ」など実務への影響へ翻訳する。
- 就業制限や配慮事項は、低下している能力を補うために定量的かつ具体的な内容を提示する。
- 記載内容の開示範囲を患者本人へ十分に説明し、共有しておくことが後のトラブル防止に寄与する。
診療情報提供書を通じた「文字」の共有は連携の土台ですが、機微な情報を扱う臨床現場では書面のみの判断に限界があるのも事実です。患者さんのプライバシー保護と職場の安全配慮を両立させるには、法的な枠組みへの理解が欠かせません。⚖️
次章では、医療連携を支える法的ルールと、情報の取り扱いにおいて現場で遵守すべき倫理的留意点について、解説します。
第3章:トラブルを防ぐ医療連携のルール|個人情報保護法と守秘義務の境界線
主治医と産業医の連携において、最も配慮を要するのが患者さんのプライバシー保護と職場の安全確保の両立です。機微な医療情報を扱う際、法的な境界線や守秘義務の範囲に迷うこともあるでしょう。
この章では、個人情報保護法や指針に基づき、トラブルを防ぎながら誠実な支援を継続するための法的・倫理的ルールを整理します。🔐
個人情報保護法と労働者の心身の状態に関する情報の取扱い指針
医療現場での個人情報保護に加え、産業保健の領域では「労働者の心身の状態に関する情報の適正な取扱いのために事業者が講ずべき措置に関する指針」が極めて重要な基準となります。の指針では、主治医からの診療情報や面談記録などが、特に配慮を要する情報(要配慮個人情報に準ずるもの)として厳格に位置づけられています。
連携において主治医が意識すべき鉄則は、情報の共有を「就業上の措置に必要な最小限の範囲」に留めることです。下表に、情報の種類別の取り扱い原則をまとめました。
| 情報の種類 | 取り扱いの原則 | 留意点 |
| 病名・診断名 | 原則として人事へは非開示(産業医止まり) | 就業制限の根拠として必要な場合のみ検討 |
| 症状・検査結果 | 医学的詳細(治療内容等)は共有しない | 業務遂行能力に影響する範囲に限定 |
| 就業上の配慮事項 | 積極的に人事・上司へ共有 | 具体的な制限内容(残業禁止等)を伝える |
特にICD-11における「適応反応症」などのケースでは、職場環境そのものが治療を左右する因子となるため、会社への情報提供の範囲が重要になります。法を遵守した適切な情報提供は、患者さんの「職場での立ち位置」を守ることに直結します。🛡️
患者の自己決定権と同意の重要性
医療の基本である「インフォームド・コンセント」は、産業保健との連携においてもその重要性は変わりません。むしろ、病状が利害関係のある職場に伝わるという性質上、患者さん自身の「自己決定権」をより強く尊重し、不信感を抱かせないプロセスが不可欠です。
同意を得るプロセスでは、単に書類に署名をもらうだけでなく、以下の3つの透明性を確保することが有効です。👍
- 目的の明確化: 何のために情報を送るのか、それが本人の「働きやすさ」にどう繋がるかを具体的に伝える。
- 範囲の限定: 伝えてほしくないプライベートな内容(家庭環境や過去のトラウマ等)を切り離すことを約束する。
- 撤回の自由: 一度同意しても、後から範囲を変更したり撤回したりできることを説明し、心理的障壁を下げる。
患者さんは、「病気になったことで会社での居場所を失うのではないか」という強い予期不安を抱えていることが多いものです。その不安に寄り添い、本人が納得した上での連携こそが、ICD-11で重視される「社会的機能の回復」を真に支える力となります。
守秘義務の範囲と、会社(人事)へ伝える情報の選別
適切な同意を得た後、主治医から受け取った情報をどう扱うかが連携の最終的な出口となります。産業医は医学的な詳細をそのまま流す伝言板ではなく、情報を精査して会社が実行可能な「就業上の措置」へと加工する役割を担います。
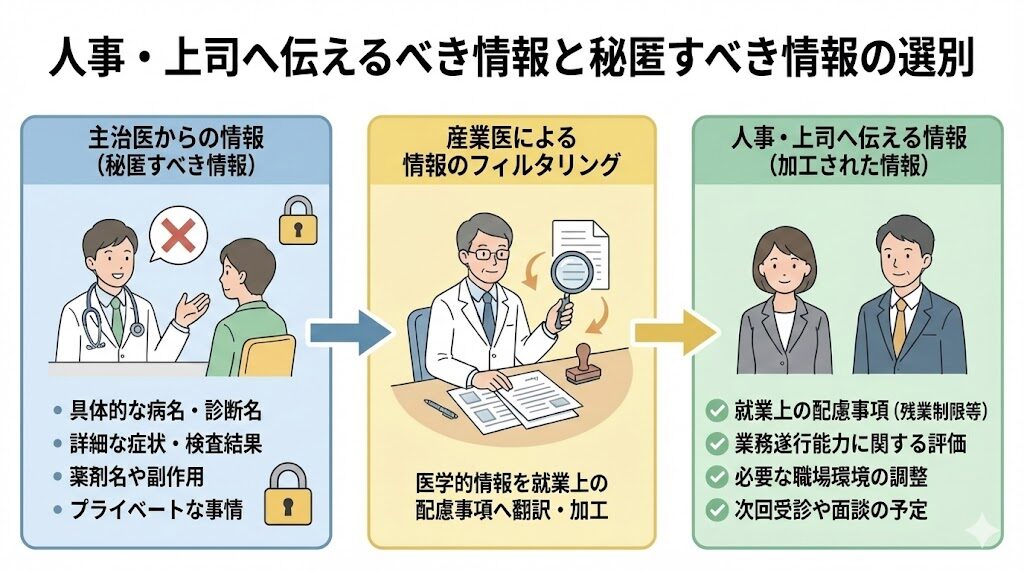
このように情報を適切に「フィルタリング」することで、プライバシーを保護しつつ会社の安全配慮義務を果たすことが可能になります。主治医と産業医がこの選別のルールを共通認識として持つことで、安心して情報を共有できる土壌が整います。🌱
- 厚生労働省の「産業保健指針」を遵守し、必要最小限の範囲で行う。
- 患者(従業員)の自己決定権を尊重し、丁寧かつ透明性の高い同意取得を実施する。
- 産業医を「情報のフィルター」と位置づけ、医学的詳細を就業上の措置へ翻訳するプロセスを確立する。
- 守秘義務と安全配慮義務のバランスを維持し、信頼される医療連携の基盤を構築する。
情報の取り扱いという「守り」のルールを確認したところで、次は連携をさらに実効的なものにするリソースの活用について考えてみましょう。🧐
次章では、医療機関や企業単体では解決が難しいケースで頼りになる、公的な復職支援指針やリワーク施設、外部リソースを主治医の負担軽減に繋げるための具体的な活用法をご紹介します。
第4章:リワーク支援と外部リソースの活用術|主治医の負担を軽減する多職種連携
復職支援は、医療・職場・行政・専門機関が手を取り合う「チーム医療」の延長線上にあります。多忙な外来診療の中で、主治医が一人で患者さんの職場環境調整までを背負い込む必要はありません。
この章では、スムーズな連携を助ける公的な枠組みや、多職種の専門性を借りて主治医の判断を支えるための具体的なリソース活用術をお伝えします。🪄
厚生労働省の「心の健康づくり計画」と復帰支援の手引き
医療機関と企業が円滑に連携するためには、双方が同じ「標準的な手順」を共有していることが重要です。
厚生労働省が策定した「職場における心の健康づくり」や「心の健康問題により休業した労働者の職場復帰支援の手引き」は、多くの企業が復職フローの基盤として採用しており、その全体像は以下のように整理されています。
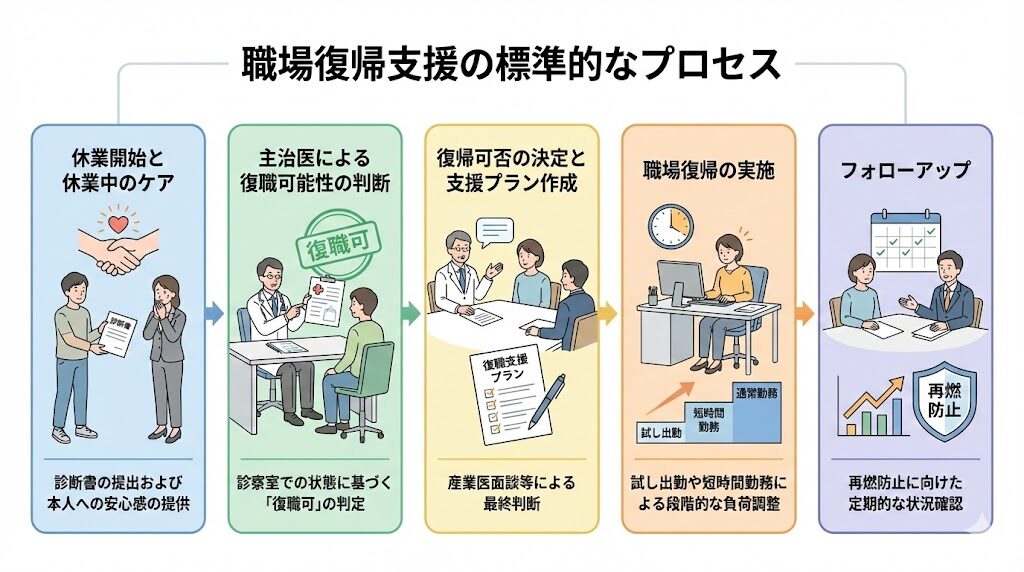
主治医はこの標準的なプロセスをあらかじめ俯瞰しておくことで、ステップ②の「復職可能性の判断」において、どのタイミングでどのような情報を産業医側に提供すべきか、見通しを持った支援が可能になります。
このガイドラインに沿って各フェーズを歩むことは、ICD-11やDSM-5-TRが重視する「社会的機能」を段階的に取り戻していくための、多職種共通のプラットフォームとして機能します。
リワーク支援施設や地域産業保健センターとの多職種連携
診察室での症状の安定が、そのまま職場の負荷への耐性を意味するわけではありません。この評価のギャップを埋めるために、多職種が関わるリソースを活用し、客観的なデータを収集することが有効です。👍
| 支援リソース | 主な役割・機能 | 連携のメリット |
| 医療リワーク | 精神科デイケア等での再発防止スキル習得 | 心理的自己管理能力の向上 |
| 職域リワーク | 実務負荷による耐久性や対人技能の評価 | 客観的な作業遂行能力の把握 |
| 地域産業保健センター | 小規模事業所(50人未満)の相談窓口 | 産業医不在時の連携・助言 |
こうした専門機関からのフィードバックは、主治医が「実際のマルチタスクに耐えられるか」を検討する際の貴重な判断材料となります。外部の目を入れることで、主治医は「治療」という本来の役割に専念しながら、より精度の高い復職判断が可能になります。
書面で解決できない困難事例における「産業医」の活用
第2章で整理した診療情報提供書による連携でも、環境要因が複雑な事例や再休職を繰り返す「困難事例」では限界が生じることがあります。
このような場合、産業医との直接的な対話(電話連絡やWeb会議)は、非常に強力なサポートとなります。特に以下のケースでは、積極的な活用が推奨されます。
医学的根拠を持つ主治医と、職場のリアルを知る産業医が直接情報をすり合わせることで、患者さんにとって最も安全な「ソフトランディング」の道筋を共創できるようになります。🌈
- 厚生労働省の指針の指針を共通言語とし、企業側との予測可能性の高い連携を行う。
- リワーク等の外部リソースから得られる客観的な「作業耐久性」を判断材料として活用する。
- 産業医不在のケースでは地域産業保健センターを、困難事例では産業医との直接対話を活用し主治医の負担を軽減する。
- 多職種連携を通じて、ICD-11が目指す「社会的機能の回復」を多角的に具現化する。
外部リソースや対話の機会を上手に活用することで、主治医としての視界はよりクリアになり、支援はより重層的なものへと進化します。
次章では、これまでの内容を締めくくる総まとめとして、主治医・産業医・人事、そして本人が一丸となって「納得感のある復職」を実現できているかを確認するための「最終チェックリスト」を提示します。📝
第5章:持続可能な就労を目指して|患者のQOLを最大化する「主治医×産業医」のチーム力
休職という人生の大きな転機に立つ患者さんにとって、主治医と産業医の連携は暗い足元を照らす道しるべです。診断名という枠組みを超え、一人が再び社会との接点を取り戻す過程には、医学的視点と職場環境の視点の統合が不可欠です。
この最終章では、本質的な連携が患者さんの人生にどのような価値をもたらすのか、その意義を改めて見つめ直します。🧐
「元の場所」ではなく「新しい働き方」を再構築するプロセス
メンタルヘルス不調からの復帰は、単に休職前の状態に戻ることではありません。これまで学んできた社会的機能の評価を実生活に落とし込み、病を経た後の「新しい働き方」を患者さんと共に再デザインしていくプロセスそのものです。
主治医が支える「臨床的寛解」と、産業医が見極める「業務遂行能力」という二つの専門性が交差したとき、初めて患者さんの「持続可能な就労」というゴールが現実味を帯びてきます。🏁
職場を「ストレスの源泉」から「回復を支える場」へ
私たちが真に守るべきは、一時的な復職という数字ではなく、その先にある「働く喜び」や「生活の質(QOL)」です。連携が不足すれば、患者さんは医療と職場の板挟みになり、再燃や再休職という孤独な苦しみに突き落とされるリスクが高まります。
しかし、共通言語を用いた対話があれば、職場は単なる「ストレスの源泉」ではなく、患者さんの回復を社会の中で支え、育んでいく場へと変わる可能性を秘めています。
日々の連携を振り返るための最終チェックリスト
患者さんとの診察や産業医とのやり取りを振り返る際、以下のポイントを指標としてご活用ください。📝
- 共通言語による対話: 「臨床的寛解」と「業務遂行能力」の違いを前提に、具体的な生活・作業指標で情報共有を行っているか?
- 適切な情報開示と保護: 秘匿すべき医学的詳細と、職場に伝えるべき「就業上の措置」を適切に選別できているか?
- 自己決定権の尊重: 連携の目的が本人の利益であることを説明し、納得感のある合意形成が得られているか?
- 多角的データの統合: 診察室での主観的な語りと、リワークや職場からの客観的な実態を統合して判断しているか?
- 中長期的なフォロー: 復職をゴールとせず、再燃防止に向けた継続的な支援体制を検討できているか?
- 主治医と産業医の視点の違いを理解し、補完し合うことが「持続可能な復職」の鍵となる。
- 医学的な知見を「就業上の措置」へ翻訳することで、現場が動きやすい環境調整が可能になる。
- 患者本人の意思を尊重した情報の取り扱いが、治療的同盟を強固にし、社会復帰への主体性を育む。
- 多職種がそれぞれの専門性を発揮する「チーム」として機能することが、再休職リスクを最小化する。
患者さんが再び自分の足で社会の一歩を踏み出すとき、主治医と産業医が交わす温かな連携のバトンは、何よりの安心材料になります。診断名という枠を超え、一人の「生きる?人」としての幸せを願う私たちの想いが重なったとき、職場はきっと、その方の新しい物語を支える舞台へと変わるはずです。
この記事が、あなたと患者さんを繋ぐ、穏やかで前向きな希望の架け橋となることを心から願っています。💫
産業医に興味はあるが、実際に企業でどう動けばいいか悩んでる方へ
Mental Care Journalでは、VISTA 産業医キャリアアカデミーを開催しています。
産業医としてのキャリアを、本当に動かす3ヶ月。
子育て中でも、ブランクがあっても。
精神科医・小林 玲美子が監修する実践型プログラムを提供しています。
詳しくはこちら
- 産業医資格はあるが、実際に企業でどう動けばいいか自信が持てない
- 育児・ブランク後の復帰先として産業医を考えているが、入口が見つからない
- 産業医研修を受けたが、実務レベルには程遠いと感じている
- 人事・経営層とどう話せばいいのか、医師としての立ち位置がわからない
- フリーランスの産業医として案件を取る方法が全くわからない
- SNSや情報発信に興味があるが、医師として何をどこまでやっていいか判断できない
産業医資格を持っていても、案件を獲得する方法を知らなければ収益につながりません。VISTAのプログラムでは、知識の習得だけでなく「最初の案件をどう取るか」までを実践的に学びます。
修了者はVISTAが展開する法人向けメンタルヘルス支援サービスへの参加資格を得られます。既存クライアントへの紹介機会を通じて、受講直後から収益化できる仕組みを用意しています。
まずは無料のLINEコミュニティで、実際の受講者・修了者の声を聞いてみてください。

