「ランチや飲み会の予定が入ると、何日も前から不安になる」
「人前で食事をしようとすると、喉が通らない、吐き気がする…」。
そんなお悩みを抱えていませんか?
もしそうなら、それは「会食恐怖症」という、誰にでも起こりうる、心と体がSOSを出している状態かもしれません。
皆さん、とても優しくて、周囲に気を使える方ばかり。
だからこそ、自分を責めて、一人で苦しんでしまうのですね。
この記事では、
- 会食恐怖症の特徴
- 会食恐怖症の原因やメカニズム
- 会食恐怖症の簡易セルフチェック
- 会食恐怖症の治療法
を優しく解説します。焦らなくて大丈夫です。
一緒に、少しずつ、心をラクにする方法を見つけていきましょう。
会食恐怖症とは?症状と特徴
まずは、会食恐怖症と呼ばれる状態を、医学的な視点から正しく理解していきましょう。
会食恐怖症は正式診断名ではなく、社交不安症の一種。
会食恐怖症とは、一般的には「人前で食事をすること」に強い不安や恐怖を感じ、会食・外食・給食・職場のランチ・デートでの食事などを避けたくなってしまう状態を指します。
医学的には、社交不安症の症状の一つとして理解されることがあります。
DSM-5-TRやICD-11における社交不安症では、他者から注目されたり、評価されたりする可能性のある場面に対して、強い恐怖や不安が生じることが特徴とされています。
その中には、人前で話す場面だけでなく、「他人の前で食べる・飲む」といった場面も含まれます。
つまり、会食恐怖症は「食事そのものが嫌い」というよりも、「食べている姿を見られる」「残してしまうかもしれない」「吐き気が出たらどうしよう」「相手に変に思われるかもしれない」といった不安が中心にある状態です。
会食恐怖症で起こりやすい主な症状
会食恐怖症でつらいのは、「食べられない」という結果だけではありません。
食事の場に向かう前から、心と身体が強い警戒状態に入り、自分でもコントロールしにくい症状が現れることがあります。
よく見られる症状の一つが、吐き気やえづきです。
食べ物を口に運ぼうとすると胃が締めつけられるように感じたり、「この場で吐いてしまったらどうしよう」と強い恐怖が出たりします。
嘔吐恐怖を伴う場合には、吐くことへの不安がさらに会食場面を避ける原因になることもあります。
また、喉が詰まったように感じることもあります。
いわゆる咽喉頭異常感、以前は「ヒステリー球」と呼ばれることもあった症状です。
実際に喉が塞がっているわけではなくても、緊張や不安によって飲み込みにくさを感じ、固形物を口に入れることが怖くなることがあります。
完璧に食べなければならない、という思い込み
会食恐怖症の方の中には、「出されたものは全部食べなければならない」「残すのは失礼」「楽しく食べられない自分はおかしい」といった厳しい自己ルールを持っている方がいます。
もちろん、食事のマナーや相手への配慮は大切です。
しかし、そのルールが強すぎると、会食は楽しむ場ではなく、「失敗してはいけない試験」のようになってしまいます。
たとえば、少し食欲が落ちただけでも「もう終わりだ」「相手に申し訳ない」「また失敗した」と感じてしまう。
こうした考えが浮かぶと、身体はさらに緊張し、吐き気や喉の詰まりが強くなります。
そして実際に食べにくくなることで、「やっぱり自分は会食が苦手だ」という確信が強まってしまいます。
このように、不安、身体症状、自己注目、回避行動がつながり、会食恐怖が維持されていくことがあります。
【朗報】会食恐怖症は治療や工夫で改善を目指せます。
社交不安症に対しては、認知行動療法や段階的な曝露、必要に応じた薬物療法など、医学的・心理的な支援が有効とされています。
会食恐怖の場合も、いきなり大人数の外食に挑戦するのではなく、安心できる人と短時間の食事をする、食べやすいものを選ぶ、残してもよい環境を作るなど、段階的な練習が役立つことがあります。(第3章で詳細を説明します)
大切なのは、「食べられない自分を責めること」ではなく、「なぜ身体が警戒しているのか」を理解し、少しずつ安心の経験を積み直していくことです。
会食恐怖症は、わがままでも、マナー違反でもありません。
必要なのは、叱責や根性論ではなく、正しい理解と、本人が安心して回復に向かえる環境です。
・会食恐怖症は正式な独立診断名ではありませんが、社交不安症の症状の一つとして理解されることがあります。
・DSM-5-TRやICD-11では、他人の前で食べる・飲む場面への恐怖は、社交不安症の例として扱われます。
・吐き気、えづき、喉の詰まり、動悸、震え、冷や汗などは、不安に伴う身体反応として起こることがあります。
・背景には、他者評価への恐れ、自己注目、完璧主義、過去のつらい食事体験などが関係する場合があります。
・本人の努力不足ではなく、認知行動療法や段階的な練習、環境調整によって改善を目指せる状態です。
次の章では、会食恐怖症がなぜ起こり、なぜ長引いてしまうのかについて、さらに詳しく見ていきます。
会食恐怖症になる主な原因と心理的背景
「なぜ自分だけが、普通に食事をすることにこんなに不安を感じるのだろう」と、自分を責めてしまう方は少なくありません。
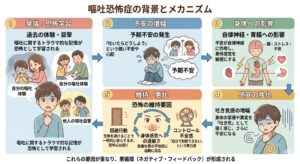
ですが、会食恐怖は怠けやわがままではなく、過去のつらい体験、他者評価への不安、身体感覚への過敏さ、そして脳の恐怖学習が重なって起こることがあります。
ここでは、DSM-5-TRやICD-11における社交不安症の理解も踏まえながら、会食恐怖症の原因と心理的背景を丁寧に整理していきます。
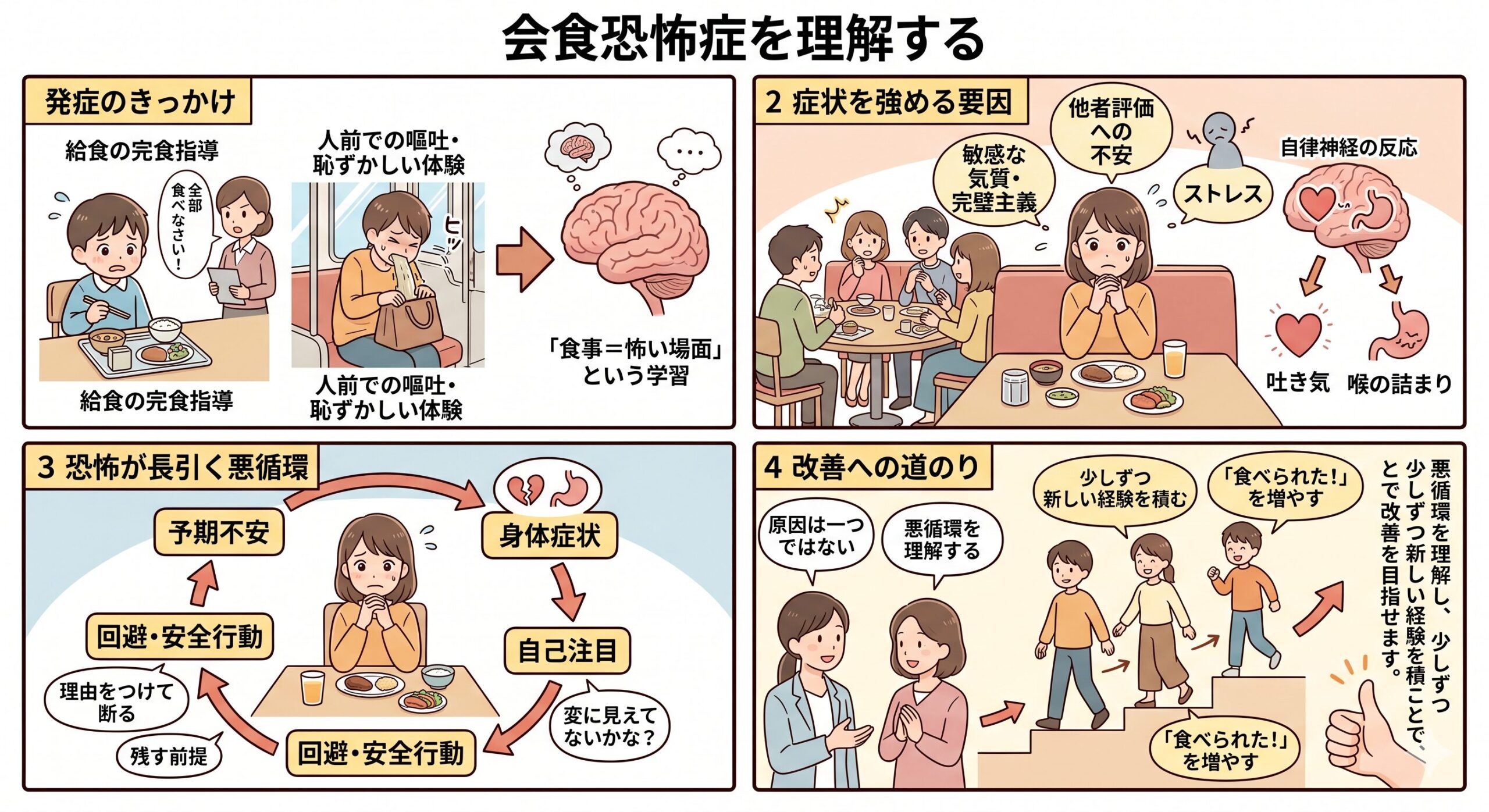
過去のつらい体験が「食事=怖い場面」と結びつくことがある
会食恐怖の背景として、幼少期や学生時代の食事にまつわる体験が関係していることがあります。
たとえば、学校給食で「残さず食べなさい」と強く求められた経験、食べ終わるまで席を立てなかった経験、苦手な食べ物を無理に口へ運ばされた経験などです。
もちろん、すべての給食指導が問題というわけではありません。
栄養や食育の観点から、食べ物を大切にする姿勢を伝えること自体には意味があります。
ただ、一部の人にとっては、強い叱責や周囲の視線の中で食べることを強いられた体験が、深い苦痛として残ることがあります。
とくに、無理に食べた結果として吐いてしまった、周囲に笑われた、先生や友人の前で恥ずかしい思いをした、という体験がある場合、脳は「食事の場面=恥をかく場所」「人前で食べること=危険」と学習してしまうことがあります。
これは心理学では、古典的条件づけや恐怖条件づけとして説明されます。
もともと食事そのものは危険ではなかったとしても、強い恐怖や恥の体験と結びつくことで、似た場面に出会ったときに身体が自動的に反応してしまうのです。
嘔吐恐怖が背景にある場合もある
会食恐怖では、「人前で食べられない」という不安の奥に、嘔吐への強い恐怖が隠れていることがあります。
嘔吐恐怖がある方は、「もし食事中に吐いてしまったらどうしよう」「周囲を不快にさせてしまうのではないか」「一度吐いたら取り返しがつかない」といった考えにとらわれやすくなります。
すると、食事の場面は楽しい交流の時間ではなく、失敗してはいけない緊張の場に変わってしまいます。
この場合、本人は「食べ物が嫌い」なのではありません。
むしろ、「吐かないようにしなければ」「迷惑をかけてはいけない」という強い警戒心が、食べることを難しくしているのです。
嘔吐恐怖が強いと、外食の前からメニューを細かく調べたり、消化に良さそうなものだけを選んだり、トイレの場所を確認したり、食べる量を極端に減らしたりすることがあります。
こうした行動は一時的には安心につながりますが、長期的には「やはり会食は危険だ」という感覚を強めてしまうことがあります。
他者評価への不安が、食事の時間を「試験会場」に変えてしまう
会食恐怖の中心には、他者評価への不安が関係していることがよくあります。
「変な食べ方だと思われていないか」
「食べるのが遅いと迷惑ではないか」
「手が震えているのが見えたらどうしよう」
「残したら失礼だと思われるのではないか」
「会話が続かなかったら気まずいのではないか」
このような考えが頭の中を占めると、食事に集中することが難しくなります。
食べ物の味を感じるよりも、自分の表情、箸の動き、嚥下音、相手の視線、沈黙の長さばかりが気になってしまいます。
本来、会食は人とつながる場です。
しかし、社交不安が強いと、会食は「評価される場」「失敗できない場」「自分の弱さがばれる場」のように感じられ、その結果、食事の場にいるだけで神経が張りつめ、食欲が落ちたり、吐き気が出たり、飲み込みづらくなったりするのです。
回避や安全行動は、短期的には楽でも長期的には不安を維持しやすい
会食恐怖の方は、不安を下げるためにさまざまな工夫をします。
たとえば、会食を断る、食べやすいものだけを選ぶ、飲み物だけで済ませる、トイレに近い席を選ぶ、事前に薬や胃薬を持つ、相手に気づかれないように食べる量を調整する、などです。
こうした行動は、本人にとって必要な対処であり、決して悪いものではありません。
不安が強すぎるときに、自分を守る工夫は大切です。
ただし、回避や安全行動に頼りすぎると、「それがなければ会食できない」「逃げ道がないと危険だ」という感覚が強まることがあります。
その結果、会食に慣れる機会が減り、不安が下がる経験を積みにくくなります。
原因は一つではなく、複数の要因が重なって起こる
会食恐怖症の原因は、一つに絞れるものではありません。
過去の給食指導や嘔吐経験がきっかけになる人もいれば、明確なトラウマがなくても、社交不安やストレス、自律神経の反応が重なって発症する人もいます。
また、もともとの気質、家庭や学校での経験、人間関係のストレス、体調不良、仕事上のプレッシャー、嘔吐恐怖、パニック症状などが複雑に絡み合うこともあります。
大切なのは、「原因がわからないから治らない」と考えないことです。
原因が一つに特定できなくても、今起きている悪循環を理解することで、改善への道筋は見えてきます。
・会食恐怖症は正式診断名ではありませんが、社交不安症や嘔吐恐怖などと関連して理解されることがあります。
・給食の完食指導、人前での嘔吐、恥ずかしい体験などが「食事=怖い場面」という学習につながることがあります。
・他者評価への不安、敏感な気質、完璧主義、ストレス、自律神経の反応が、吐き気や喉の詰まりを強めることがあります。
・予期不安、身体症状、自己注目、回避、安全行動が重なると、会食への恐怖が長引きやすくなります。
・原因は一つではありませんが、悪循環を理解し、少しずつ新しい経験を積むことで改善を目指せます。
簡易セルフチェック / 精神科などの診断に行くべき目安
ここでは、今の状態を客観的に見つめるためのセルフチェックとして、身体面・心理面・行動面に分けて確認していきましょう。
身体・心理面のチェック
次の項目のうち、当てはまるものがあるか確認してみましょう。
- 食事中に喉に食べ物が詰まるような感覚があり、飲み込むのが怖くなる
- 自分の噛む音や、食器が触れ合う音まで周囲に響いている気がして緊張する
- 食事中に顔が赤くなる、汗をかく、動悸がするなどの反応が気になる
- 「ちゃんと食べなければ」「残したら失礼だ」と考えるほど、余計に食べられなくなる
- 会食の予定が入った時点から、その日のことばかり考えてしまう
- 食事の場で気分が悪くなった経験があり、また同じことが起きるのではと怖くなる
不安が強くなると、交感神経が優位になり、胃腸の動きが乱れたり、喉が締まるように感じたり、手の震えや動悸が出たりすることがあります。
社交不安症では、他人から否定的に評価されることへの恐れが中心になりやすく、「食べられない自分を見られたらどう思われるだろう」という不安が、さらに症状を強めることがあります。
行動面のチェック
会食への不安は、気持ちや身体症状だけでなく、行動にも現れます。
次のような行動が増えていないか、振り返ってみましょう。
- 外食時は、必ずトイレの場所や出口に近い席を確認してしまう
- 完食できないかもしれないと思うと、注文する前から緊張する
- 相手の食べるペースに合わせようとして、無理に食べてしまう
- 「途中で気分が悪くなったらどうしよう」と考え、逃げ道を探してしまう
- 外食や人との食事を避けるために、仕事や学校、友人関係の予定まで制限している
- 会食後にどっと疲れ、しばらく何も手につかなくなる
このような行動は、不安を一時的に下げるための「安全行動」や「回避行動」として理解できます。
たとえば、出口に近い席を選ぶ、食べやすいものだけを選ぶ、早く食べ終えようとする、といった行動は、その場を何とか乗り切るためには役立つことがあります。
大切なのは、こうした行動を責めることではありません。
今まで何とか自分を守るために身につけてきた工夫として理解しながら、少しずつ「不安があってもできること」を増やしていく視点が必要です。
診断の目安として見るべきポイント
セルフチェックで複数の項目に当てはまったとしても、それだけで社交不安症や会食恐怖症と決まるわけではありません。
重要なのは、不安の強さだけでなく、その不安によって生活にどの程度の支障が出ているかです。
たとえば、次のような状態が続いている場合は、専門家への相談を検討してよい段階です。
- 会食の予定が入ると、数日前から強い不安が続く
- 仕事の会食、学校行事、友人との食事を避けるようになっている
- 外出そのものを控えるようになっている
- 食事量が減り、体重や栄養状態に影響が出ている
この段階では、一人で抱え込むよりも、精神科や心療内科、認知行動療法に詳しいカウンセラーなどに相談することが助けになります。
・セルフチェックは診断ではなく、自分の状態を整理し、相談の必要性を考えるための目安です。
・吐き気、喉のつかえ、手の震え、他者評価への不安、会食の回避などが続く場合は注意が必要です。
・仕事、学校、人間関係、外出、食事量に支障が出ている場合は、一人で抱え込まず専門家に相談しましょう。
会食恐怖症の治療方法
医学的には、会食恐怖症は適切な治療によって少しずつ改善を目指せると考えられています。
ここでは、精神科・心療内科で行われる治療について、認知行動療法と薬物療法を中心に解説します。
治療法1:認知行動療法で「不安の悪循環」を認識する
会食恐怖症に対する心理的アプローチとして、特に重要なのが認知行動療法です。
認知行動療法は、社交不安症に対して有効性が示されている代表的な心理療法の一つです。
診断基準であるDSM-5-TRやICD-11そのものが治療法を定めているわけではありませんが、社交不安症の診療ガイドラインや臨床研究では、認知行動療法が重要な治療選択肢として位置づけられています。
認知行動療法では、まず「会食が怖い」という反応を、気持ちの問題だけで片づけません。
どのような場面で不安が強くなるのか、そのとき頭にどんな考えが浮かぶのか、身体にはどんな反応が出るのか、そして不安を避けるためにどんな行動をしているのかを、丁寧に整理していきます。
たとえば、会食の予定が入った時点で「また食べられなかったらどうしよう」と不安が始まります。
当日になると、食事の量、席の位置、相手の視線、料理が運ばれるタイミングなどが気になり、身体が緊張します。
そして実際の場面では、「飲み込めているか」「変な顔をしていないか」「相手に気づかれていないか」と、自分の内側を監視するような状態になります。
このような瞬間的な考えを、認知行動療法では「自動思考」と呼ぶことがあります。
自動思考は、本人が意識して作っているものではなく、不安が高まったときに反射的に浮かんでくる考えです。
会食恐怖症では、「見られている」「変に思われる」「失敗する」という予測が強くなりやすく、その予測によってさらに身体が緊張します。
治療では、こうした考えを無理に否定するのではなく、「本当にそう言い切れるだろうか」「別の見方はないだろうか」「もし少し食べづらそうに見えたとして、それは本当に致命的なことだろうか」と、医師やカウンセラーと一緒に検討していきます。
目的は、ポジティブに考え込むことではありません。
極端に不安寄りになっている予測を、より現実的で柔軟な見方に整えていくことです。
治療法2:自己注目をゆるめ、「見られている感覚」を治す
会食恐怖症の方に多いのが、意識が自分の身体反応や食べ方に強く向きすぎてしまう状態です。
これを自己注目といいます。
「喉が詰まっていないか」
「手が震えていないか」
「口元が不自然ではないか」
「相手に緊張がバレていないか」
認知行動療法では、この自己注目を少しずつゆるめていく練習を行います。
たとえば、会話の内容に意識を向ける、相手の表情や店内の様子を観察する、料理の味や香りを感じるなど、自分の内側だけでなく外側にも注意を広げていきます。
また、治療の一環として、ビデオフィードバックを使うこともあります。
これは、自分が話したり食事をしたりしている様子を録画し、後から客観的に見直す方法です。
社交不安が強いと、本人の中では「震えがひどく見えているはず」「食べ方が不自然に見えているはず」と感じていても、実際の映像では思ったほど目立っていないことがあります。
補助的治療法3:薬物療法で不安や身体症状を和らげる
会食恐怖症の症状が強く、日常生活や仕事、人間関係に大きな支障が出ている場合には、薬物療法が検討されることがあります。
薬は「気持ちの弱さをごまかすもの」ではありません。不安が強すぎて練習に取り組めないときに、身体と心の過敏さを和らげ、治療に向き合いやすくするための選択肢です。
社交不安症の薬物療法では、SSRIやSNRIといった抗うつ薬が使われることがあります。
SSRIは、選択的セロトニン再取り込み阻害薬と呼ばれ、セロトニン系を含む脳内の神経伝達に作用します。
単純に「セロトニンが不足しているから不安になる」と言い切れるものではありませんが、SSRIは不安症状の軽減に役立つことが示されています。
抗不安薬は「短期的・限定的」に使われることがあります
会食の直前に強い動悸や震え、吐き気、喉のつかえが出てしまう方では、ベンゾジアゼピン系などの抗不安薬が短期的・限定的に検討されることがあります。
これらの薬は比較的早く不安を和らげることがあり、強い緊張で身動きが取れないような場面では助けになることもあります。
ただし、ここは慎重に理解しておく必要があります。
ベンゾジアゼピン系抗不安薬には、眠気、ふらつき、集中力低下、記憶への影響、依存、離脱症状などのリスクがあるそのため、社交不安症の治療において、誰にでも気軽に使っていい治療法ではありません。
薬を持っている安心感によって外出や会食に挑戦しやすくなる方もいますが、一方で、「薬がないと絶対に無理」と感じるようになると、薬不安の克服を妨げる場合もあります。
治療の目的は「不安もあったけど、大丈夫だった」という成功体験を増やしていくこと
会食恐怖症の治療で目指すのは、会食でまったく緊張しない人になることではありません。
人前で食べるときに多少緊張するのは、誰にでも起こり得る自然な反応です。
大切なのは、不安があっても生活を大きく制限されず、自分にとって大切な人間関係や仕事、日常の楽しみを取り戻していくことです。
最初は、食事の量が少なくても構いません。
途中で不安になっても構いません。
大事なのは、不安がありながらも少しずつ経験を積み、「怖かったけれど大丈夫だった」という記憶を増やしていくことです。
この成功体験が回復につながります。
精神科・心療内科での治療は、認知行動療法、段階的な曝露練習、薬物療法、生活リズムの調整などを、その人の状態に合わせて組み合わせていきます。
会食恐怖症は一人で抱え込みやすい悩みですが、専門家と一緒に整理することで、回復への道筋が見えやすくなります。
「こんなことで受診していいのだろうか」と感じる必要はありません。
治療は、あなたを無理やり変えるためのものではなく、もう一度安心して食事の場に戻っていくための支えです。
- 会食恐怖症は正式診断名ではありませんが、社交不安症に関連する症状として理解されることがあります。
- 人前で食べる不安は、性格や根性の問題ではなく、専門的な治療の対象になり得ます。
- 認知行動療法では、自動思考、自己注目、回避行動を整理し、現実的な見方と段階的な練習を重ねます。
- 薬物療法では、SSRIやSNRIが検討されることがあり、抗不安薬は必要に応じて短期的・限定的に扱われます。
- 治療の目標は「完璧に食べること」ではなく、不安があっても少しずつ日常の食事や会食に戻っていくことです。
次章では、自宅やカフェで無理なく始められるセルフケア、段階的なリハビリ、会食前後の過ごし方について、具体的に解説していきます。
【即実践】会食の不安を和らげる5つのセルフケア・対策
ここでは、会食前や会食中に取り入れやすいセルフケアを、精神医学の視点から具体的にお伝えします。
セルフケア1:「完食しなくていい」と自分に許可を出す
会食恐怖症で苦しむ方の多くは、「残してはいけない」「作ってくれた人に申し訳ない」「周囲に変だと思われたくない」といった強いプレッシャーを抱えています。
こうした考え方は、認知行動療法の視点では「すべき思考」や「過度な責任感」として整理されることがあります。
もちろん、相手に失礼をしたくないという気持ちは、とても自然なものです。
ただ、その気持ちが強くなりすぎると、食事の場そのものが「評価される場」「失敗してはいけない場」に変わってしまいます。
すると、会食の前から予期不安が高まり、交感神経が優位になりやすくなります。
まず試していただきたいのは、会食の前に「今日は完食しなくていい」と自分に許可を出すことです。
さらに実践的には、「最初から半分くらいで十分」「一口でも食べられたら合格」と、目標を小さく設定しておくとよいでしょう。
大切なのは、「食べ切ること」ではなく、「その場に参加できたこと」を評価することです。
食べられた量だけで自分を判断してしまうと、毎回の会食がテストのようになってしまいます。
反対に、「今日は座っていられた」「飲み物だけでも頼めた」「途中で少し会話できた」といった小さな行動に目を向けると、脳は少しずつ「この場は完全に危険ではない」と学習しやすくなります。
もし残すことへの罪悪感が強い場合は、あらかじめ説明しやすい言葉を用意しておくのも一つの方法です。
「少し胃腸の調子が不安定で、一度にたくさん食べられないんです」「今日は軽めにしておきますね」など、詳しく話しすぎなくても伝わる表現で十分です。
セルフケア2:会食前の「予期不安」に対処するルーティン
予期不安が強くなると、身体は会食前から緊張モードに入りやすくなります。
心拍が速くなる、胃がきゅっとする、喉が詰まる、眠りが浅くなる、食欲が落ちるなどの反応が出ることもあります。
そして、その身体症状に気づくことで「やっぱり自分は食べられないかもしれない」とさらに不安になる、という悪循環が起こりやすくなります。
この悪循環を断ち切るためには、頭の中で不安を消そうとするだけでなく、身体から落ち着きをつくることが役立ちます。
代表的な方法が、ゆっくりした呼吸と漸進的筋弛緩法です。
呼吸法では、鼻からゆっくり吸い、吐く時間を少し長めにします。たとえば、4秒かけて吸い、6〜8秒かけて吐くようなイメージです。
ポイントは、「たくさん吸う」ことではなく、「ゆっくり吐く」ことです。呼気を長めにすると、緊張している身体に落ち着きのサインを送りやすくなります。
漸進的筋弛緩法は、あえて身体に力を入れたあと、ふっと力を抜く方法です。
たとえば、両肩を耳に近づけるように5秒ほど力を入れ、その後ストンと肩を落とします。
手をぎゅっと握ってから開く、足の指に力を入れてからゆるめる、という方法でも構いません。
緊張している人ほど、自分が力んでいることに気づきにくいものです。
力を入れてから抜くことで、「力が抜ける感覚」を身体に思い出させることができます。
会食直前にトイレの個室や駅のベンチなどで、1〜2分だけ行うだけでも、少し落ち着きやすくなる方がいます。
セルフケア③:周囲への「伝え方」の定型文を持っておく
会食の場でつらいのは、食べられないことそのものだけではありません。
「どうして食べないの?」「それ嫌いなの?」「もっと食べなよ」と言われることへの不安が、症状を強めることがあります。
社交不安症では、他者からの注目や評価に敏感になりやすいため、何気ない一言でも大きなプレッシャーになることがあります。
このような場面に備えて、あらかじめ短い定型文を用意しておくと安心です。
無理に「会食恐怖症です」と説明する必要はありません。
自分が話しやすい範囲で、必要な分だけ伝えれば十分です。
たとえば、次のような言い方があります。
「最近、少し胃腸の調子が不安定で、一度にたくさん食べられないんです」
「今日は軽めにしておきます。飲み物中心でも大丈夫です」
「体質的に食べられる量に波があるので、少しずついただきますね」
「今は無理せず食べるようにしているので、残したらすみません」
定型文を持っておくメリットは、会食中に頭が真っ白になりにくいことです。
不安が高いときは、その場でうまく説明しようとしても言葉が出てこないもの。
事前に言い方を決めておくだけで、「聞かれても対応できる」という安心感が生まれます。
セルフケア④:スモールステップで曝露療法の考え方を取り入れる
社交不安症に対する認知行動療法では、曝露療法の考え方がよく用いられます。
曝露療法とは、不安を感じる状況に、無理のない範囲で少しずつ近づき、「思っていたほど危険ではなかった」「不安があっても何とか過ごせた」という新しい学習を積み重ねていく方法です。
ただし、いきなり苦手な飲み会や大人数の食事会に参加する必要はありません。
大切なのは、「少し不安だけれど、何とか試せそう」と思えるレベルから始めることです。
たとえば、次のような段階が考えられます。
レベル1:自宅で、リラックスできる状態で食事をする
レベル2:一人でカフェに入り、飲み物だけ注文する
レベル3:一人で軽食を食べる
レベル4:事情を知っている家族や親友と短時間だけ食事をする
レベル5:少人数で、静かな店で食事をする
レベル6:複数人の会食に参加し、まずは「その場にいること」を目標にする
このとき、「完食できたかどうか」だけを成功基準にしないことが大切です。
最初の目標は、「店に入れた」「席に座れた」「飲み物を頼めた」「途中で退席せずに10分いられた」でも十分です。
不安がゼロにならなくても、「不安がありながら行動できた」という経験が、回復にとって大切な一歩になります。
また、曝露は一人で行うより、専門家と一緒に計画した方が安全で効果的な場合があります。
特に、吐き気やパニック発作、強い回避、うつ症状、自責感がある場合は、精神科・心療内科・カウンセリングで相談しながら進めることをおすすめします。
・「完食しなくていい」と自分に許可を出し、食べた量ではなく参加できたことを評価する
・呼吸法や漸進的筋弛緩法で、会食前の予期不安を身体から整える
・カウンター席や短時間で出やすい店など、最初は安心しやすい環境を選ぶ
・「胃腸の調子」「体質」など、無理なく使える説明の定型文を準備する
・スモールステップで、人前で食べる場面に少しずつ慣れていく
終わりに
ここまで、会食恐怖症の正体や、具体的な対処法についてお伝えしてきました。
最後にもう一度、この記事の大切なポイントを振り返ってみましょう。
- 会食恐怖症は「心の病気」であり、わがままや好き嫌いではありません。
- 主な原因は、過去のトラウマ(完食指導など)や「完璧主義」などの性格、不安が不安を呼ぶ予期不安です。
- まずはセルフチェックで自分の状態を知り、過度な自責感から解放されることが大切です。
- 対処法として、「リラックスする呼吸法」や「お守りの定型文・フレーズ」を用意し、自分を追い込まない環境を作ります。
- 根本的に克服するためには、認知行動療法(CBT)や、必要に応じた薬物療法など、専門家とともに焦らず進める治療が有効です。
会食恐怖症は、決して「治らない」悩みではありません。
まずは、「今日は一口食べられた」「誘いを断らずに行けた」と、どんなに小さな一歩でも、自分をたくさん褒めてあげてください。
もし一人で抱えるのが辛くなったら、いつでも専門機関を頼ってください。
私たちは、あなたが再び、心から食事を楽しめる日が来ることを、全力でサポートします。
焦らず、一歩ずつ、一緒に進んでいきましょう。
【参考文献】
Social Anxiety Disorder: What You Need to Know
Effects of Diaphragmatic Breathing on Health: A Narrative Review
「給食はまるで修行」完食指導で登校さえも苦痛に 食の悩み、どう解決
Understanding clinical fear and anxiety through the lens of human fear conditioning
Emetophobia: A fear of vomiting
Social anxiety disorder: recognition, assessment and treatment