「十分な時間は寝ているはずなのに、朝から体が重くて起き上がれない」 「うつ病の治療を長く続けているけれど、なかなか意欲が戻らない」 「些細なことでイライラしてしまい、自分の性格が変わってしまったようで怖い」
今、この記事にたどり着いたあなたは、このような出口の見えない辛さを抱えているのではないでしょうか。心の不調を感じて精神科や心療内科を受診し、お薬を飲んでも改善の実感が湧かないとき、私たちは「自分の心が弱いからだ」と自分を責めてしまいがちです。
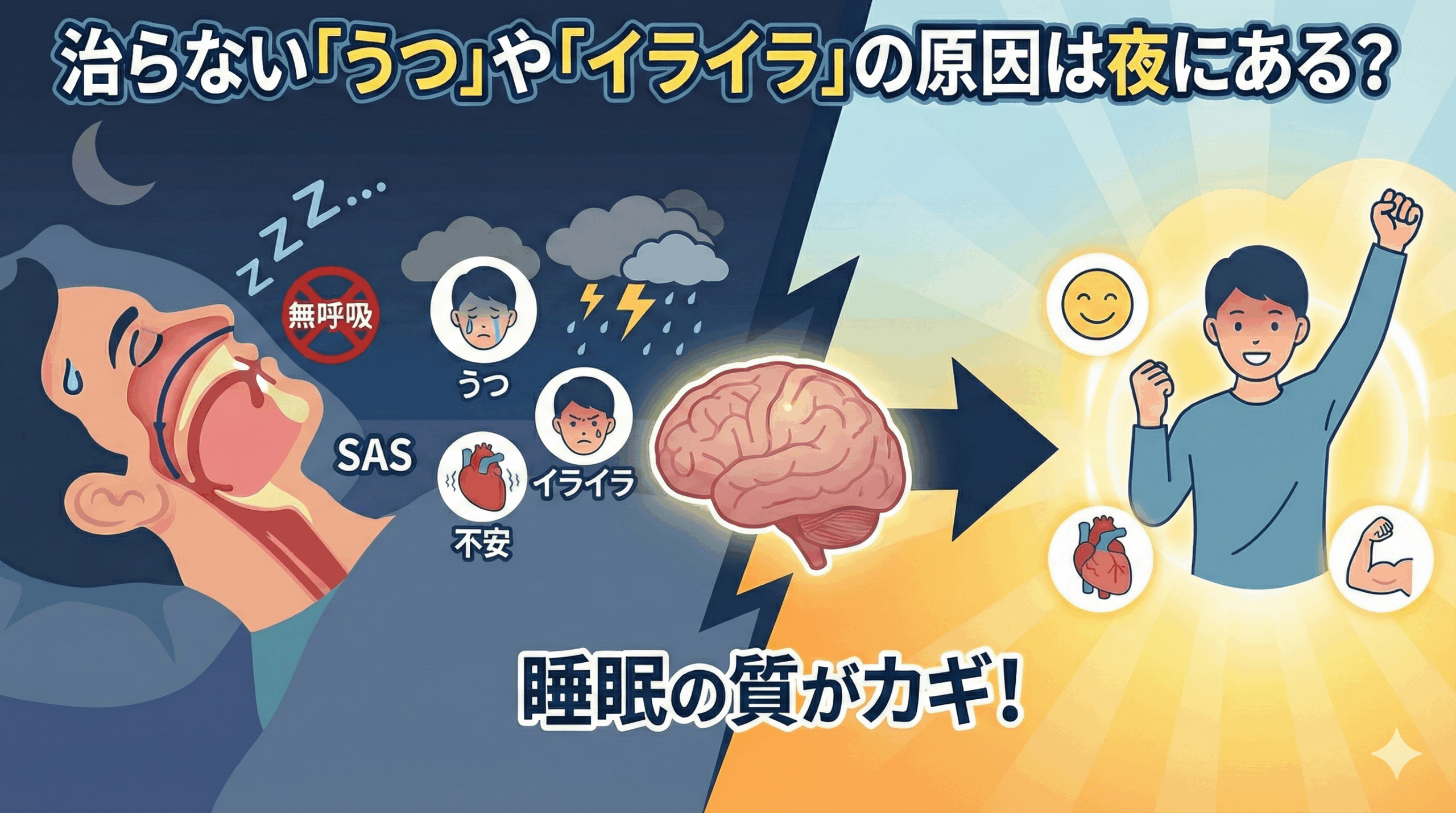
しかし、そのメンタルの不調の「真犯人」が、実は心ではなく「睡眠中の呼吸」に隠れているケースに多く遭遇します。それが「睡眠時無呼吸症候群(SAS)」です。
この記事では、一見関係なさそうに見える「いびき・無呼吸」と「うつ・不安」が、医学的にどう繋がっているのかを分かりやすく解説します。あなたのその辛さが、決して怠けや甘えではないことを、一緒に紐解いていきましょう。
第1章:なぜ「睡眠時無呼吸症候群」がメンタルを蝕むのか?
心の病気と睡眠の病気。これらは別々の診療科で扱われることが多いため、「関係がある」と言われてもピンとこないかもしれません。しかし、脳にとって睡眠は、単なる休息ではなく「メンテナンスと回復」のための極めて重要な時間です。
睡眠時無呼吸症候群(SAS)になると、寝ている間に何度も呼吸が止まり、体と脳が窒息に近い状態に陥ります。これが毎晩繰り返されることで、私たちの脳内ではメンタルヘルスに直結する深刻なダメージが蓄積されていくのです。
なぜ無呼吸が「うつ」や「不安」を引き起こすのか。ここでは、「低酸素」「自律神経」「脳内物質」という3つの視点から、その医学的なメカニズムを詳しくお話ししていきます。ここを理解することで、「私の不調には理由があったんだ」と納得していただけるはずです。
1. 脳が酸欠状態になる「低酸素血症」の恐怖
まず一つ目の大きな要因は、物理的な「酸素不足」です。 睡眠時無呼吸症候群の方は、睡眠中に気道が塞がり、数十秒から長いと1分以上も呼吸が止まってしまいます。これを一晩に何十回、重症の方では何百回と繰り返します。
想像してみてください。日中、全力疾走をして息が切れた状態で、さらに息を止められたとしたらどうでしょう? とても苦しいですよね。SASの患者さんの睡眠中には、これに近いことが起きています。
呼吸が止まると、血液中の酸素濃度(SpO2)が低下し、脳に必要な酸素が十分に行き渡らなくなります。これを医学的に「間欠的低酸素血症」と呼びます。脳は体の中で最も酸素を消費する臓器ですから、この酸欠状態に対して非常に敏感です。
慢性的な酸欠状態が続くと、脳の前頭葉(意欲や思考、感情のコントロールを司る部分)の機能が著しく低下します。その結果、以下のような症状が現れ始めます。
- 集中力が続かない、判断力が鈍る
- 日中の強い眠気で頭が働かない
- やる気が出ない、億劫に感じる(意欲減退)
これらは、まさに「うつ病」の症状そのものです。精神科の問診でも、うつ病の症状としてチェックされる項目と重なります。 つまり、本当は脳が酸欠で悲鳴を上げているだけなのに、表面的な症状が似ているために「心の病」として捉えられてしまうのです。これが、メンタル不調とSASが密接に関わる一つ目の入り口です。
2. 自律神経の暴走:交感神経が休まらない夜
二つ目の要因は、「自律神経のバランス崩壊」です。 私たちの体は、活動時に働く「交感神経」と、休息時に働く「副交感神経」がシーソーのようにバランスを取り合っています。本来、睡眠中は副交感神経が優位になり、心身をリラックスさせ、脈拍や血圧を下げて体を休める時間です。
しかし、睡眠時無呼吸症候群の方は、無呼吸になるたびに体が「苦しい!息をしろ!」と緊急警報を鳴らします。すると、脳は強制的に覚醒反応(マイクロアローザル)を起こし、呼吸を再開させようとします。この瞬間、体は一気に戦闘モードである「交感神経優位」の状態に跳ね上がります。
一晩中、呼吸が止まっては覚醒反応を起こすことを繰り返していると、睡眠中であるはずなのに、自律神経はずっと興奮状態(戦闘状態)のままです。まるで、夜通し誰かと戦っているようなものですから、体も脳も休まる暇がありません。
この「夜間の交感神経の過剰興奮」は、日中にも持ち越されます。常に交感神経が張り詰めた状態が続くと、心は常に緊張し、リラックスできなくなります。その結果、以下のような精神症状が現れやすくなります。
- 些細なことでイライラする、怒りっぽくなる(易怒性)
- 常に漠然とした不安感がある
- 突然の動悸や息苦しさを感じる(パニック発作に似た症状)
患者様の中には、「昔は穏やかな性格だったのに、最近なぜか攻撃的になってしまった」と悩まれている方がいらっしゃいますが、これは性格が変わったのではなく、自律神経が限界を迎えているサインである可能性が高いのです。
3. 睡眠の質の低下と「幸せホルモン」セロトニンの不足
三つ目は、脳内物質(神経伝達物質)の乱れです。 ここ数年でよく耳にするようになった「セロトニン」という物質をご存知でしょうか? セロトニンは「幸せホルモン」とも呼ばれ、精神を安定させたり、安心感をもたらしたりする重要な役割を担っています。うつ病の治療薬の多くは、このセロトニンを脳内に増やす働きをします。
実は、このセロトニンの分泌や調整には、「質の良い睡眠(特に深いノンレム睡眠)」が不可欠です。
睡眠時無呼吸症候群では、無呼吸による覚醒反応のせいで、睡眠が分断されます。たとえ8時間ベッドにいたとしても、脳を休息させるための「深い睡眠」にはほとんど到達できていないことが多いのです。 深い睡眠が取れないと、脳内のセロトニン神経系の機能が低下し、セロトニンの分泌がスムーズにいかなくなります。
セロトニンが不足すると、私たちはストレスに対して非常に弱くなります。普段なら流せるような嫌なことが頭から離れなくなったり、悲観的な考えが止まらなくなったりします。 さらに、睡眠の質が悪化することで、脳内の老廃物(アミロイドβなど)を排出する機能も低下することが最近の研究で分かってきています。
「薬を飲んでいるのに良くならない」理由 もしあなたが抗うつ薬を服用しているのに効果を感じにくい場合、この「睡眠の分断」が邪魔をしているかもしれません。いくら薬でセロトニンを調整しようとしても、その土台となる睡眠がボロボロでは、薬の効果が十分に発揮できないのです。
このように、SASは「酸素不足」「自律神経の乱れ」「脳内物質の枯渇」という三重苦を脳に与えます。これが、メンタルヘルスに深刻な影響を与える医学的な正体です。 「たかがいびき」と放置することが、いかに心の健康を蝕むか、イメージしていただけたでしょうか。
第1章のまとめ
ここまでの内容を振り返りましょう。睡眠時無呼吸症候群(SAS)がメンタル不調を引き起こす背景には、以下の3つの大きな理由があります。
- 脳の酸欠(低酸素血症): 呼吸停止により脳へ酸素が届かず、前頭葉機能が低下。「集中力低下」や「意欲減退」など、うつ病に似た症状を生む。
- 自律神経の過緊張: 夜間に交感神経が興奮し続けるため、脳がリラックスできない。これが「イライラ」や「不安感」「動悸」の原因となる。
- セロトニン機能の低下: 深い睡眠が得られないことで、感情を安定させる脳内物質(セロトニン)がうまく働かず、ストレスに弱く、落ち込みやすい状態になる。

次章への導入
「メカニズムは分かったけれど、じゃあ私の今の症状は『うつ病』なの? それとも『SAS』なの?」 そんな疑問が湧いてきた方もいらっしゃると思います。
実は、この二つは非常に見分けがつきにくく、専門家でも慎重な判断が必要です。しかし、SASが原因で起きているメンタル不調には、いくつかの特徴的なサインがあります。また、うつ病以外にも、パニック障害や不眠症として現れることもあります。
続く第2章では、「うつ病だけじゃない? SASと間違われやすい・合併しやすい精神疾患」について、具体的な症状を挙げながら詳しく解説していきます。「もしかして私かも?」という視点で、チェックしていきましょう。
第2章:うつ病だけじゃない?SASと間違われやすい・合併しやすい精神疾患
「うつ病と診断されて治療しているけれど、何年経ってもスッキリしない」 「パニック発作が怖くて、夜眠るのが怖い」
クリニックにも、このような悩みを抱えて来院される方が後を絶ちません。そして、丁寧にお話を伺い、検査を行ってみると、その背景に「睡眠時無呼吸症候群(SAS)」が隠れていることが非常に多いのです。
SASは単に「眠くなる病気」ではありません。脳の機能を低下させ、自律神経を撹乱させるため、精神科の病気と非常によく似た症状を引き起こします。これを専門的には「SASによる精神症状(抑うつ状態など)」と呼びますが、見た目だけでは純粋な心の病気と見分けるのがとても難しいのです。
この章では、SASが原因で引き起こされる、あるいはSASと合併しやすい代表的な精神疾患について深掘りします。「うつ病」「不安障害(パニック障害)」「不眠症」……もしあなたに当てはまる症状があれば、それは「心の弱さ」ではなく「睡眠の病気」のサインかもしれません。
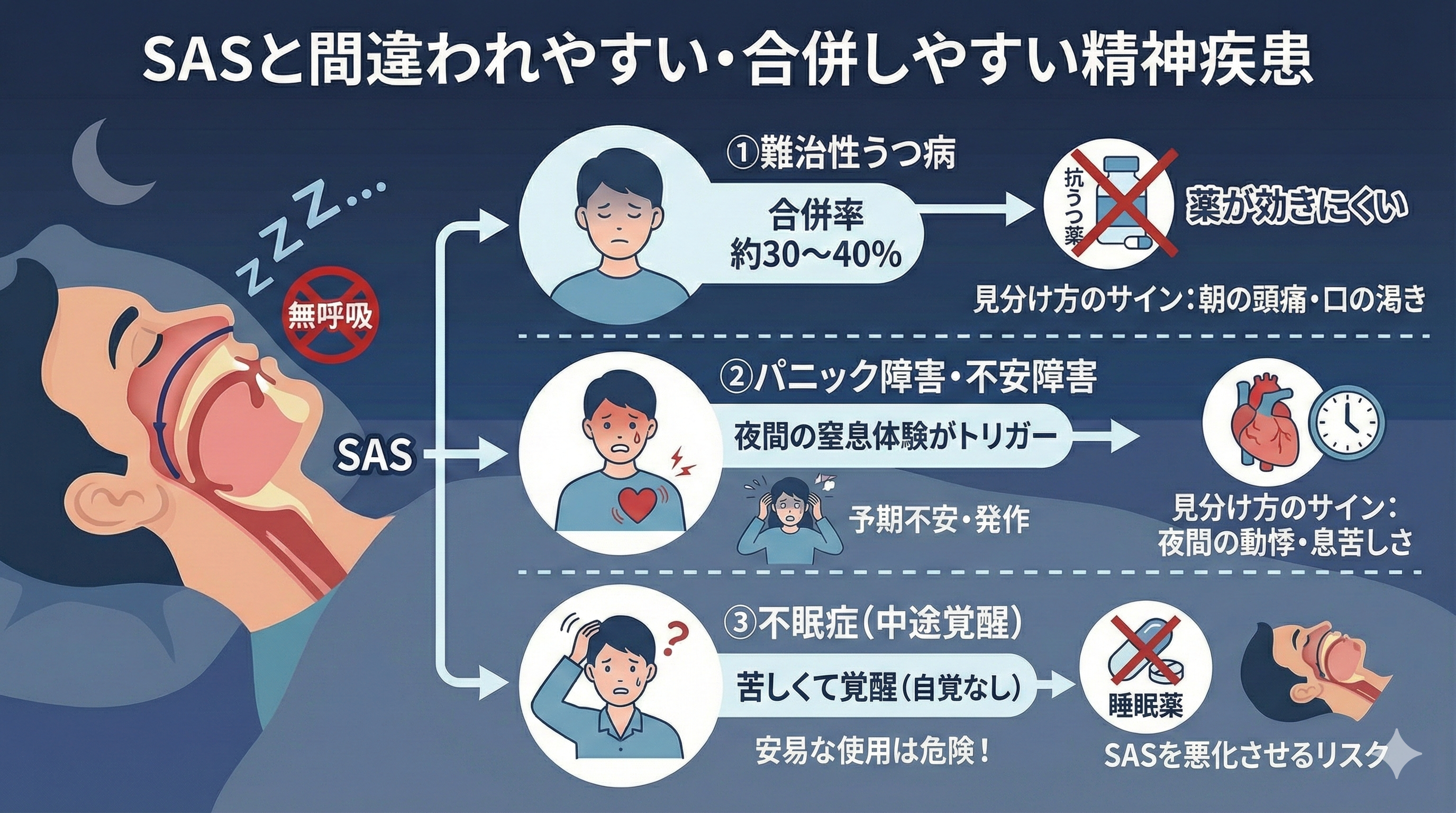
1. 「難治性うつ病」の陰に隠れたSASの可能性
うつ病の治療において、抗うつ薬による薬物療法や十分な休養をとっても症状が改善しない、あるいは一度良くなってもすぐに再発してしまうケースがあります。これを「難治性うつ病(治療抵抗性うつ病)」と呼びます。
実は、この「治りにくい」と感じているうつ病患者さんの背景に、高確率でSASが潜んでいることが近年の研究で明らかになっています。あるデータでは、難治性うつ病の患者さんのうち、約30〜40%に睡眠時無呼吸症候群が見られたという報告もあります。これは決して無視できない数字です。
なぜ、うつ病と間違われるのか?
SASによる症状と、うつ病の症状は驚くほど重複しています。
- 意欲の低下(何もやる気が起きない)
- 集中力・記憶力の低下
- 全身の倦怠感(体が鉛のように重い)
- 性欲の減退
これらはどちらの病気でも見られる共通のサインです。しかし、SASによる「うつ状態」には、いくつかの特徴的な身体症状が伴うことが多いです。ここに気づけるかどうかが、正しい診断への分かれ道になります。
【SASによるうつ状態に見られる特徴的なサイン】
- 朝起きた時の頭痛・頭重感: 夜間の無呼吸で体内に二酸化炭素が溜まると、脳の血管が拡張し、起床時にズキズキとした頭痛を引き起こします。
- 起床時の口の渇き: いびきや無呼吸の多くは口呼吸を伴うため、朝起きた時に口の中がカラカラに乾燥しています。
- 過度な日中の眠気: うつ病でも不眠による眠気はありますが、SASの場合は「会話中や食事中にも意識が飛ぶような強い眠気」に襲われることがあります。
- 夜間の頻尿: 意外に思われるかもしれませんが、「夜中に何度もトイレに起きる」のはSASの典型的な症状です。無呼吸で心臓に負担がかかると、利尿ホルモンが分泌されるためです。
もし、あなたがうつ病の治療を受けていて、上記の身体症状にも心当たりがあるならば、それは「純粋なうつ病」ではなく、「SASによる二次的なうつ状態」か、あるいは「うつ病とSASの合併」である可能性が高いと言えます。
この場合、いくら抗うつ薬を増量しても、根本原因である「夜間の酸欠」を解消しなければ、症状の改善は望めません。逆に言えば、SASの治療を行うことで、長年苦しんだうつ症状が霧が晴れるように良くなるケースも少なくないのです。
2. 不安障害・パニック障害との意外な関係
「夜中、急に動悸がして目が覚める」 「息苦しくて死んでしまうのではないかという恐怖に襲われる」
こうした症状は、パニック障害の特徴です。しかし、これもまたSASが引き金になっているケースが多々あります。
夜間の「窒息体験」が不安を生む
第1章でも触れましたが、SASの患者さんは睡眠中に何度も気道が閉塞し、窒息状態に陥っています。意識はありませんが、脳の扁桃体(恐怖や不安を感じる部位)は、「命の危険だ!」「息ができない!」という強烈なストレスを感じ取っています。
この「無意識下の窒息体験」が毎晩繰り返されると、脳は常に過敏な状態になります。その結果、以下のような形で症状が現れます。
- 夜間パニック発作: 無呼吸による息苦しさがピークに達した時、脳が緊急覚醒を起こします。その際、激しい動悸、発汗、息切れと共に、「死ぬかもしれない」という強烈な恐怖感と共に飛び起きることがあります。これはパニック発作そのものですが、原因は心理的なものだけでなく、物理的な「呼吸停止」にあるのです。
- 予期不安の増大: 夜間の苦しい記憶(無意識の記憶)が残っているため、「寝るのが怖い」「また苦しくなるのではないか」という予期不安が生じます。これが日中の全般性不安障害(常に漠然とした不安がある状態)へとつながっていくことがあります。
特に、やせ型で若い女性の方などは「いびき=太った男性」というイメージからSASが見逃されがちですが、顎が小さいなどの骨格的な要因でSASを発症し、それが原因でパニック障害のような症状が出ていることもあります。心療内科で安定剤をもらっても発作が治まらない場合、睡眠中の呼吸状態を疑ってみる視点が大切です。
3. 不眠症・中途覚醒としての現れ方
「夜中に何度も目が覚めてしまう(中途覚醒)」 「眠りが浅くて、熟睡感がない(熟睡障害)」
これらは「不眠症」の代表的な症状ですが、実はSASの患者さんの多くが、自分を「不眠症だ」と勘違いして来院されます。 ここには非常に大きな、そして少し怖い落とし穴があります。
「眠れない」のではなく「息苦しくて起こされている」
SAS患者さんの中途覚醒は、単に目が覚めるのではありません。無呼吸によって血中の酸素濃度が下がり、苦しくなった脳が「呼吸を再開するために、強制的に目を覚まさせている」のです。これは生命維持のための防衛反応です。
しかし、患者さんご本人は無呼吸の自覚がないことが多いため、「理由もなく目が覚める」「眠りが浅い」と感じてしまいます。ここで問題になるのが、自己判断や一般的な不眠治療による「睡眠薬(睡眠導入剤)」の使用です。
睡眠薬がSASを悪化させるリスク
一般的な睡眠薬(特にベンゾジアゼピン系など)には、脳の興奮を鎮めると同時に、筋肉をリラックスさせる(筋弛緩)作用があります。 健康な人には良い薬ですが、SASの患者さんがこれを服用すると、舌や喉の筋肉が普段以上に緩んでしまいます。その結果、気道の閉塞がさらに起きやすくなり、無呼吸の回数や時間が増悪してしまう危険性があります。
「眠れないから薬を飲んだのに、余計に朝の調子が悪くなった」「だるさが強まった」 もしそう感じるなら、その不眠はSASによるものかもしれません。 精神科医として強調したいのは、「中途覚醒の原因がSASである場合、睡眠薬は慎重に使わなければならない」ということです。まずは睡眠検査を行い、呼吸の状態を確認することが、安全な治療の第一歩となります。
4. 発達障害(ADHD)と似た症状が現れることも
少し余談になりますが、近年注目されているのが「大人の発達障害(ADHD)」とSASの関連です。 SASによる慢性的な睡眠不足と前頭葉機能の低下は、以下のような症状を引き起こします。
- 不注意(ケアレスミスが多い)
- 集中困難(話を聞いていないと言われる)
- 衝動性(イライラして衝動的に行動する)
これらはADHDの特性と非常に似ています。実際に、ADHDの疑いで受診された方が、実は重度のSASで、CPAP治療を行ったら不注意や衝動性が劇的に改善したというケースもあります。 もちろん、ADHDとSASが合併していることもありますが、「性格の問題」や「脳の特性」だと諦めていた生きづらさが、睡眠の治療で緩和される可能性があることは、ぜひ知っておいていただきたい希望の一つです。
第2章のまとめ
この章では、SASがどのような精神疾患と間違われやすいか、あるいは合併しやすいかを見てきました。
- 難治性うつ病との関連: 治らないうつ病の約3〜4割にSASが隠れている可能性。朝の頭痛や口の渇きが識別のポイント。
- 不安・パニック障害: 夜間の窒息(無呼吸)が脳に恐怖を刻み込み、パニック発作や予期不安を引き起こすトリガーになる。
- 不眠症の落とし穴: 「中途覚醒」は苦しくて起きているサインかも。安易な睡眠薬の使用は、無呼吸を悪化させるリスクがあるため注意が必要。
- ADHD類似症状: 脳の機能低下により、不注意や衝動性など発達障害に似た症状が出ることがある。
次章への導入
ここまで読んで、「私の症状、もしかしてSASが原因だったの?」とハッとした方もいらっしゃるかもしれません。もしそうであれば、それは不安材料ではなく、「解決への大きなヒント」が見つかったということです。
SASが原因のメンタル不調であれば、適切な治療を行うことで、劇的に改善する可能性があります。 では、具体的にどのような治療を行えば、心と体の両方を救うことができるのでしょうか?
続く第3章では、「心と体を同時に救う治療戦略【CPAPと精神科治療】」について、実際の治療の流れや、生活の中でできる工夫についてお話しします。決して怖い治療ではありません。楽になるための具体的な方法を、一緒に見ていきましょう。
第3章:心と体を同時に救う治療戦略【CPAPと精神科治療】
「睡眠時無呼吸症候群(SAS)かもしれない」と思ったとき、次に不安になるのは治療のことではないでしょうか。 「あんな大掛かりなマスクをして寝るなんて無理そう」 「精神科の薬はずっと飲み続けないといけないの?」
そんな不安を感じるのは当然のことです。しかし、専門家の立場からお伝えしたいのは、SASと精神疾患の併存に対する治療は、「人生の質(QOL)を劇的に向上させるチャンス」だということです。
SASの治療は、単にいびきを止めるだけではありません。脳に酸素を送り込み、自律神経を整え、メンタルヘルスの土台を再建するプロセスです。 この章では、世界標準の治療法であるCPAP(シーパップ)療法のメンタルへの効果、そして精神科治療との上手な付き合い方(デュアルケア)について、具体的なステップを解説します。心と体が軽くなる未来へ、一緒に歩みを進めましょう。
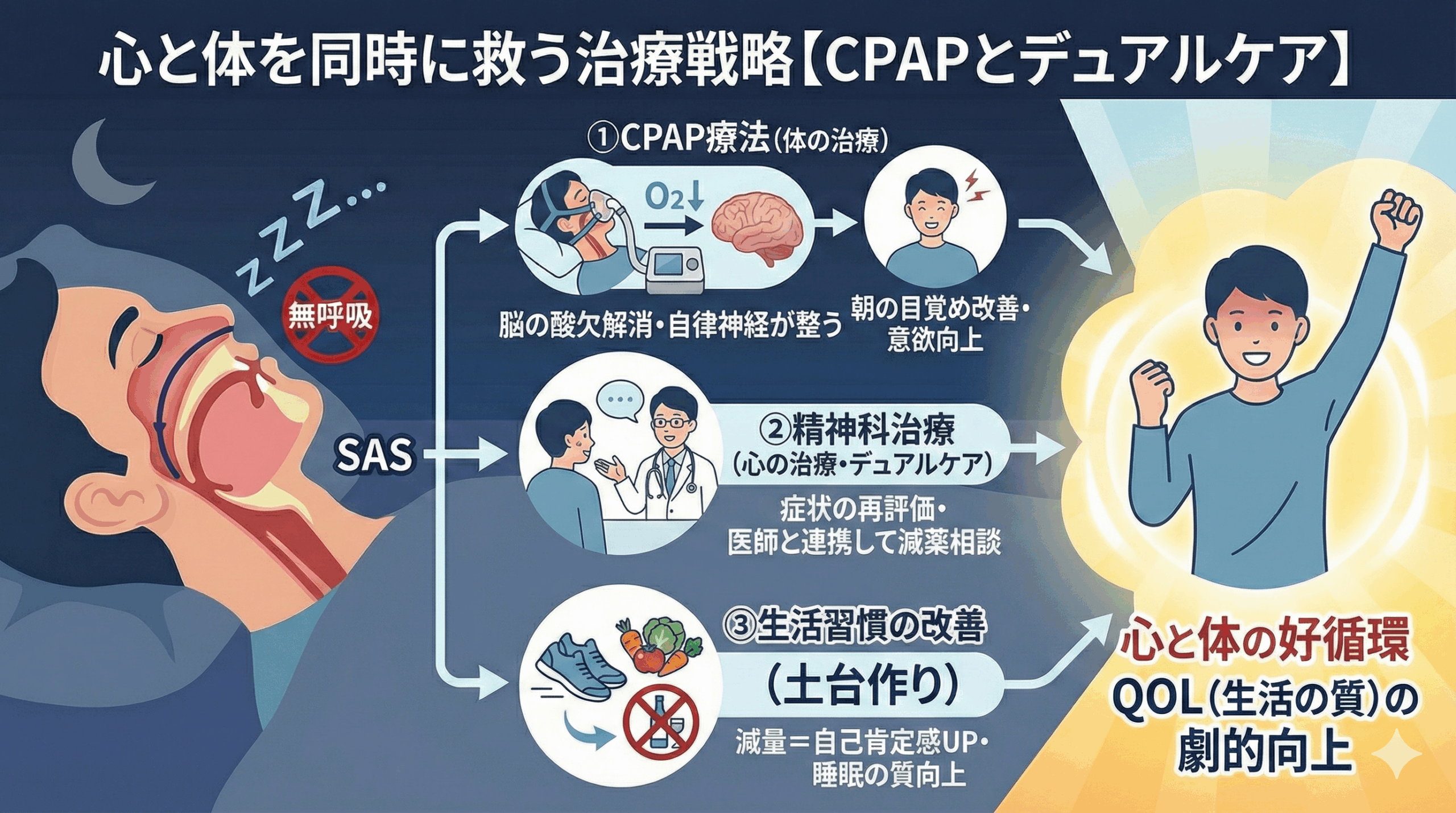
1. CPAP(シーパップ)療法がメンタルに与える劇的な効果
睡眠時無呼吸症候群の治療において、現在最も効果的で標準的な治療法が「CPAP(経鼻的持続陽圧呼吸)療法」です。 これは、寝ている間に鼻にマスクを装着し、機械から空気を送り込み続けることで、空気の圧力で気道を「内側から広げる」治療法です。
「脳の霧」が晴れる感覚
CPAPを導入した患者さんが口を揃えておっしゃるのが、「世界が明るくなった」「頭にかかっていた霧が晴れたようだ」という言葉です。 治療を始めたその日から、睡眠中の無呼吸がなくなり、脳へ十分な酸素が供給されます。すると、以下のような変化がメンタル面に現れ始めます。
- 朝の目覚めが変わる: 「朝起きるのが辛くない」という当たり前の感覚を取り戻します。これにより、「今日も一日頑張ろう」という前向きな意欲が自然と湧いてきます。
- イライラ・不安の減少: 夜間に交感神経が休まるため、日中の自律神経バランスが整います。些細なことで怒鳴ってしまったり、漠然とした不安に襲われたりすることが激減します。
- 抗うつ薬の効果アップ: 脳の土台が整うことで、それまで効きにくかった抗うつ薬や抗不安薬が、本来の効果を発揮しやすくなります。
「マスクをつけて寝られるか心配」という方も多いですが、最近の機器は非常に静音性が高く、マスクも小型化されています。最初は違和感があっても、1〜2週間で「これを着けないと逆に眠れない(熟睡できない)」と感じるようになる方がほとんどです。
2. 精神科と睡眠外来の連携(デュアルケア)の重要性
SASの治療を始めれば、すぐに精神科の通院をやめていいのでしょうか? 答えは「No」であり、慎重になるべき点です。ここで重要になるのが、心と体の両面からアプローチする「デュアルケア」という考え方です。
薬を「減らす」ための戦略的治療
SASの治療で睡眠が改善すれば、確かにうつ症状や不安感は軽くなります。しかし、一度崩れてしまったメンタルのバランスを完全に立て直すには、精神科的なケア(心理療法や薬物療法)の継続が必要な場合も多々あります。
理想的な流れは以下の通りです。
- 睡眠治療の開始: まずCPAPなどで「脳の酸欠」を解消し、体の回復力を取り戻す。
- 症状の再評価: 睡眠が整った状態で、残っている精神症状(うつや不安)を見極める。
- 減薬の検討: 症状が改善していれば、主治医と相談しながら、抗うつ薬や睡眠薬を徐々に減らしていく。
自己判断で急に精神科の薬をやめると、離脱症状などでかえって具合が悪くなることがあります。「睡眠の治療を始めたので、薬の調整を相談したい」と、精神科の主治医に正直に伝えることが、最短での回復ルートです。精神科医も、身体的な要因(SAS)が解決することは大歓迎ですので、連携して治療計画を見直してくれるはずです。
3. 生活習慣の見直しが心の安定につながる
SASの治療と並行して取り組みたいのが、生活習慣の改善です。特に「肥満」と「アルコール」は、SASとメンタルヘルスの両方に深く関わっています。
減量は「自己肯定感」を取り戻すプロセス
SASの最大のリスク要因は肥満(首回りの脂肪による気道圧迫)です。一方、うつ病などの精神疾患にかかると、活動量が減ったり過食に走ったりして体重が増えやすく、それがまたSASを悪化させるという「負のスパイラル」に陥りがちです。
少しずつ減量に取り組むことは、気道を広げて呼吸を楽にするだけでなく、「自分で自分の体をコントロールできた」という自信(自己効力感)につながります。 「毎日10分だけ散歩する」「寝る前のスナック菓子をやめる」といった小さな成功体験の積み重ねが、うつうつとした気分を払拭する大きな力になります。
寝酒は「メンタルの毒」と心得る
「眠れないから」といってお酒を飲んで寝る(寝酒)習慣はありませんか? 精神科医として、これは強く止めたい習慣です。アルコールは、筋肉を緩めて気道閉塞(いびき・無呼吸)を悪化させるだけでなく、睡眠の後半で交感神経を刺激し、眠りを浅くします。 さらに、アルコール自体に「抑うつ作用」があるため、翌日の落ち込みや不安感を増幅させてしまいます。 「お酒で眠る」のではなく、「正しい治療で眠る」習慣に変えることが、心の安定への近道です。
4. まずはどうすればいい? 検査への第一歩
ここまで読んで、「自分も検査を受けてみたい」と思った方へ。検査は決して怖いものではありません。
- 自宅でできる簡易検査: 多くのクリニックでは、指先や鼻にセンサーをつけて一晩寝るだけの「簡易検査キット」を自宅に郵送してくれます。入院の必要はなく、普段通りに寝るだけでスクリーニングが可能です。
- 精密検査(PSG): 簡易検査で疑いがあれば、専門の医療機関に一泊入院して行う「ポリソムノグラフィー(PSG)」を受けます。脳波や呼吸状態を詳しく調べ、確定診断を行います。
まずは、お近くの「睡眠外来」「呼吸器内科」、あるいは「睡眠に詳しい精神科・心療内科」を探してみてください。 「精神的な不調が続いているが、いびきも指摘されている」と予約時に伝えれば、スムーズに対応してもらえるはずです。
第3章のまとめ
- CPAP療法の効果: 睡眠中の酸素供給を安定させることで、脳の霧が晴れ、意欲向上やイライラの解消などメンタル面に劇的な改善をもたらす。
- デュアルケアの推奨: SAS治療と精神科治療はセットで考える。睡眠が改善すれば、精神科の薬を減らせる可能性が高まるが、自己判断での断薬は禁物。
- 生活習慣の改善: 減量は自己肯定感を高め、アルコール制限は睡眠の質とメンタルの安定を守る。
- まずは検査から: 自宅でできる簡易検査からスタートできる。専門機関への相談が解決への第一歩。
最後までお読みいただき、ありがとうございます。 この記事では、「睡眠時無呼吸症候群(SAS)」と「精神疾患」の意外で深い関係について解説してきました。
うつ病、不安障害、パニック障害……。こうした診断名がつくと、私たちはどうしても「心の問題」として捉え、自分自身の性格や考え方を責めてしまいがちです。「もっと強くならなければ」「なぜ自分はこんなにダメなんだろう」と、苦しい自問自答を繰り返してこられたかもしれません。
しかし、今回お話ししたように、その不調の原因はあなたの心ではなく、「睡眠中の呼吸」という身体的なメカニズムにある可能性が十分にあります。 脳が酸欠になり、自律神経が暴走している状態では、どんなに強い意志を持った人でも、穏やかな気持ちでいることは不可能です。つまり、今の辛さはあなたの責任ではないのです。
「もしかしたら、私のことかもしれない」 そう感じたなら、ぜひその直感を信じて、医療機関に相談してみてください。精神科の主治医に「睡眠の検査を受けてみたい」と相談するのも良いでしょう。
良質な睡眠を取り戻すことは、あなた本来の「明るさ」や「穏やかさ」、そして「生きるエネルギー」を取り戻すことです。 あなたが今夜から、安心してぐっすりと眠り、清々しい朝を迎えられる日が来ることを、心から願っています。