「最近、なんとなく心が晴れない」「眠れない夜が続く」……そんな言葉にできないSOSを抱えている方が、私たちの街にはたくさんいらっしゃいます。こうした誰もが抱きうる不安に寄り添い、美容室を訪れるような感覚で気軽に心のお手入れができる場所を増やすために、今精神科クリニックの「フランチャイズ(FC)」という新しい形が注目されています。
この記事では、一人でも多くの方に温かな支援の輪を届けるため、医療としての誠実さと持続可能な経営の仕組みをどのように両立させていけばよいのか、その道のりを一緒に優しく紐解いていきましょう。🍀
第1章:精神科FCは可能か?メンタルヘルス市場の現状と将来性
現場で日々患者さまと向き合う医師やカウンセラーの皆さまほど、「助けを必要としている方の多さ」を肌で感じていらっしゃるのではないでしょうか。
この章では、一人ひとりの頑張りに頼るだけでなく、組織的な運営を目指す「精神科FC」がなぜ現実的な解決策として選ばれているのか。その背景にある、患者さまと医療現場の「今」の姿を優しく見つめていきましょう。🧐
精神科・心療内科のニーズが急増している背景
患者様がクリニックの門を叩く背景には、社会構造の変化から診断基準のアップデートまで、多層的な要因が絡み合っています。
具体的には、以下の3つの要素が複雑に影響し合っています。
| 要因 | 具体的な状況 | 影響 |
| ① 社会構造 | 雇用不安、SNS比較、孤独 | 適応障害・抑うつの増加 |
| ② 受診文化 | クリニック呼称の定着 | 早期受診の促進 |
| ③ 診断基準 | DSM-5-TR等の認知拡大 | 自己理解を求める患者の増加 |
① 社会構造の変化とストレスの複雑化
まず大きな要因として挙げられるのが、私たちの生活環境そのものの激変です。現代社会におけるテレワークの普及や、SNSによる情報過多は、知らず知らずのうちに私たちの神経系を疲弊させています。
その結果、ICD-11で新たに定義された「燃え尽き症候群」や、長期的なストレスによる「適応障害」は、今や働く世代にとって無視できないリスクとなりました。こうした日常に潜む負荷の蓄積が、メンタルクリニックへの需要を押し上げる大きな背景となっているのです。📈
② 受診のカジュアル化とハードルの低下
環境が過酷になる一方で、救いを求める側の心理的ハードルは下がりつつあります。かつて存在した精神科への偏見(スティグマ)は、著名人の公表やメディアの啓発活動によって着実に解消されつつあります。
また、「メンタルクリニック」という親しみやすい呼称の広まりにより、重症化する前に「まずは相談してみよう」と思える土壌が整いました。この早期受診・早期介入の文化は、治療予後を良くするだけでなく、予防医学的な視点からも非常に重要なステップとなっています。
③ 診断基準(DSM-5-TR)の浸透による自己理解
さらに、医療情報の普及が患者様の受診動機をより主体的なものへと変えています。DSM-5-TRの登場は、単なる医療用語の更新に留まらず、一般の方々の「自己理解」のあり方を大きく変えました。
特に成人期のADHD(注意欠如・多動症)や自閉スペクトラム症といった神経発達症への理解が進んだことで、自分の「生きづらさ」に名前がつき、適切な環境調整を求める方が増えています。これは「病気を治す」だけでなく「自分らしく生きるための伴走者」として、クリニックが求められている証拠でもあります。
なぜ今、精神科の「仕組み化(FC)」が注目されているのか?
このように需要が爆発的に高まる中で、今まさに課題となっているのが「供給の質と量」のバランスです。その背景には、急増する患者様に対して医療側のリソースが追いつかないという構造的問題があります。
- 医師不足と過重労働:限られた専門医に受診希望が集中し、初診待ちが数ヶ月に及ぶ「医療難民」が発生している。
- 経営の複雑化:診療報酬改定や多職種連携、厳格な法規制への対応など、個人院長が負うべき事務的・法的責任が膨大になっている。
- 質の平準化の必要性:属人的な診療に頼りすぎると、分院展開時に医療の質を一定に保つことが極めて困難になる。
こうした「個の限界」を突破するため、バックオフィスや診療支援を標準化するFCが、安定した医療供給の切り札として選ばれているのです。
医療法による開設制限とFCの法的適格性
専門組織による支援が求められる一方で、この「仕組み化」を進める上では、法的な枠組みを最も慎重に設計しなければなりません。
日本の医療法(第7条・第44条等)では、医療の非営利性が大原則とされています。そのため、営利を目的とする一般企業がクリニックの開設者となることや、経営権を直接掌握する一般的なFC形態は認められていません。
そこで、非医師の事業者がメディカル・サービス法人(MS法人)を設立し、医療機関と「業務委託契約」を結ぶ形態が、実質的なFCモデルとして活用されています。これは、医業と経営支援を明確に分離することで、法的な適格性を確保する手法です。
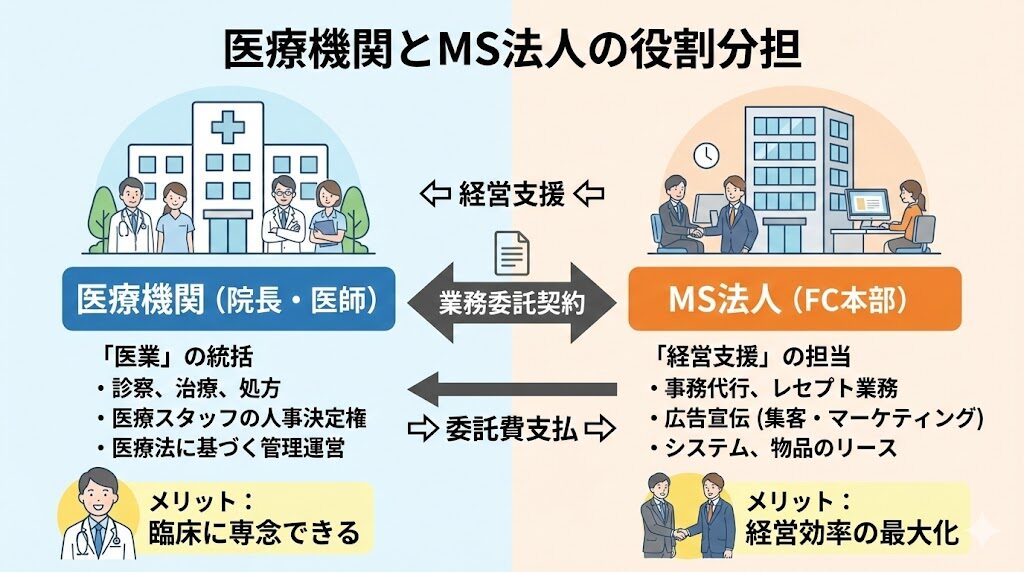
このように、医療機関が「医業(診断・処方・人事権)」を統括し、MS法人が「後方支援(事務委託・広告・資産管理)」を担うことで、法的な透明性を保ちながら医師が臨床に専念できる理想的な役割分担が実現します。👍
- 社会不安や診断基準(DSM-5-TR)の認知拡大により、メンタルヘルスの需要は全世代で急増している。
- 医師が臨床に集中し、スタッフのバーンアウトを防ぐために、経営の「仕組み化」が不可欠となっている。
- 日本の医療法上、非医師による直接経営はできないが、MS法人を活用することで実質的なFC運営が可能。
- 医療の非営利性を守りつつ、経営の効率化を図るバランスの取れた設計が求められている。
精神科FCの可能性について、法的な枠組みまで整理してきました。 経営の土台が整ったところで、次に気になるのは「実際にどうやって患者様に来ていただき、満足していただくか」という具体的な運用の話ですよね。
次章では、FCだからこそできる「集客と採用の戦略」についてお話しします。💼
第2章:精神科クリニックをFCで運営するメリット
精神科・心療内科の経営は、患者様との深い信頼関係が基盤となります。しかし、日々の診療に追われながら、集客や採用、システム導入を一人で担うのは非常に大きな負担ですよね。
この章では、FCという仕組みを賢く活用することで、医療の質を守りながら、持続可能なクリニック運営を実現するための具体的なメリットを見ていきましょう。😊
集客・マーケティングの最適化とブランド力
クリニックの存在を、今助けを必要としている方へ正しく届けるためには、緻密な情報発信が欠かせません。FCでは、個人の努力だけでは到達しにくい高度な戦略を、開院初期から取り入れることが可能です。
具体的には、以下の3つの戦略をパッケージとして活用できます。
| 施策カテゴリー | 具体的な内容 | 期待できる効果 |
| ① デジタル集客 | SEO・MEO対策の最適化、SNS運用 | 「地域名+精神科」での検索順位向上 |
| ② ビジュアル戦略 | 心理的障壁を下げるロゴ・内装設計 | 患者様がリラックスできる空間の提供 |
| ③ ブランド信頼性 | 統一された情報発信と専門性の提示 | 受診前の不安解消と成約率の向上 |
① デジタル集客の最大化
今の時代、患者様の多くはスマホで「地域名+心療内科」と検索したり、ホームページやSNSで院内の雰囲気を確認したりしてから受診を決められます。📱
そのため、安心感を与えるホームページの構築と、FC本部が持つ高度なSEO・MEO対策を連動させることが、開業初期からの安定した集客には欠かせません。専門チームがSNS運用やマップ情報の更新を代行・サポートすることで、医師は煩雑な作業に追われることなく、目の前の診療に専念できる環境が整うのです。
② ビジュアル戦略による安心感
精神科を受診される方は繊細な不安を抱えていることが多く、統一感のある「清潔感」や「温かみ」を備えたデザインは心理的ハードルを大きく下げます。FC本部が持つ実績ある内装レイアウトを導入することで、プライバシーに配慮した空間作りを初期段階から完成された形で提供可能です。
無駄のない動線設計は、患者様がリラックスできる環境を生むだけでなく、スタッフの業務効率化やスムーズな診療体制の構築にも直結します。
③ ブランド信頼性の構築
さらに、統一された情報発信は、患者様に「どの拠点でも同質の支援が受けられる」という一貫した信頼感を与えます。FC本部が専門的なコラムやSNSでの発信を代行・サポートすることで、院長個人の負担を抑えながら「地域で選ばれる専門機関」としてのブランドを早期に確立することが可能です。
受診前の不安を払拭することは、スムーズな初診導入において極めて重要な要素です。こうした盤石な集客基盤が整うことで、次に重要となる「共に働くチームの構築」にも良い影響が波及します。👍
採用難を突破する「医師・スタッフ採用ノウハウ」の共有
医療業界、特にメンタルヘルス領域における人材確保は、今や最大の経営課題といっても過言ではありません。ブランド力が向上し、クリニックの認知が広まっても、現場を支えるスタッフが不足していては診療が成り立たないからです。
FCでは、こうした課題を解決するために、以下のような多角的な採用・教育支援が行われます。
| 職種・項目 | サポート内容 | 現場のメリット |
| ① 精神科医の確保 | 本部のネットワークによるマッチング | 医師不足による休診リスクの回避 |
| ② 看護師・心理職 | 共通の採用基準と適性検査の導入 | クリニックの理念に合う人材の確保 |
| ③ 教育パッケージ | 専門教育カリキュラムの提供 | 未経験スタッフの早期戦力化 |
① 精神科医の確保による安定
一人の医師に頼り切る経営は、万が一の際の体力的・精神的なリスクが非常に高いものです。
FCのネットワークを活用することで、非常勤医師の確保や代診の手配がスムーズになり、無理のない勤務形態を構築しやすくなります。これにより、院長自身の「燃え尽き」を防ぎながら、安定した診療体制を維持できるのです。✨
② 看護師・心理職の最適採用
精神科のチーム医療において、スタッフの適性は診療の質を左右します。
FC本部の持つ共通の採用基準や適性検査を活用することで、クリニックの理念に合致した、共感性の高い人材を見極めることが可能になります。ミスマッチによる早期離職を防ぐことは、安定経営への近道となります。👏
③ 教育パッケージの活用
採用後の教育も、FC本部のリソースを活用することで効率化できます。最新のDSM-5-TRやICD-11に基づいたアセスメント、接遇マニュアルを本部が用意していれば、新人スタッフの教育コストを大幅に削減できます。📉
特に公認心理師や臨床心理士などの専門職においても、研修プログラムを通じてスキルの平準化が図れます。どのスタッフが対応しても、患者様が質の高いケアを継続して受けられる体制は、クリニックにとって何よりの資産となるはずです。
DXとFCノウハウの融合による診療支援
最新のデジタル技術を導入することは、単なる効率化ではなく、患者様と向き合う「心」の時間を作り出すための投資です。FCが提供する検証済みのシステムを活用することで、スタッフが事務作業に追われず、本来の役割に専念できる環境が整います。
FC本部のIT基盤を活用すれば、自前でシステムを選定するリスクを避け、開業初日からスマートなクリニック運営が可能になります。具体的なフローは以下の通りです。
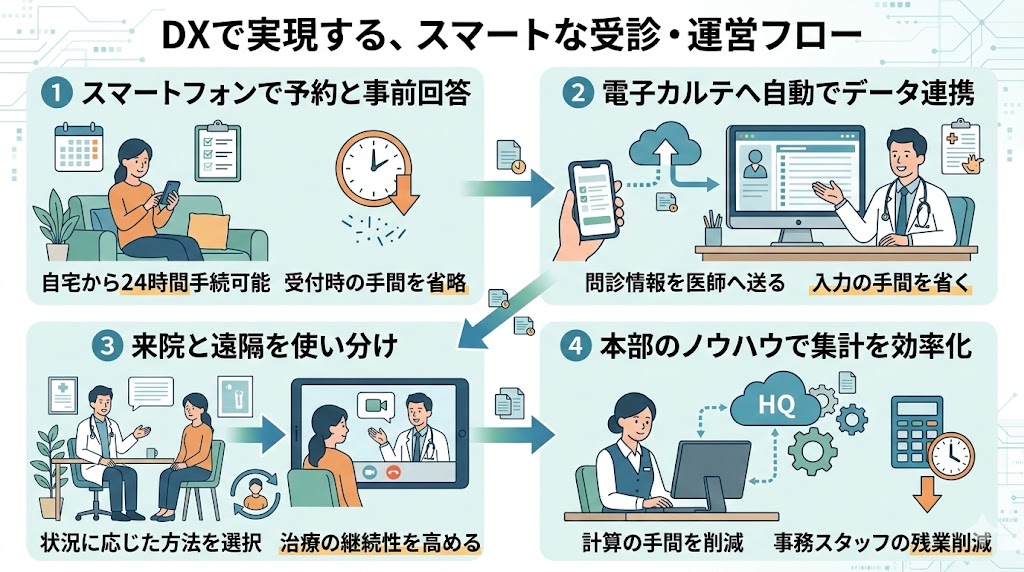
デジタル技術を味方につけることで、患者様との繋がりをより強固にし、かつスタッフの「バーンアウト」を防ぐ持続可能な経営が実現します。👍
- 専門的なデジタル集客とブランドデザインにより、開業初期から安定した認知を獲得できる。
- 本部のネットワークとノウハウを活用することで、医師や専門スタッフの採用・教育リスクを大幅に軽減できる。
- 共通の教育プログラムにより、DSM-5-TR等の最新基準に則った質の高いケアをチームで提供できる。
- DXツールの導入により事務負担を最小化し、医療従事者が患者様と向き合う「心の時間」を創出できる。
経営の仕組みが整うことで、医師やスタッフの心に「ゆとり」が生まれます。そのゆとりこそが、患者様へのより深い共感や丁寧な支援へと繋がっていきます。
ただ、どれほど便利なシステムや集客力があっても、医療従事者として忘れてはならないのが「診療の質」です。次章では、効率化の影に隠れがちな懸念点やリスクへの向き合い方について、率直にお話しします。⚠️
第3章:精神科FCにおける懸念点とリスク
経営を仕組み化し、多くの患者様を救える体制を整えることは素晴らしい試みです。しかし、心の支援という繊細な領域だからこそ、単なるビジネスモデルの拡大だけでは解決できない「影」の部分にも目を向ける必要があります。
この章では、医療の安全性と倫理性、そして関わる人々の幸福を守るために、直面しうるリスクを一緒に確認していきましょう。📝
診療の質と「3分診療」問題への懸念
効率化の追求が、結果として患者様の「置き去り」に繋がってしまうことは、医療従事者として最も避けたい事態ですよね。
FCという仕組みを導入する際、以下のような「質の低下」を招くリスクを想定しておく必要があります。
| 懸念される事象 | 具体的なリスク | 質の低下を防ぐ対策 |
| ① マニュアルへの固執 | 患者様の個別性を無視した一律な対応 | 臨床心理士との連携による多角的なアセスメント |
| ② 時間効率の過剰優先 | いわゆる「3分診療」による信頼関係の崩壊 | 初診時間の確保とコメディカルによる予診の徹底 |
| ③ 過剰診断・過剰処方 | 収益重視による不適切な診断名の付与 | 外部評価機関やピアレビューの定期的実施 |
① マニュアルへの固執による弊害
精神疾患は、DSM-5-TRやICD-11の基準に当てはめるだけでは解決しない、個々人の複雑な人生背景が絡み合っています。
マニュアル化を過信しすぎると、症状の裏側に隠れた「語られない悩み」を掬い取ることができなくなります。仕組みに人間を当てはめるのではなく、良質な診療を支えるための補助線として仕組みを機能させる柔軟性が、現場の医師には求められるのです。
② 時間効率の過剰優先が招く不信
精神科医療の核心は、医師と患者様の間に築かれる「治療同盟(信頼関係)」にあります。
一日の診察数を追うあまり、対話が事務的な確認作業に終始してしまえば、患者様は「大切にされていない」と感じてしまうでしょう。初診に十分な時間を割き、コメディカルを有効活用して医師が聴くべきポイントを絞るなど、効率化を「質の向上」へ変換する工夫が欠かせません。🌱
③ 過剰診断・過剰処方のリスク
さらに、経営的な数値を優先するあまり、不適切な診断名を付与したり、安易な処方に頼ったりすることは、医療倫理に反するだけでなく、クリニックの評判を致命的に損ないます。
本部の役割は、単に収益を上げることではなく、ピアレビュー(医師同士の相互評価)などを通じて医療の妥当性を担保することにあります。健全な自浄作用を持たせることが、結果として持続可能な経営へと繋がります。こうした「医療の質」を維持するためには、現場のトップである医師との強固な信頼関係が不可欠です。
医師(院長)との理念共有と離職リスク
経営を担うオーナーと、臨床を担う医師。この両者のパートナーシップが揺らぐとき、クリニックは大きな危機を迎えます。
診療の質を保つためにも、以下のリスク要因には細心の注意を払わなければなりません。🚨
| リスク要因 | 経営への打撃 | 回避するためのアクション |
| ① 理念のミスマッチ | 診療方針の衝突による現場の混乱 | 契約前の徹底的な対話とビジョンの言語化 |
| ② 過度なノルマ設定 | 院長のバーンアウトと離職 | 数値目標だけでなく、臨床的やりがいの尊重 |
| ③ 現場の孤立化 | 本部への不信感とコミュニケーション不全 | 定期的なカンファレンスと風通しの良い組織作り |
① 理念のミスマッチによる組織の崩壊
非医師のオーナーが経営を主導する場合、どうしても「数字」という共通言語に頼りがちです。しかし、現場を預かる医師の最優先事項は、常に患者様のウェルビーイングでなければなりません。💖
この優先順位が逆転し、診療方針を巡って対立が起きれば、スタッフの士気は下がり、患者様にもその不穏な空気が伝わってしまいます。契約前に、「どのような医療を届けたいか」というビジョンを深く共有しておくことが何より大切です。
② 過度なノルマ設定とバーンアウト
精神科医の確保が極めて困難な現状において、院長の離職は即、クリニックの閉鎖リスクに直結します。
回転率や売上目標ばかりを強要すれば、使命感を持って働く医師ほど早く燃え尽きてしまうでしょう。臨床的なやりがいを尊重し、医師が自己研鑽に励める環境を用意することで、長期的な信頼関係が構築されます。
③ 現場の孤立化を防ぐコミュニケーション
分院展開が進むほど、現場と本部の距離は広がりやすくなります。「本部は現場の苦労を分かっていない」という不信感は、情報の隠蔽やトラブルの火種となります。🔥
定期的なカンファレンスを実施し、現場の声を仕組みの改善に反映させる循環を作ることで、一体感のある組織運営が可能になります。こうした内部の安定があってこそ、外部(厚生局等)からの厳しい視線にも誠実に対応できるようになります。
法規制の遵守と厚生局による指導リスクの回避
医療は公共性が高く、法律で厳格に守られています。ビジネスを優先するあまり法的な境界線を越えれば、積み上げた信頼は一瞬で瓦解してしまいます。
FC運営を支える健全な基盤として、以下のコンプライアンス遵守が不可欠です。
- 実態を伴う院長主導の運営:クリニックの管理運営権を院長(医師)に帰属させ、本部による過度な決定権介入や人事掌握による「名義貸し」リスクを回避する。
- 厚生局の指導・監査への対応:医師が主体的に運営している実態を明確にし、保険指定取り消しという致命的な打撃を防ぐ体制を構築する。
- 医療広告ガイドラインの徹底遵守:「必ず治る」「地域No.1」といった誇大表現や体験談の不適切使用を厳禁し、リーガルチェック済みの素材を使用する。
組織の安定を維持するためには、これら最新の法規制に準拠し続けることが、加盟店と患者様の双方を守る最大の盾となります。🛡️
- 効率化の追求が「3分診療」や過剰診断を招き、診療の質を低下させる恐れがある。
- DSM-5-TR等の基準を形式的に当てはめず、患者様の個別性に寄り添う姿勢が必須。
- 経営者と医師の理念の乖離は、院長の離職とクリニック閉鎖という致命的リスクを生む。
- 数字だけでなく臨床的な価値を共有できるパートナーシップの構築が不可欠である。
- 実態が「名義貸し」にならないよう、医師の管理運営権を明確にする法務対策が重要。
- 医療広告ガイドライン等の法規制を常に遵守し、クリーンな情報発信を徹底する。
リスクを正しく理解することは、決して挑戦を止めることではありません。むしろ、一つひとつの懸念点に誠実に向き合うことで、より強固で安心な医療モデルを築くことができます。
ここまで精神科FCの可能性と課題を見てきました。最後に、これらを踏まえて「成功するクリニック」になるための具体的な条件を整理していきましょう。✍️
第4章:精神科FCの成功条件と経営の両立
精神科クリニックにおける真の「成功」とは、収益の向上のみならず、患者様が自分らしさを取り戻せる「地域の居場所」であり続けることだと私は考えています。
この最終章では、FCの強みを最大限に引き出し、質の高い心理プログラムの展開や地域社会との連携、さらには満足度の可視化を通じて、医療者としての誠実な姿勢と安定したクリニック経営を両立させるための具体的な指針を提示します。🧭
独自のカウンセリング・心理プログラムのパッケージ化
質の高い診療を担保しつつ経営を安定させるための第一歩は、薬物療法と心理支援を組み合わせたプログラムの標準化です。
再発防止や生活の質(QOL)向上を目指す上で、FCの仕組みを活かした以下のような専門的アプローチの提供が、クリニックの大きな強みとなります。
| プログラムの種類 | 具体的な内容 | 期待できる効果 |
| ① 認知行動療法(CBT) | 思考のクセを見直し、行動変容を促す | 再発率の低下、ストレス対処力の向上 |
| ② マインドフルネス | 「今、ここ」に集中するセルフケア | 不安・抑うつ症状の緩和、感情調節 |
| ③ 多職種連携プログラム | 医師、心理職、看護師によるチーム支援 | 包括的なケアによる治療満足度の向上 |
① 認知行動療法(CBT)の導入
FC本部の役割は、根拠に基づいた手法をパッケージ化し、どの分院でも一定水準の心理支援を提供できる体制を整えることです。
薬物療法に加えて患者様の「考え方のクセ」に寄り添うCBTを導入することで、単なる処方にとどまらない付加価値を提供します。FC本部が標準化されたマニュアルや研修を提供することで、属人性を排した質の高い介入が可能となり、地域で「選ばれるクリニック」としてのブランド力を確立します。✨
② マインドフルネスを活用したセルフケア
FC独自のプログラムとしてマインドフルネスを導入することで、診察室以外の時間でも患者様が自ら心を整えられるよう支援します。
こうしたセルフケアスキルの習得は、現代のニーズに合致した高い付加価値となり、他院との大きな差別化要因となります。FC本部がワークブックや音声ガイドなどの資材を共通化して提供することで、現場スタッフの負担を最小限に抑えつつ、患者満足度を多角的に高める運用が実現します。📈
③ 多職種連携プログラムによるチーム医療
FCの組織力を活かし、医師、公認心理師、看護師がそれぞれの専門性を発揮できる多職種連携の運用モデルを確立しましょう。
FC本部が定義した役割分担や連携フローを導入することで、医師が診断に集中し、心理職がエビデンスに基づいた心理教育を担う効率的なチーム医療が実現します。この「仕組み化された連携」は、患者様の安心感を深めるだけでなく、スタッフの離職防止や組織としての持続可能な強みへと直結します。
地域医療との連携・ネットワーク構築
院内でのチーム医療を基盤としつつ、さらなる信頼の輪を広げるために欠かせないのが、地域社会との繋がりです。
FCという組織の看板を掲げつつ、現場では以下のような活動を通じて地域に根ざした運営を目指します。
- セーフティネットとしての役割:入院治療が必要な際の基幹病院や、福祉サービスを提供する行政機関と「顔の見える関係」を築く。
- 専門家同士の信頼構築:地域の勉強会や啓発活動へ積極的に参加し、他科の医師から「安心して紹介できる」と思われる関係性を育む。
こうした地道な連携は、単なるビジネス拠点を超えた「信頼」の獲得に繋がります。誠実な歩みが、FCという仕組みを「地域に愛される心の居場所」へと変えていくのです。🤝
そして、この「信頼」が正しく形になっているかを客観的に確認するために、患者様の声を反映させる仕組みが必要となります。
患者満足度を可視化するフィードバックシステム
地域社会からの外部評価に加え、患者様からの内部評価を仕組みとして取り入れることも重要です。匿名性の高いデジタルツールで診察の満足度や待ち時間を収集し、即座に改善活動へ繋げましょう。
FC展開では診療の質が不透明になるリスクがありますが、客観的な指標を設けることで各院の課題が可視化され、本部からの的確な支援が可能になります。「良い医療が良い経営を生む」という好循環をデータに基づいて回すことが、現代のクリニック経営の正解です。この改善サイクルを視覚化すると以下のようになります。
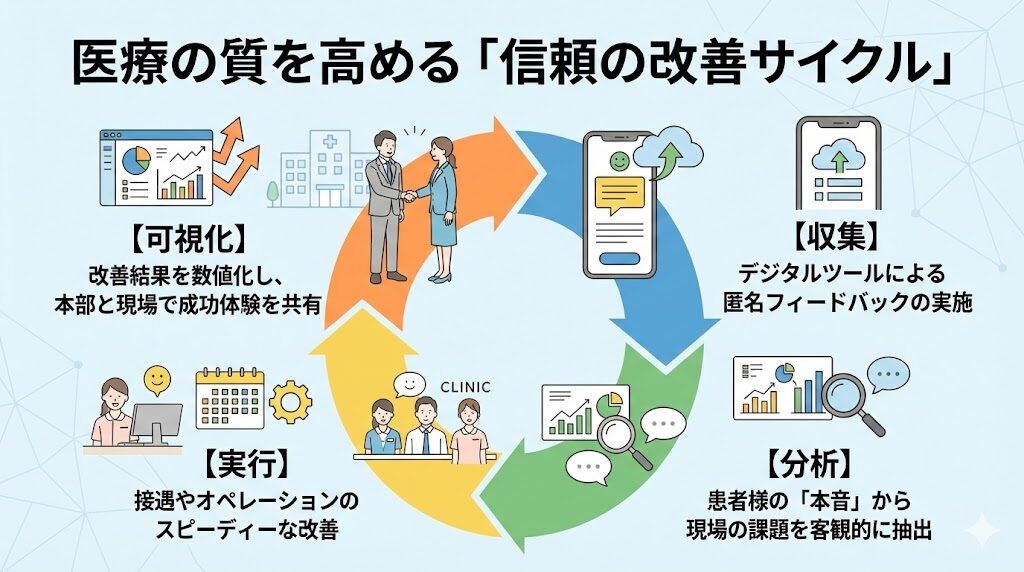
このように、地域社会からの外部評価と、患者様からの内部評価の双方を仕組みとして取り入れることが、FCを成功へ導く確固たる基盤となります。🚀
まとめ:経営と支援の両立が未来を創る
精神科FCの真の価値は、効率的なシステムという「器」の中に、どれだけ温かな「支援の心」を注ぎ込めるかにかかっています。 最後に、持続可能なクリニック運営のためのチェックリストを確認しましょう。📝
- 臨床時間の確保: 事務・経営の仕組み化により、医師が患者様と向き合う「心の余白」を確保できているか?
- エビデンスの統合: DSM-5-TR等の基準を活かしつつ、個別性に寄り添う「共感性」を維持しているか?
- チーム医療の実現: 心理職や看護師が専門性を発揮できる多職種連携モデルが機能しているか?
- 地域への根ざし: 単なる集客ではなく、地域のセーフティネットとしての信頼を築けているか?
- 透明性の高い運営: フィードバックシステムを回し、医療の質と患者満足度を常に追求しているか?
- 仕組み化の目的は、医師が臨床と心理的支援に専念できる環境を作ることにある。
- 薬物療法と独自の心理プログラムを組み合わせ、再発防止まで見据えたケアを行う。
- 地域の医療・福祉と深く連携し、「信頼されるセーフティネット」としての地位を確立する。
- 患者満足度をデータで可視化し、「良い医療=良い経営」の好循環を回し続ける。
- 経営効率(数字)と医療の質(共感)のバランスを保てるパートナーシップこそが成功の鍵。
AIなどを用いたクリニックのDXを実現・支援いたします。
クリニック経営は、医療の専門性だけでなく「経営者としての判断」が絶え間なく求められます。
- 集客(Webマーケティング)の設計
- スタッフの採用・育成とバックオフィス構築
- AI問診や自動予約、音声入力などのDXツール導入
これら全てを院長一人が背負うのは、物理的にも精神的にも大きな負担です。
私たちは、単なるITツールの導入支援に留まらず、AIを活用した業務の自動化からスタッフ育成までを一体で支援する「伴走型DXコンサルティング」をご提供しています。
「開業すること」ではなく、AIを味方につけて“心にゆとりを持って診療できる経営”を実現したい先生は、ぜひ一度ご相談ください。
ここまでお読みいただき、本当にありがとうございます。🙏
仕組み化と聞くと少し冷たく感じるかもしれませんが、その本当の目的は「人が人を想う時間」を増やすことにあります。
皆さまご自身が心身ともに健やかであってこそ、患者さんにも温かい笑顔を届けられますよね。地域の誰もが安心して「助けて」と言える、そんな優しくて温かいクリニックが、この社会に一つでも多く生まれることを心から応援しています。📣

