抗不安薬を続けていると、「そろそろ減らしたい」「できればやめたい」と感じる瞬間が訪れることがあります。
けれど、いざ動き出そうとすると、離脱症状が怖かったり、不安がぶり返すのではと心配になったりして、一歩を踏み出せない方も少なくありません。
あなたが抱えている不安や迷いは、とても自然なものです。
そこで本記事では、
- 減薬を検討すべきタイミング
- 減薬の慎重な進め方・ステップ
- 減薬途中で起こる離脱症状と再発の違い
- 減薬を成功させるためのセルフケアと周りにできるサポート
などをやさしく丁寧に解説していきます。
※本記事はファクトチェックを徹底しており、記事最後に参考文献を記載しています。
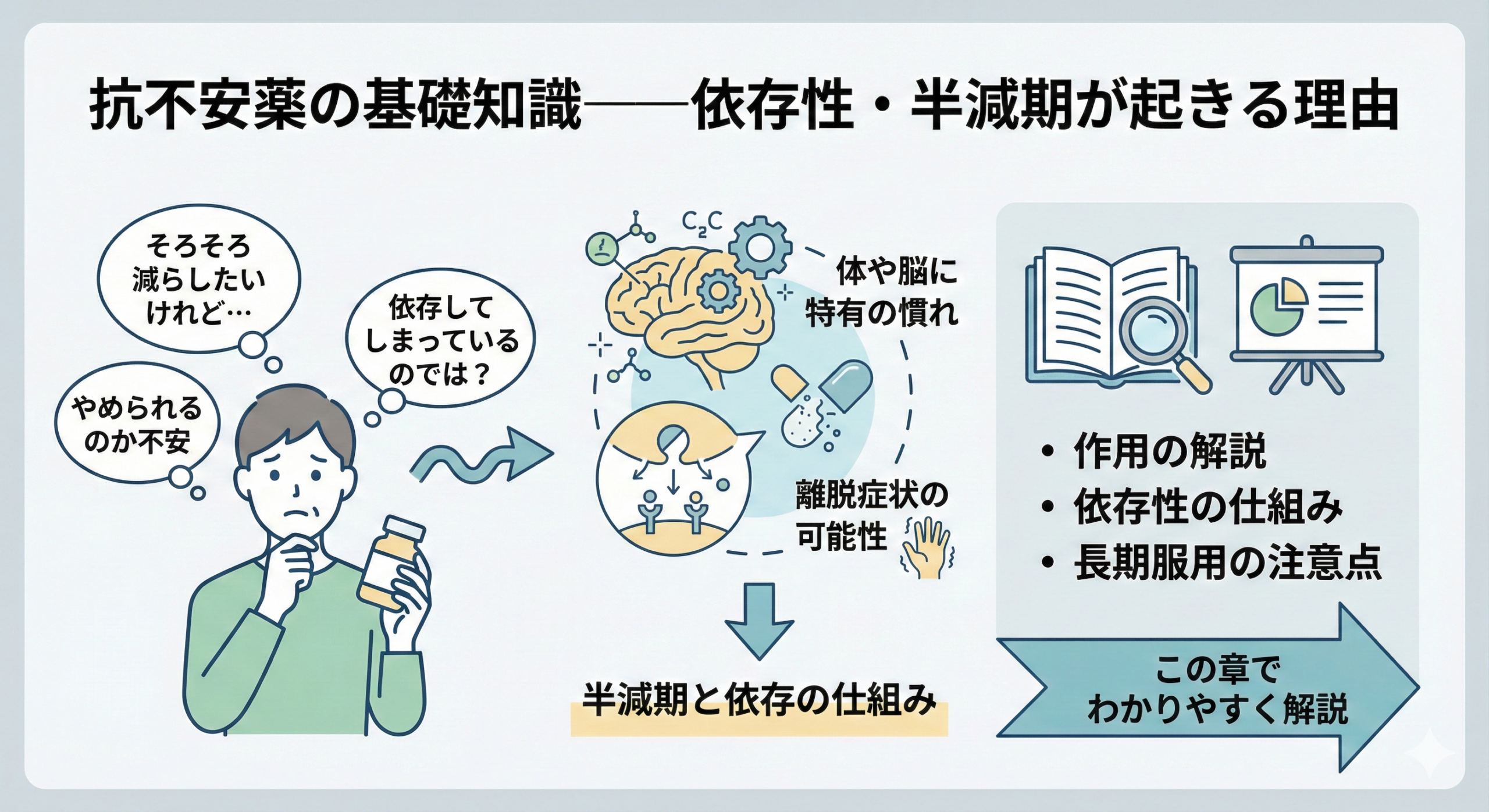
抗不安薬の基礎知識——依存性・半減期が起きる理由
抗不安薬を長く飲んでいると、「そろそろ減らしたいけれど、やめられるのか不安」「依存してしまっているのでは?」といった心配が出てくることもあるかと思います。
実際、抗不安薬の中には、体や脳に特有の慣れが生じるタイプのものがあり、減薬や中止の際に離脱症状が現れることがあります。
この章では、抗不安薬の作用や依存性の仕組み、長期服用で注意すべきポイントを、わかりやすく解説していきます。
抗不安薬(ベンゾジアゼピン系)の作用と依存の仕組み
抗不安薬とは、不安や緊張、不眠、パニックなどの症状を和らげるために使われる薬です。
特に長年、最もよく使われてきた代表的な抗不安薬がベンゾジアゼピン系です、
ソラナックス(アルプラゾラム)やワイパックス(ロラゼパム)、デパス(エチゾラム)などが代表例です。
脳のGABA神経系に作用するしくみ
ベンゾジアゼピン系抗不安薬は、脳内の「GABA(ギャバ)」という神経伝達物質の働きを助けることで、不安や緊張をやわらげる効果があります。
GABAは“抑制系”と呼ばれ、脳をリラックスさせる役割があります。
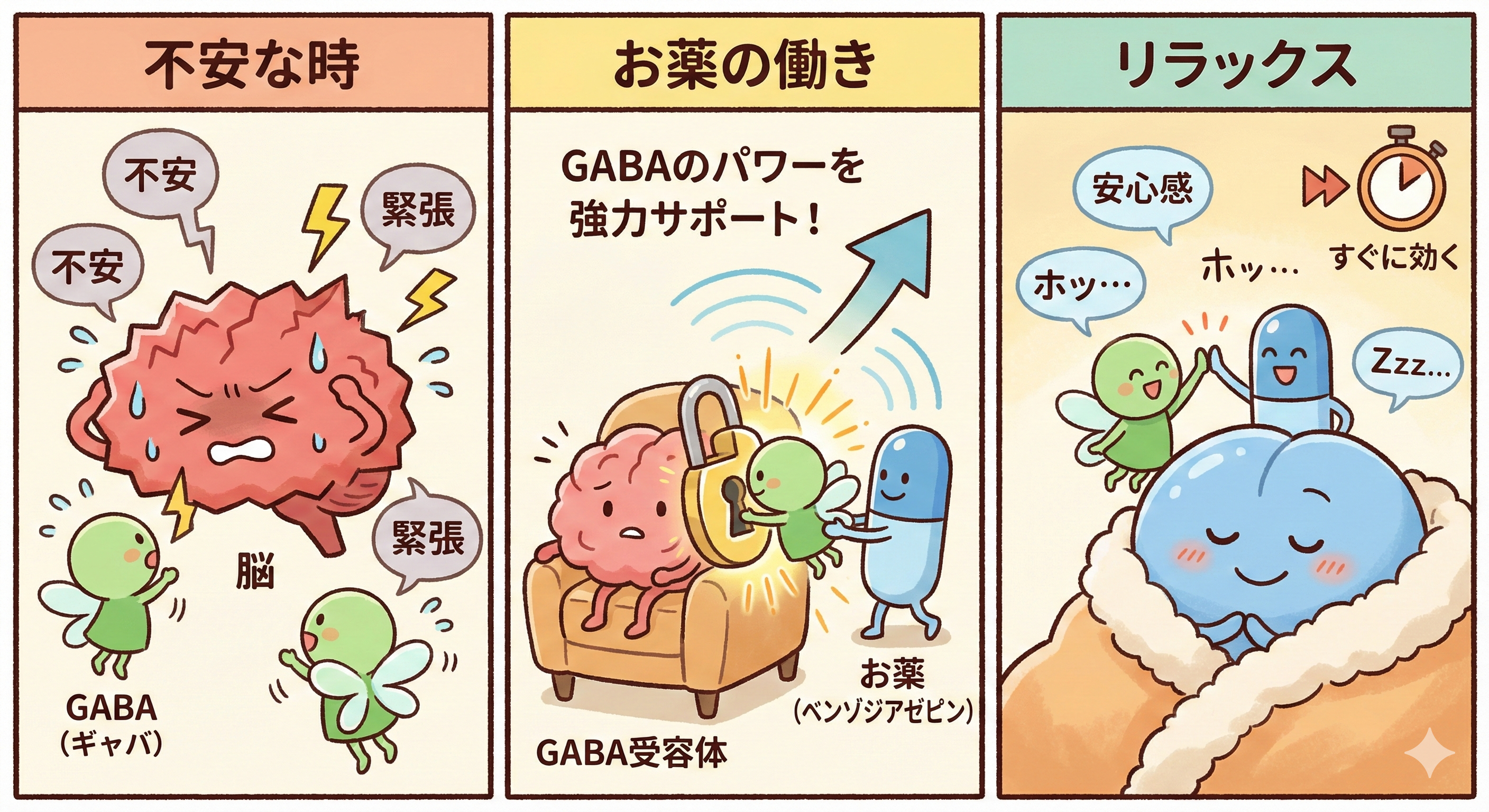
これらの薬は、GABA受容体にくっついてその作用を強めることで、脳全体の興奮を抑え、安心感や眠気をもたらします。
速効性があり、数十分〜1時間以内に効果を感じられることも多いため、短期的な症状の軽減に非常に有効です。
短期使用では問題になりにくいが…
一時的なストレスや急性期の不安症状への対処として、短期間の使用であれば、依存性のリスクは比較的少ないとされています。
しかし、問題は「数週間〜数ヶ月以上の継続服用」になった場合です。
脳は薬によって強化されたGABAの働きに“慣れ”てしまい、薬なしではリラックスしにくくなっていきます。
これが「耐性」や「身体的依存」の始まりです。
精神的依存と身体的依存
抗不安薬には、2種類の依存のリスクがあるとされています。
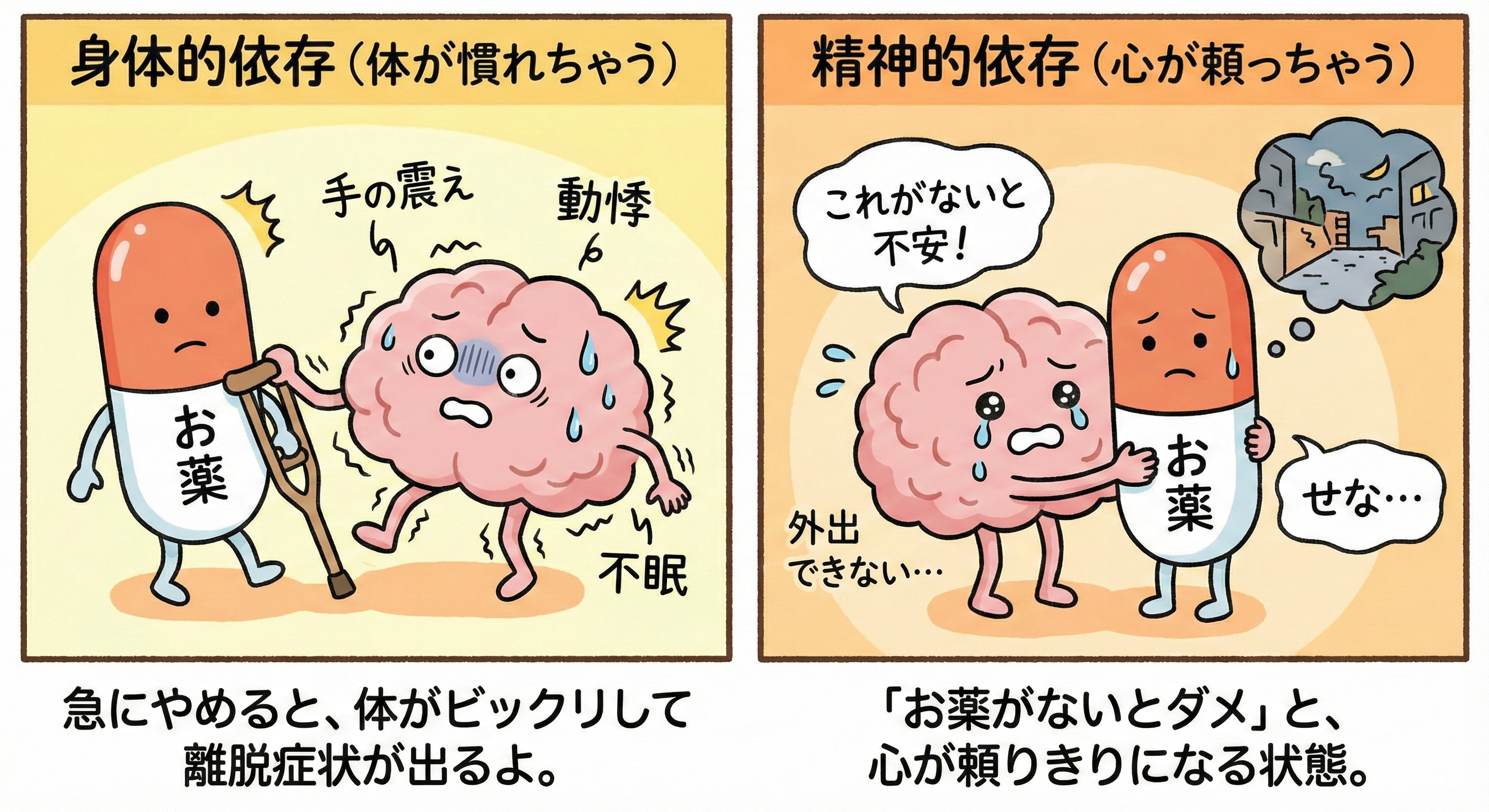
- 身体的依存:薬をやめた時に、離脱症状(手の震え、不安、動悸、不眠など)が現れる状態。これはベンゾジアゼピンの長期使用後に特に注意が必要です。
- 精神的依存:「薬がないと不安」「これがないと外出できない」など、薬に頼らないと安心できない状態。
このような依存は少しずつ進行するため、本人も周囲も気づきにくいことがあります。
DSM-5-TR・ICD-11における診断基準
DSM-5-TRおよびICD-11では、「ベンゾジアゼピン関連障害」や「精神作用物質使用による依存症」として、薬物による依存状態が定義されています。
服用量の増加(耐性)・使用の制御困難・離脱症状の出現などが、診断上の重要なポイントになります。
たとえば、抗不安薬を処方通りに使用していたはずなのに、量を減らすと動悸・不安・不眠などの強い症状が出てきてしまう場合、それは身体的依存のサインかもしれません。
- 抗不安薬(特にベンゾジアゼピン系)は脳のGABA系に作用し、不安や緊張をやわらげる
- 長期使用により「耐性」「身体的依存」「精神的依存」が起こる可能性がある
- 離脱症状や副作用が、減薬や断薬を難しくする要因となる
- DSM-5-TRやICD-11では、抗不安薬の依存は明確な診断対象
- 「薬を飲んでいること自体が不安」という心理的負担も無視できない
抗不安薬の作用や依存の仕組みを知ることで、「減薬は慎重に進めるべき」という理由が見えてきたかと思います。
次の章では、こうした薬を自己判断で中止することがなぜ危険なのか、そしてどんなリスクがあるのかを、再発や離脱症状の視点から詳しく解説していきます。
自己判断の減薬・断薬が危険な理由
「薬を減らしたい」「もう飲み続けたくない」という気持ちは、とても自然で大切な感覚です。
しかし、抗不安薬(特にベンゾジアゼピン系)は、脳や身体が薬の作用に適応しやすいため、自己判断で急にやめると強い離脱症状が出たり、もとの不安症状が再発したりすることがあります。
この章では、減薬や断薬を“独りで進める”ことが危険な理由を、離脱症状・再発との見分け方・ベンゾジアゼピン系特有のリスクの3つの観点から丁寧に解説します。
自己判断が危険な理由:離脱症状が起きる(めまい・ふらつき・不眠・電気ショック感)
抗不安薬を自己判断で急に減らしたり、中止したりすると、多くの方が「離脱症状(中止症候群)」と呼ばれる不快な症状を経験します。
これは薬が悪いわけではなく、脳が薬の作用に慣れた状態から急にバランスを変えられ、神経活動が過剰に反応してしまうことが原因です。
よくある離脱症状
- めまい・ふらつき
- 不眠・中途覚醒
- 強い不安・焦燥
- しびれ・筋肉のこわばり
- 動悸・息苦しさ
- シャンビリ(電気ショックのような違和感)
- イライラ・感情の不安定さ
これらの症状は、元の不安症状とは質が異なるため、医師が診察すると比較的早い段階で判断できます。
しかし、一人で減薬している場合、「再発したのかな?」「自分が弱いせいなのでは…」と悩み、薬を戻したくなる気持ちに追い込まれやすくなります。
離脱症状が出やすい状況
- 急激な減量(1~2日で半分にするなど)
- 短期間型の薬を中止したとき
- 長期服用者が突然やめたとき(数ヶ月〜数年)
- ストレスが強い時期に減薬したとき
離脱症状は、適切なステップで減らしていけば最小限に抑えることが可能です。
自己判断の減薬が危険なのは、「強すぎる離脱症状」によって生活に支障が出たり、薬への依存度を逆に強めてしまうからです。
自己判断が危険な理由2:ベンゾジアゼピン系特有のリスク(依存・反跳性不安)がある
抗不安薬の中でも、ベンゾジアゼピン系(アルプラゾラム・エチゾラム・ロラゼパム等)は、特に自己判断での断薬が危険とされています。
これは、薬自体の作用の特徴が関係しています。
ベンゾジアゼピン系特有のリスク① 依存性が強い(身体的・精神的依存)
ベンゾジアゼピン系は、脳のGABA受容体に作用するため、身体が薬の影響に非常に馴染みやすい構造を持っています。
そのため、先ほど述べた
- 身体的依存(薬を切らすと離脱症状が出る)
- 精神的依存(薬がないと不安になる)
の両方が起こりやすく、特に長期間使用の方は注意が必要です。
ベンゾジアゼピン系特有のリスク② 反跳性不安(リバウンド)がある
ベンゾジアゼピン系を急にやめると、「薬を飲む前よりも強い不安」が押し寄せることがあります。
これを反跳性不安(リバウンド)と呼びます。
反跳性不安は…
- 短時間型の薬ほど起きやすい
- 急な断薬で強くなる
- 本来の症状とは別に、薬の作用が切れた反動で起こる
という特徴があります。
この反跳性不安を「再発」と誤解し、薬の量をどんどん増やしてしまうケースもあります。
逆に、「自分の心が弱いからだ」と責めてしまう方もいますが、これは脳の生理的反応であり、あなたのせいではありません。
- 自己判断の減薬・断薬は、離脱症状を強くしてしまう危険性が高い
- 離脱と再発は医学的に異なる現象で、独りでの判断は難しい
- ベンゾジアゼピン系は、依存・反跳性不安・半減期の短さなど特有のリスクを持つ
- 「再発ではなく離脱」と気づけず、薬の量が増えてしまう悪循環も起こりやすい
- 減薬は必ず医師と相談しながら「ゆっくり・段階的」に行うことが安全
自己判断での減薬や断薬が危険である理由を理解していただけたと思います。
では、実際に安全に減薬を進めるには、どのようなステップを踏めば良いのでしょうか。
次の章では、精神科医が実際に行う「安全な減薬ステップ」や、減らし方の順番、期間の目安、生活の安定性をどう判断するのかなど、実践的なポイントを詳しく説明していきます。
医師が行う「安全な減薬ステップ」
抗不安薬をやめたいと考えたとき、一番大切なのは「焦らないこと」です。
薬をやめたい気持ちはとても自然ですが、急ぎすぎてしまうと離脱症状や再発のリスクが高まります。
ここでは、「安全な減薬の進め方」について解説していきます。
減薬に適したタイミング(安定期6ヶ月)
抗不安薬の減薬を考える上で、最も重要なのは「今、減薬を始めて大丈夫な状態かどうか」を見極めることです。
焦って減らし始めてしまうと、体調を崩したり、不安感がぶり返したりすることもあります。
減薬の前に確認すべき安定指標
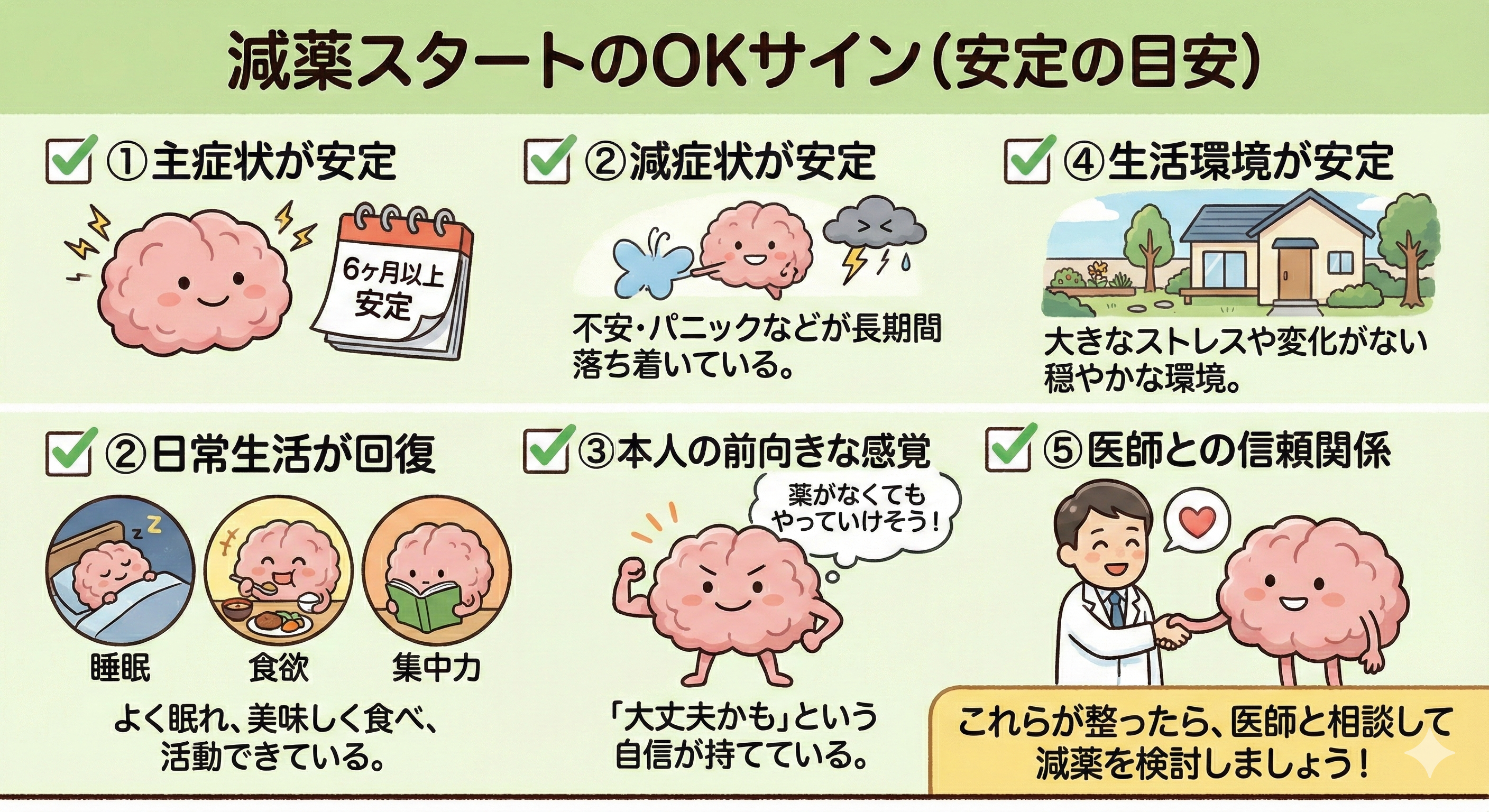
医師が減薬を提案する際、多くの場合以下のような条件が整っているかを確認します。
- 不安・焦燥・パニックなどの主症状が6ヶ月以上安定している
- 睡眠、食欲、集中力などの日常生活機能が回復している
- 本人が「薬がなくてもやっていけそう」という前向きな感覚を持てている
- 生活環境が安定しており、強いストレス要因がない
- 定期的な通院や医療者との信頼関係がある
DSM-5-TR・ICD-11では寛解・再発を状態として扱っており、臨床ガイドラインでは『寛解が持続しているか』をもとに治療戦略(継続・維持・減薬)を検討することが推奨されています。
「もう元気になったからやめたい」は落とし穴
気分が良くなったからすぐに薬をやめたい、という気持ちは自然ですが、抗不安薬は「症状がなくなったこと」と「治療が終了して良いこと」がイコールではないことが多いです。
とくにベンゾジアゼピン系抗不安薬は、心身の状態が不安定な時に「安全基地」のような役割を果たすため、
薬の存在そのものが安心材料になっているケースもあります。
通常の減薬ステップ(2週間毎に5〜10%ずつゆっくり)
抗不安薬の減薬では、「どれだけゆっくり減らすか」が再発予防のカギになります。
特にベンゾジアゼピン系薬剤(例:デパス・ソラナックス・ワイパックスなど)は、急にやめると離脱症状が強く出やすいため、慎重な漸減(ぜんげん)プロトコルが必要です。
一般的な減薬のペース
- 多くのガイドラインでは2〜4週ごとに5〜10%の減薬を基本とし、最大でも25%/2週まで。
- 減らしたあと、症状が安定していれば次のステップへ
- 不調が出たら元の量に一時的に戻して再調整
このように、「段階的に減らして→様子を見て→次のステップへ」というステップが基本です。
いわば「タイトレーション(titration)方式」です。
剤形や規格の工夫も重要
たとえば、錠剤しかない薬を少量に調整する場合、粉砕して微量に調整する、液剤に変更するといった対応が必要になることもあります。
この際は薬剤師との連携も重要になります。
途中で止まってもOK
途中で「やっぱり今は減らさないほうがいい」と判断される場合もあります。
それは決して“失敗”ではなく、「状態を見極めた上での正しい選択」です。
医師の立場からも、減薬は“成功”よりも“安全”を優先して進めるべきプロセスと考えます。
量を減らす順番と期間の目安(例:2〜4週間ごと)
どの薬を、どの順番で、どのくらいのペースで減らすか。
これは服用している抗不安薬の種類・用量・期間・本人の状態によって変わってきます。
基本原則:1種類ずつ、少しずつ
- 多剤併用中の場合は、1剤ずつ減らす
- 1回量が多い薬より、頻度が高い薬から
- 半減期が短い薬(例:エチゾラムなど)は離脱症状が出やすいため特に慎重に
期間の目安
- 1ステップあたり2〜4週間が目安
- 体調が安定していれば次のステップへ
- 離脱症状が出たら数週間、様子を見る or 元に戻す
医師が確認するポイント
- 不眠や不安、抑うつの悪化が出ていないか
- 日常生活(仕事・家庭など)に支障が出ていないか
- 減薬そのものへの“恐怖”が出ていないか
医師は、本人の「薬を減らすことへの不安」そのものにも丁寧に寄り添いながら進めていきます。
SSRI・漢方との併用で症状を安定させるケース
抗不安薬の減薬を補助するために、他の薬剤を併用して症状のコントロールを維持するという方法もあります。
SSRI(選択的セロトニン再取り込み阻害薬)の併用
SSRI(例:セルトラリン、エスシタロプラムなど)は、不安障害の第一選択薬として広く使われています。
ベンゾジアゼピン系を減らす代わりにSSRIを導入し、不安を長期的に抑えるという形です。
SSRIは抗不安薬に比べて依存性が少なく、減薬も比較的スムーズに行える利点があります。
漢方薬の併用(加味逍遙散・抑肝散など)
「気分が落ち着かない」「眠れない」といった症状には、漢方薬が用いられることもあります。
体質や体調に合わせて、副作用リスクが低い補助薬として選択されることがあります。
ただし、漢方も“薬”であるため、医師の診察を受けたうえで処方されることが重要です。
再発を防ぐ「維持療法期間」の考え方
減薬を終えた後も、実はここからが大事な時期です。
すぐに「もう治った」と思い込まず、再発を防ぐための“観察期間”=維持療法期間を意識することが大切です。
薬をやめてから3〜6ヶ月は慎重に
多くの研究やガイドラインでは、寛解後6か月以内の再発リスクが高いとされており、この期間の慎重な観察が勧められています。
この時期は、「再発」なのか「揺り戻し」なのか判断が難しいため、慎重な経過観察が必要です。
維持療法とは?
- 減薬・断薬後も、数ヶ月は医師と継続的に面談する
- 日常生活・睡眠・不安の変化を定期的に記録・共有する
- カウンセリングや心理支援を併用し続ける
これらを「治療の一部」として継続することで、再発率を大きく下げることができます。
- 減薬は「症状が安定して3ヶ月以上経ってから」が目安
- 一般的には5〜10%ずつ、2〜4週間ごとにゆっくり進める
- 離脱症状や再発の兆候があれば一時的に戻す勇気も大切
- SSRIや漢方の併用も検討される
- 維持療法期間を意識することが重要
減薬・断薬を成功させるためのセルフケア・周りにできるサポート
薬の減薬・断薬を進めていく中で、多くの方が「体調はもちろん、気持ちの浮き沈みが不安」と感じています。
そのためには、生活習慣を整え、気分の安定を保つためのセルフケアや、周囲からの支援、そして専門家とのつながりが大切です。
ここでは、減薬・断薬を乗り越えるうえで効果的な生活習慣・心理的支援・周囲との関係づくりについてお話しします。
睡眠・食事・運動のセルフケア
薬に頼らずとも安定した日々を送るためには、「基本的な生活習慣の安定」がとても大切です。
とくに、睡眠・食事・運動の3本柱は、心身のバランスを保つ土台になります。
睡眠
薬を減らしていくと、眠りの質が変化することがあります。
不眠や中途覚醒に悩まされる方も少なくありません。
できるだけ毎日同じ時間に寝起きすること、寝る前にスマホを控えること、軽いストレッチを取り入れることなどが有効です。
食事
栄養バランスのとれた食事は、神経伝達物質の安定にも影響します。
特にビタミンB群、鉄分、トリプトファン(セロトニンの材料)を意識しましょう。
過度な糖質やカフェインの摂取は避け、なるべく消化の良い食事を心がけてください。
運動
軽い有酸素運動や筋トレは、セロトニンやエンドルフィンの分泌を促進し、気分の安定に役立ちます。
事実、世界的な医学誌『The Lancet Psychiatry』の調査では、定期的な運動をしている人は、うつや不安を感じる日数が20〜40%少ないという結果が出ています。
ウォーキングやヨガなど「続けられる範囲」で無理なく取り入れましょう。
生活習慣を整えることは、再発の予防にもつながる“非薬物的治療”のひとつといえます。
不安・イライラへの対処法(認知行動療法・呼吸法)
これは、脳内のバランスが変わることで一時的に不安やイライラが出やすくなっている状態と考えられており、『薬で抑え込まれていた感情が一気にあふれ出た』ように感じる方もいます。
ここで大切なのは、「感情を抑え込むのではなく、うまく受け流すスキル」を身につけていくことです。
認知行動療法(CBT)
認知行動療法は、「物事の受け取り方(認知)」と「行動」のパターンを見直すことで、感情の揺れを整えていく心理療法です。
専門家と行う本格的なCBTプログラムもありますが、セルフケアとして取り入れられるポイントもあります。
たとえば減薬中に、
- 「また前みたいに寝込んでしまうかもしれない…」
- 「少しでも不安になったら、もう終わりだ…」
といった、自動的に浮かんでくる考え(自動思考)が出てくることがあります。
そのときに、いきなりポジティブに変える必要はありませんが、
- 「たしかに不安だけど、前回つらい時期も少しずつ乗り越えられた」
- 「今日は調子が悪いけれど、“ずっと”このままとは限らない」
といった、「もう少し現実的でバランスのとれた考え方」を探す練習をしていきます。例えば、ノートに
- そのときの状況
- 浮かんだ考え
- そのときの感情(不安 80%、イライラ 60%など)
- 別の見方・根拠(事実)
を書き出してみると、頭の中が整理されやすくなります。
「こんなふうに考えなきゃダメ」という正解探しではなく、自分を追い詰めすぎない見方・自分に優しい視点を増やしていく作業だと思ってもらえるとよいかもしれません。
呼吸法で感情を取り戻す
不安やイライラが高まるとき、頭の中で考えをコントロールしようとするだけでは難しいことがあります。
そんなときは、「体」からアプローチしてあげるのが効果的です。
簡単にできるのは、次のような呼吸法です。
- 楽な姿勢で座る(背もたれにもたれていてもOK)
- まず一度、口から「ふーっ」と長く息を吐ききる
- 鼻から 4 秒かけてゆっくり息を吸う
- 息を 4 秒ほど止める
- 口から 6〜8 秒くらいかけて細く長く吐く
- これを 5〜10 回ほど、無理のない範囲で繰り返す
ポイントは、「吸うこと」よりも「吐くこと」を少し長めに意識することです。
吐く時間が長くなると、副交感神経が働きやすくなり、心拍数や筋肉の緊張が少しずつ落ち着いてきます。
「完璧にやらなきゃ」と思うと苦しくなるので、“なんとなく長めに吐けていればOK” くらいのゆるさで続けてみてください。
マインドフルネスで感情に気づく
マインドフルネスは、「過去の失敗」や「未来への不安」にとらわれすぎている心を、「今この瞬間」にそっと連れ戻す練習です。
研究でも、不安やストレスの軽減に役立つ可能性が示されています。
たとえば、1〜3分ほどの短い時間でよいので、
- 呼吸が胸やお腹に出入りする感覚
- 座っているときのお尻の感覚
- 足の裏が床についている感覚
など、「今ここで感じている身体の感覚」に優しく注意を向けてみます。
途中で「また不安になったらどうしよう」「ちゃんとできているかな」と考えがそれてしまっても大丈夫です。
そのたびに、
「あ、考えごとに飛んでたな」
「じゃあまた、呼吸の感覚に戻ってみよう」
と、責めることなく、そっと注意を戻してあげる。
それ自体がマインドフルネスの練習になっています。
ジャーナリングで感情を言語化する
不安やイライラをひとりの頭の中だけで抱え込んでいると、どんどん膨らんでしまうことがあります。そこで、
- 日記やメモに、今感じていることをそのまま書き出す
- 「今日はこんなことがあって、こんな気持ちだった」と、できごと+感情をセットで書く
といった形で、感情に「出口」をつくってあげるのも有効です。
きれいな文章でなくて大丈夫ですし、誰かに見せる必要もありません。
「自分の中で起きていることを、自分で分かち合ってあげる」ようなイメージです。
専門家と一緒に「感情の扱い方」を練習していくことで、減薬中の揺れをひとりで抱え込まずに済むようになります。
家族・職場への共有の仕方(孤立を避ける)
減薬や断薬の期間は、見た目にはわかりにくい揺らぎが続きやすい時期です。
「自分でもうまく説明できない不安」や「昨日まで平気だったのに、今日は急にしんどい」といった波が出てくることもあり、そのたびに一人で抱え込んでいると、とても消耗してしまいます。
だからこそ、信頼できる人に状況を少しずつ共有し、孤立しないようにしておくことがとても大切です。
家族との関係
家族には、いきなりすべてを説明しようとしなくて大丈夫です。
まずは、次のようなポイントだけでも伝えられると安心につながります。
- 「いま、医師と相談しながら薬を少しずつ減らしていること」
- 「その影響で、気分の波や体調の変化が一時的に出ることがあること」
- 「決してサボっているわけでも、気合が足りないわけでもないこと」
たとえば、こんなふうに伝えてみても良いでしょう。
「先生と相談して、薬を少しずつ減らしているところなんだ。
その影響で、しばらくはイライラしたり、疲れやすくなったりするかもしれないけど、病気が悪くなったというより“調整している途中”みたいな状態なの。
もし様子が違うなと思ったら、ちょっと声をかけてくれると助かる。」
必要があれば、診察のときに家族に同席してもらい、医師から直接説明してもらうのも一つの方法です。
第三者である医師の言葉が入ることで、「甘え」や「気の持ちよう」ではなく、きちんとした治療の一環なのだと理解してもらいやすくなります。
職場にはどこまで話すか
職場への共有は、とても悩ましいテーマです。
すべてを話す必要はありませんが、最低限の情報だけでも共有しておくと、自分を守ることにつながる場合があります。
例えば、信頼できる上司や人事担当に対しては、
- 「通院しながら治療中であること」
- 「医師の指示で薬の調整をしており、しばらく体調や集中力に波が出るかもしれないこと」
- 「必要に応じて、残業を減らす・業務量を調整してもらえると助かること」
などを、簡潔に伝えるイメージです。例文として、以下のような情報共有をしてもいいかもしれません。
「今、主治医と相談しながら薬の量を少しずつ調整しているところです。
その影響で、一時的に疲れやすくなったり、集中しづらい日が出てくるかもしれません。
業務はできる範囲で続けたいと思っていますが、もし不調が強いときは、残業を控えたり、締切の調整を相談させていただけるとありがたいです。」
職場の文化や人間関係によって、「どこまで話すか」のラインは変わります。
無理にオープンにしすぎる必要はありませんが、「少なくとも一人は、状況をわかってくれている人」を作っておくと、いざという時に相談しやすくなります。
孤立しないことの重要性
減薬中に一人で頑張りすぎてしまうと、
- 体調や気分の変化に周囲が気づけない
- 自分自身も「迷惑をかけたくない」と我慢し続けてしまう
- 結果として、限界まで無理をして悪化してしまう
といったリスクが高まります。
「家族に一人」「職場に一人」「友人や支援機関に一人」といったように、自分を見守ってくれる人を複数確保しておくことで、心理的な安心感はぐっと高まります。
もし身近に話せる人が少ない場合は、
- 心理カウンセラー
- 自助グループやピアサポート
- 電話・オンライン相談窓口
など、「専門職」や「同じような経験をした仲間」の力を借りることも一つの選択肢です。
精神科・心療内科と相談しながら進めるメリット
減薬や断薬の過程は、たとえ調子が良い時期であっても「今の変化は大丈夫なものなのか、それとも悪化のサインなのか」が自分では判断しづらいものです。
そのため、自己判断で進めてしまうと、気づかないうちに無理を重ねてしまい、離脱症状が強まったり、症状が再燃してしまう危険があります。
だからこそ、精神科・心療内科の医師と一緒に進めていくことは、減薬を安全に、そして安心して進めるうえでとても大きな意味をもちます。
あなたの身体と心を守る「伴走者」がいる、という安心感は、治療の成功率を高める力になります。
医師ができるサポート
医師は、ただ減薬の指示を出すだけではありません。
あなたの身体の変化や生活の状況を見ながら、より安全で負担の少ない方法を一緒に探してくれる存在です。
① 離脱症状か再発かの判断
冒頭でも述べましたが、減薬を進める中で出てくる不調は、
「薬を減らしたことによる一時的な離脱症状」なのか、
「病気そのものが再発しかけているのか」
この判別が非常に難しいです。
医師は症状の出方・タイミング・生活状況を総合的に見て、どちらなのかを丁寧に判断してくれます。
これは自己判断ではほぼ不可能な作業です。
② 減薬のスピードや量の調整
減薬は「段階的にゆっくり」が基本ですが、その人の体質・病歴・薬の種類によって適切なスピードは大きく異なります。
無理のないペースに微調整してくれることで、辛さや不安を最小限に抑えることができます。
③ 必要に応じて薬の切り替えを提案
もし離脱が強い場合や、体質に合っていない場合は、半減期が長く離脱が出にくい薬に切り替えてから減薬することもあります。
これは専門的な知識が必要なため、医師のサポートが欠かせません。
通院が難しい場合の選択肢
忙しかったり、体力的な理由で通院のハードルが高い方も多いですよね。その場合は、以下のような方法も活用できます。
- オンライン診療(ビデオ通話で診察)
- 電話再診
- メッセージ相談を受け付けている医療機関
遠慮せずに「通院が難しい」と伝えることで、医師も柔軟に提案してくれるはずです。
- 睡眠・食事・運動など生活習慣の整備が、減薬中の回復力を支える
- 不安やイライラには、認知行動療法や呼吸法が効果的
- 家族や職場に状況を共有することで、孤立を防ぎ安心して進められる
- オンライン診療やセカンドオピニオンも、減薬の強い味方になる
最後に:本記事のまとめ
抗不安薬の減薬や断薬は、「やめること」そのものよりも、安全に、無理なく、自分の心と体のペースに合わせて進めることが一番大切です。
離脱症状が出ると不安になるかもしれませんが、それはあなたが弱いからでも、努力が足りないからでもありません。
脳と体が新しいバランスをとろうとしているだけで、多くは時間とともに落ち着いていきます。
そして、1人で悩む必要はありません。主治医や心理士、周囲のサポートを借りながら進めることで、結果として遠回りに見えても最も安全で、確実な道につながります。
あなたの人生は長く、今日うまくいかなかった日があっても大丈夫です。ゆっくりでいいので、心の回復に向けて、一緒に歩んでいきましょう。
- 抗不安薬の減薬は、急にやめると危険
- 離脱症状と再発は別物で、医師の判断が重要
- 通常は5〜10%ずつ、段階的にゆっくり進める
- 体と心の症状は、セルフケアと心理的対処法で和らぐ
- 生活の落ち着きが減薬の成功を後押しする
- オンライン診療やセカンドオピニオンも有効
- 一人で抱えず、必要なサポートを得ながら進めることが最短ルート
【参考文献】
・NCBI Bookshelf「GABA receptor positive allosteric modulators」:ベンゾはGABA-A受容体のポジティブアロステリックモジュレーターとして働くと説明。国立バイオテクノロジー
・RACGPガイドライン:依存・耐性リスクを避けるためベンゾ使用は1〜4週間程度の短期に限定すべきと記載。RACGP
・ベンゾジアゼピン漸減Joint CPG:急な中止は離脱症状・再発リスクが高く、緩徐な漸減が必要と明記。PMC
・抑うつ・不安障害の維持療法では「寛解後少なくとも6か月以上の継続治療」が多くのガイドラインで推奨。Nature
・DSM-5-TRでは、寛解・障害レベルの判断において「社会的・職業的機能」の回復を重視。PMC
・Edinoff ら:長期使用で神経適応が起こり、同量では効果が弱くなる(耐性)と説明。PMC
・Medscape「Sedative, Hypnotic, Anxiolytic Withdrawal」:不安、不眠、振戦、動悸などを典型的離脱症状として列挙。エメディスン メドス
・Designer benzodiazepines総説:短半減期・高力価ベンゾ(alprazolam 等)は短期間使用でも依存リスクが高いと指摘。PMC
・不眠症・睡眠障害に対し、散歩やヨガ、太極拳などの軽い有酸素運動が睡眠の質・不安症状の改善に寄与することがレビューで示されているTom’s Guide
・ベンゾジアゼピン漸減は「患者ごとにペースを調整し、必要に応じて一定期間同量維持した後、再度減量する」ことが推奨されているASAM Downloa